Лечебная практика
Макрогематурия является показанием к экстренной госпитализации в урологическое отделение. Если кровотечение не угрожает жизни пациента, то при установленном его источнике больному назначается традиционная гемостатическая и заместительная терапия, проводится лечение, адекватное заболеванию. При форникальном почечном кровотечении в случае неэффективности консервативных мероприятий в лоханку почки можно ввести 3–4 мл 0,25–0,5% раствора серебра нитрата (З. С. Вайнберг, 1997).
Только при профузном кровотечении из почки с тампонадой сгустками крови чашечно–лоханочной системы или менее интенсивном кровотечении, не поддающемся остановке консервативными мероприятиями в течение 5–6 дней и при лабораторном подтверждении анемии показано хирургическое вмешательство.
В опубликованных руководствах по ургентной урологии при профузном почечном кровотечении, угрожающем жизни больного, традиционно рекомендуется выполнить люмботомию, оценить состояние почки и провести вмешательство, адекватное характеру патологии. При раке почки выполняется нефрэктомия или резекция почки, при раке лоханки почки – нефроуретерэктомия, при камне почки – пиело– или нефролитотомия, при поликистозе – вскрытие и опорожнение кист; при нефроптозе – нефропексия, при травме почки – ушивание разрыва или нефрэктомия (Ф. А. Клепиков, 1988; А. В. Люлько, 1996; З. С. Вайнберг, 1997; Н. А. Лопаткин, 2009).
Современные возможности эндоваскулярной хирургии позволяют проводить эмболизацию почечной артерии или ветвей почечной артерии в качестве альтернативы открытой операции на почке, выполняемой с целью остановки почечного кровотечения. Эта малоинвазивная процедура позволяет надежно остановить кровотечение, оставляя в резерве открытое вмешательство на почке.
Угрожающая жизни больного макрогематурия чаще всего встречается при заболеваниях мочевого пузыря.
Причинами пузырной макрогематурии являются:
1. инвазивный рак мочевого пузыря и большие папилломы (мочепузырное кровотечение часто приводит к тампонаде мочевого пузыря сгустками крови с развитием острой задержки мочеиспускания, а развивающаяся анемия требует интенсивной заместительной терапии);
2. доброкачественная гиперплазия предстательной железы (кровотечение из варикозно расширенных вен в шейке мочевого пузыря);
3. язвенный цистит как следствие внутрипузырной химиотерапии при раке мочевого пузыря или лучевой терапии по поводу рака шейки матки.
Интенсивное мочепузырное кровотечение требует срочных мероприятий по его остановке, а случаи с тампонадой мочевого пузыря сгустками крови являются показанием для незамедлительного оказания помощи.
В случаях отсутствия тампонады мочевого пузыря, интенсивной гематурии, способной привести к тампонаде, в мочевой пузырь вводится двухходовой катетер Фолея № 22–24 и налаживается постоянное промывание полости пузыря раствором фурацилина. Параллельно назначается гемостатическая терапия. Если гематурия в течение 1–2 ч не прекращается, то выполняется цистоскопия. Мочевой пузырь заполняется раствором фурацилина, подогретым до 37–38°С с добавлением адреналина, что позволит уменьшить кровотечение и обеспечить лучшую видимость.
Если в ходе цистоскопии будет выявлена кровоточащая опухоль, а особенности опухоли позволяют произвести ТУР, то эта операция должна быть выполнена. Если особенности опухоли препятствуют выполнению радикальной ТУР, то проводится электрокоагуляция кровоточащих участков опухоли. Если удается остановить кровотечение, то дальнейшее обследование определит характер последующего лечения. Когда кровотечение не удается остановить эндоскопическими манипуляциями, показана срочная открытая операция. Выполняется цистотомия, и после ревизии определяется объем вмешательства, адекватный характеру патологического процесса. В случае, когда радикальная операция (вплоть до цистэктомии) невозможна, целесообразно выполнить перевязку обеих внутренних подвздошных артерий с целью уменьшения интенсивности кровоснабжения мочевого пузыря и остановки кровотечения.
Техника перевязки внутренних подвздошных артерий.
Нижнесрединным или поперечным надлобковым разрезом обнажается передняя стенка мочевого пузыря. Боковая (левая или правая) стенка пузыря и париетальная брюшина смещаются медиально.
Этот прием позволяет обнажить внутренние подвздошные артерии справа и слева (рис. 1.1)
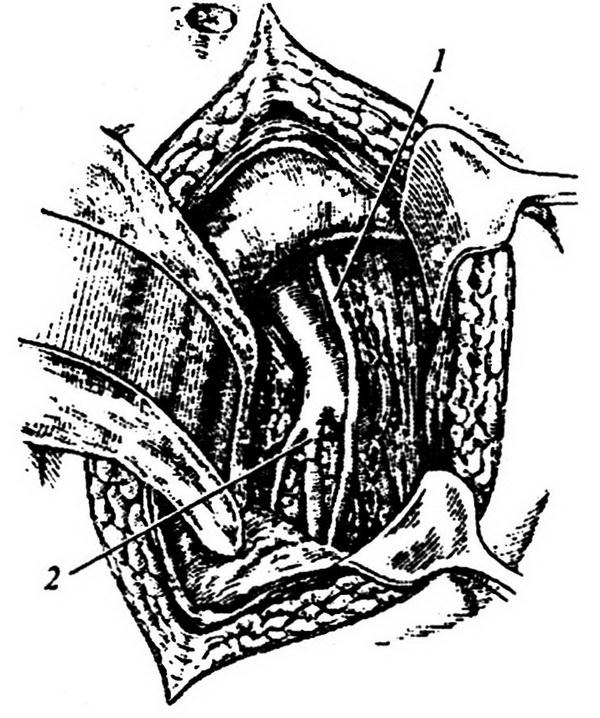
Рис. 1.1. Внебрюшинный доступ к левой внутренней подвздошной артерии. Лигатура наложена на внутреннюю подвздошную артерию ниже отхождения верхней ягодичной артерии:
1 – левый мочеточник; 2 – висцеральная ветвь левой внутренней подвздошной артерии.
Освобождая переднюю стенку общей подвздошной артерии от клетчатки, находят бифуркацию общей подвздошной артерии. При этом приходится сместить медиально тазовый отдел мочеточника. Тупым путем мобилизуется внутренняя подвздошная артерия. Под артерию подводится зажим Федорова, которым захватывается и протягивается под артерией толстая капроновая лигатура. Подведение под левую внутреннюю подвздошную артерию зажима Федорова должно проводиться весьма осторожно, поскольку слева наружная подвздошная вена прилежит к проксимальному отделу внутренней подвздошной артерии. При выделении внутренней подвздошной артерии вена может быть повреждена, что приводит к массивному кровотечению. Остановка такого кровотечения представляет значительные трудности, поскольку дефект в стенке вены прикрывается внутренней подвздошной артерией. Для хорошей визуализации места повреждения вены необходимо внутреннюю подвздошную артерию перевязать и пересечь. Только в этом случаев можно хорошо увидеть дефект в стенке вены и ушить его.
Для перевязки внутренних подвздошных артерий с целью остановки кровотечения из органов таза, лигатуру на артерию надо накладывать ниже отхождения верхней ягодичной артерии, т.е. на висцеральную ветвь внутренней подвздошной артерии (рис. 1.2). Только в этом случае перевязка внутренних подвздошных артерий позволит значительно снизить интенсивность кровоснабжения органов таза. Если внутренняя подвздошная артерия перевязывается выше отхождения верхней ягодичной артерии, то ретроградный кровоток по верхней ягодичной артерии не позволит эффективно снизить кровоснабжение органов таза и гемостатический эффект достигнут не будет.

Рис. 1.2. Чрезбрюшинный доступ к левой внутренней подвздошной артерии:
1 – париетальная брюшина, 2 – левый мочеточник; 3 – висцеральная ветвь левой внутренней подвздошной артерии
С целью гемостаза необходимо перевяззть обе внутренние подвздошные артерии, располагая опытом перевязки обеих внутренних подвздошных артерий у больных, мы можем отметить, что гемостатический эффект только после одной этой операции не всегда достаточен. Но если она дополняется вмешательством на самом источнике кровотечения, то в таком виде операция оказывается весьма эффективной.
Перевязка внутренних подвздошных артерий может быть выполнена и чрезбрюшинно.
Нижнесрединная лапаротомия.
Сигмовидная кишка смещается медиально и на протяжении 5–6 см рассекается париетальная брюшина задней стенки малого таза (см. рис. 1.2).
В забрюшинном пространстве находятся общая и наружная подвздошные артерии, внутренняя подвздошная артерия. Дальнейшие манипуляции на внутренней подвздошной артерии выполняются так же, как и при внебрюшинном доступе. После перевязки внутренних подвздошных артерий внебрюшинным доступом в забрюшинном пространстве оставляется дренажная трубка на 24–48 ч. При чрезбрюшинном доступе рассеченную париетальную брюшину таза можно не ушивать.
Если кровотечение происходит из шейки мочевого пузыря при ДГПЖ, то приходится выполнять гемостатическую аденомэктомию.
Попытки ликвидировать тампонаду мочевого пузыря сгустками крови у больных раком мочевого пузыря, папилломой, ДГПЖ с использованием катетера–эвакуатора могут привести к повреждению опухоли или ткани простаты, что усилит кровотечение. В связи с этим такую манипуляцию пациенту с источником кровотечения, находящимся в мочевом пузыре, выполнять нецелесообразно. Предпочтение следует отдать открытой операции.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОК