Аутоиммунные тромбоцитопении
По данным С. Muller-Eckhardt (1976), на 1000 населения приходится 4,5 лиц мужского пола и 7,5 – женского, страдающих аутоиммунной тромбоцитопенической пурпурой.
До недавнего времени был широко распространен термин «болезнь Верльгофа». Однако в связи с многообразием тромбоцитопенического синдрома широко применяющийся термин «болезнь Верльгофа», или «симптомокомплекс Верльгофа», утратил свое значение.
Иммунные формы тромбоцитопений встречаются наиболее часто, причем у детей чаще наблюдаются гетероиммунные варианты, а у взрослых – аутоиммунные. В связи с этим, в настоящее время более правильный термин заболевания – «аутоиммунные тромбоцитопении».
Этиология и патогенез.
В 1915 г. Е. Frank предположил, что в основе болезни лежит нарушение созревания мегакариоцитов каким-то фактором, возможно, находящимся в селезенке.
В 1916 г. P.Kaznelson предположил, что при тромбоцитопенической пурпуре имеет место повышенное разрушение тромбоцитов в селезенке. Из этих двух гипотез долгие годы наиболее популярной была гипотеза E. Frank. Лишь в 1951 г. W.J. Harrington доказал наличие гуморального фактора в плазме больного тромбоцитопенической пурпурой: он ввел себе внутривенно сыворотку больного тромбоцитопенией и сразу после этого у него развилась кратковременная тромбоцитопения с клиническими проявлениями болезни. Так было доказано наличие аутоантител к собственным тромбоцитам.
Было установлено, что селезенка – основное место выработки антитромбоцитарных антител.
Доказано, что количество тромбоцитов, образующихся в единицу времени у больных идиопатической тромбоцитопенией не уменьшается, как это предполагалось раньше, а значительно увеличивается. Но продолжительность жизни таких тромбоцитов укорачивается до нескольких часов (вместо 7-10 дней в норме). Связано это с тем, что аутоантитела против тромбоцитов разрушают их, что приводит к развитию геморрагического синдрома.
Не останавливаясь подробно на существующих многочисленных гипотезах возникновения аутоиммунных тромбоцитопений, можно сказать, что в настоящее время наиболее вероятным считается мнение, согласно которому в основе патологического процесса большинства форм аутоиммунной тромбоцитопении лежит срыв иммунологической толерантности к собственному антигену.
Под иммунологической толерантностью понимают отсутствие иммунного ответа организма на определенную группу антигенов (в том числе и к собственным тромбоцитам, эритроцитам и другим клеточным элементам). Толерантность к собственным антигенам создается в эмбриональный период. В 1874 г. в лаборатории K.B. Miller было доказано участие в выработке иммунологической толерантности Т-супрессоров, которые блокируют включение В-лимфоцитов в процесс антителообразования. При срыве этого сдерживающего механизма начинают активно вырабатываться антитела к собственным тромбоцитам и другим клеточным элементам.
Клиническая картина
Болезнь иногда начинается исподволь, но чаще остро и всегда характеризуется либо рецидивирующим, либо затяжным течением.
Идиопатическая форма болезни развивается без явной связи с другими предшествующими заболеваниями, а симптоматические формы наблюдаются при хроническом лимфолейкозе, миеломной болезни, хроническом активном гепатите, системной красной волчанке, ревматоидном артрите и других заболеваниях.
Основной жалобой больных при аутоиммунной тромбоцитопении является повышенная кровоточивость, иногда ничем не мотивированная. С некоторых пор больные начинают замечать появление синяков (экхимозов) на конечностях, туловище, которые возникают или спонтанно, или при незначительных травмах, безобидных щипках, толчках, сдавлении конечностей пальцами или тесном контакте в общественном транспорте (рис.83). При нарастании симптоматики отмечаются длительные кровотечения (часто сутки) из лунки удаленного зуба, случайных порезах бритвой, операциях, а менструации становятся затяжными и обильными, приводя к анемизации больных. Часто бывают кровоизлияния в местах инъекций. С развитием анемии больные жалуются на головокружение, нарастающую слабость, сердцебиение. При осмотре кожа и слизистые бледные, на туловище и конечностях могут выявляться синяки в разных стадиях развития.
На ногах может быть петехиальная геморрагическая сыпь. Кровоизлияния бывают иногда на лице, в конъюнктиву глаза, на губах. Такая локализация считается серьезным симптомом, так как потенциально опасна возможным кровоизлиянием в мозг. Реже наблюдаются кровотечения из желудочно-кишечного тракта, гематурия, кровохарканье.
В период обострения заболевания иногда увеличиваются лимфоузлы, особенно шейные, при этом может повышаться температура до субфебрильных цифр.
Пробы на ломкость капилляров (симптом щипка, Кончаловского-Румпель-Лееде, проба Нестерова) часто положительные. Увеличение селезенки не характерно.
Морфологическое исследование селезенки обнаруживает гиперплазию лимфоидной ткани, появление широкой перифолликулярной зоны из молодых лимфоидных элементов.
Лабораторные данные
1. Выраженная тромбоцитопения, иногда до полного исчезновения тромбоцитов, при нормальном или повышенном содержании плазменных факторов свертывания. В тех случаях, когда содержание тромбоцитов превышает 50?109л, геморрагический диатез возникает редко.
2. Анизоцитоз и пойкилоцитоз тромбоцитов, признаки их незрелости.
3. Иногда отмечается постгеморрагическая анемия.
4. В костном мозге – увеличение количества мегакариоцитов, преобладают молодые формы. Снижено содержание в них гликогена, а также активности лактитдегидрогеназы и глюкозо-6-фосфатдегидрогеназы.
5. Время кровотечения по Дюке, особенно по методу Айви, часто бывает удлиненным.
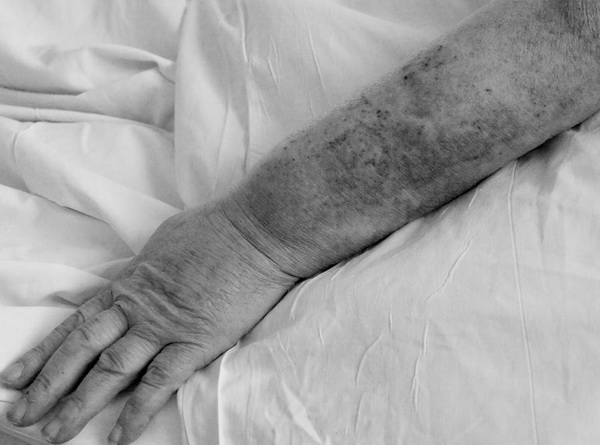
Рис.83. Геморрагическая сыпь при тромбоцитопении.
6. Ретракция кровяного сгустка уменьшена. Свертываемость крови у большинства больных нормальная.
Диагностика аутоиммунной тромбоцитопении основывается на:
1. отсутствии признаков болезни в раннем детстве;
2. отсутствии признаков наследственных форм тромбоцитопений;
3. отсутствии клинических или лабораторных признаков болезни у кровных родственников;
4. хорошем эффекте от кортикостероидной терапии;
5. обнаружении антитромбоцитарных антител по методу Диксона;
6. косвенно в пользу аутоиммунной тромбоцитопении свидетельствует сочетание ее с аутоиммунной гемолитической анемией.
Лечение
Лечение больных аутоиммунной тромбоцитопенией прежде всего проводится глюкокортикоидами (преднизолон 2-2,5 мг/кг массы тела в сутки внутрь в течение 5-7 дней, затем дозу препарата снижают до минимальной поддерживающей до улучшения клинико-гематологических показателей – 2-3 недели, а затем – медленно, по 2,5 мг в 2-3 дня отменяют). Введение тромбоцитной массы противопоказано. Кроме глюкокортикоидов назначают этамзилат, препараты кальция, симптоматическую терапию, и, по показаниям, – переливание отмытых эритроцитов. Назначают так же адроксон, синтетические прогестины, а при носовых кровотечениях – в полость носа тампоны с адроксоном, гемостатическую губку, проводят местную криотерапию, тампонаду носа.
Широко распространенным методом лечения аутоиммунной тромбоцитопенической пурпуры является спленэктомия.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОК