6.5.2. Современное представление о причине возникновения кариеса зубов
6.5.2. Современное представление о причине возникновения кариеса зубов
В настоящее время ни у кого не возникает сомнения, что кариозный процесс начинается с деминерализации. При этом наиболее выраженная убыль минеральных компонентов наблюдается в подповерхностном слое и в относительно сохранившемся наружном слое. Непосредственной причиной очаговой деминерализации в белом кариозном пятне являются органические кислоты (в основном молочная), образующиеся в процессе ферментации углеводов микроорганизмами зубного налета. Следует отметить, что деминерализация эмали при кариесе отличается от деминерализации при поступлении кислоты извне. При белом пятке имеет место подповерхностная деминерализация, а при воздействии на зубы кислот происходит убыль минеральных компонентов с поверхности, что проявляется поверхностным растворением эмали.
При рассмотрении механизмов возникновения кариеса зуба обращает на себя внимание многообразие различных факторов, взаимодействие которых и обусловливает возникновение очага деминерализации: микроорганизмы полости рта, характер питания (наличие углеводов), режим питания, количество и качество слюноотделения (реминерализирующий потенциал слюны, буферные свойства, неспецифические и специфические факторы зашиты слюны), сдвиги в функциональном состоянии органов и систем организма, количество фтора, поступающего в организм человека, экстремальные воздействия на организм — лучевые, влияние окружающей среды и т. д.
Однако многообразие факторов не является основанием причислять кариес зубов к полиэтиологическим заболеваниям. В соответствии с учением о болезни ее причиной называется тот фактор, который вызывает заболевание и обусловливает специфичность проявления. С учетом общепризнанных данных, что кариозный процесс — это деминерализация, причиной ее возникновения следует считать кислоту, образующуюся в зубной бляшке в результате ферментации углеводов.
Процесс этот сложный, а взаимодействие ряда факторов, в том числе разнонаправленных, и обусловливает длительность течения и возможность его стабилизации, что мы и видим в клинике.
? Таким образом, кариозный процесс многофакторный, а не полиэтиологический, как считают некоторые авторы.
Схема 6.1. Патогенез кариеса зубов
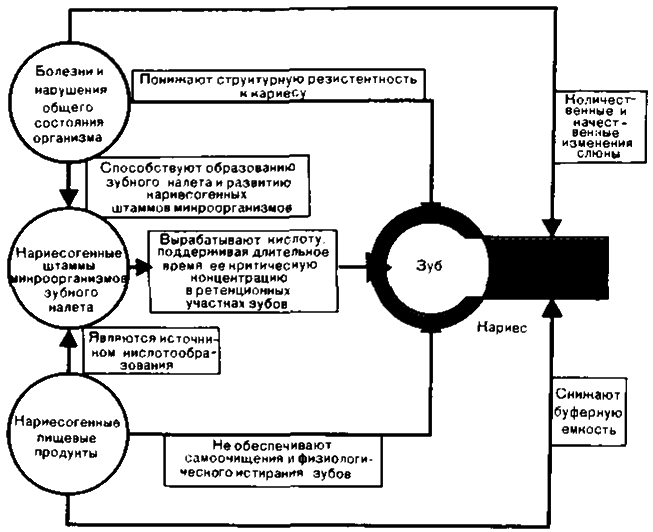
Этот вопрос принципиальный и имеет важное значение на практике. Знание причины возникновения кариеса позволяет успешно решать предупреждение этого патологического процесса, что подтверждено практикой.
Факторы, влияющие на возникновение кариеса зуба, принято делить на общие и местные. Следует отметить, что это деление чисто условное. Так, диета влияет на обменные процессы в организме. С другой стороны, остатки пищи на поверхности зуба, особенно углеводы, активно влияют на образование кислоты в зубной бляшке и приводят к локальному снижению pH. К местным факторам относят слюну. Однако количество и качество слюны, содержание в ней неспецифических и специфических факторов защиты (секреторные иммуноглобулины) зависят от общего состояния организма.
Взаимодействие основных факторов представлено на схеме 6.1. Как следует из схемы, локальное изменение pH в результате воздействия ряда факторов объясняет локализацию кариозного процесса с учетом роли углеводов и микроорганизмов, важность гигиенического ухода за полостью рта, результативность пломбирования кариозных поражений при лечении кариеса. При такой трактовке кариозного процесса четко определяются пути его профилактики.
Подтверждением правильности указанных теоретических разработок является тот факт, что внедрение программы профилактики в ряде стран позволило снизить распространенность и интенсивность кариеса зубов.
Возникновение начального кариозного поражения мы представляли следующим образом. Вследствие частого употребления углеводов и недостаточного ухода за полостью рта кариесогенные микроорганизмы (Str. mutans и др.) плотно фиксируются на пелликуле, образуя зубную бляшку. Дальнейшее поступление углеводов (сахароза, фруктоза) приводит к локальному изменению pH на поверхности эмали зуба, достигая критического уровня (4,5–5,0). При длительном поддержании критического уровня водородных ионов происходит растворение апатитов наружного слоя, причем особенно интенсивно в участках наименее устойчивой эмали (линии Ретциуса, межпризменные пространства), что приводит к проникновению кислот в подповерхностный слой эмали и его деминерализации. Менее выраженные изменения поверхностного слоя эмали, чем глубоких слоев, обусловлены его структурными особенностями и особенностями состава (большее содержание фторапатитов ряда микроэлементов), а также постоянно происходящими процессами реминерализации за счет поступления минеральных компонентов из ротовой жидкости. Продолжающееся образование органических кислот на поверхности эмали приводит к деминерализации и постепенному увеличению микропространств между кристаллами эмалевых призм. В результате этого создаются условия для проникновения микроорганизмов в образовавшиеся микродефекты. В итоге источник кислотообразования (микроорганизмы) переносятся внутрь самой эмали. На этом этапе кариозного процесса деминерализация эмали распространяется как вдоль ее поверхности, так и внутрь, образуя конусовидный очаг поражения. Длительное существование очага деминерализации приводит к растворению поверхностного, более устойчивого, слоя эмали. Следует помнить, что на любом этапе развития кариеса до образования кариозного дефекта эмали кариозный процесс может приостановиться и приобрести длительное течение. Клинически это проявляется образованием пигментированного (коричневого или черного) пятна, характеризующегося длительным течением (годами).
Из этого следует, что кариозный процесс до образования полости длительнотекущий.
Кариесрезистентность. Общеизвестно, что интенсивность поражения зубов кариесом колеблется в широких пределах в различных регионах нашей страны и земного шара. Следует отметить, что в пределах групп населения с низким и высоким уровнями интенсивности кариеса отмечаются значительные отклонения от среднего показателя. К этому можно добавить, что независимо от уровня распространенности кариеса даже в регионах с высокой распространенностью встречаются лица (примерно 1 % взрослых), у которых кариес не наблюдается или его интенсивность очень низкая. Тот факт, что среди проживающих в одинаковых условиях у одних лиц наблюдается множественное поражение зубов кариесом, тогда как у других его нет, дает основание для утверждения о существовании лиц, устойчивых (резистентных) и восприимчивых к кариесу.
В последние годы появились многочисленные исследования по этому вопросу. В этой связи необходимо уточнить терминологию, так как появившиеся определения «резистентность зубов», «кариесрезистентность», «кислотная резистентность» иногда принимают как синонимы, хотя смысловое значение их различно. Это важно потому, что правильное понимание сущности кариесрезистентности позволит разработать эффективные профилактические мероприятия.
В настоящее время накопилось много фактов, обусловливающих кариесрезистентность. Известно, что в молодом возрасте зубы поражаются кариесом чаще, чем в пожилом. Это связывают с накоплением минеральных компонентов (кальций, фосфор и др.) в эмали, а процесс называют «созреванием эмали». При этом происходит уплотнение эмали и снижение вариабельности структуры вследствие уменьшения микропористости.
Важная роль в повышении устойчивости к кариесу принадлежит фтору, который создает устойчивость эмали, особенно его поверхностного слоя, к действию кислот за счет замещения фтором гидроксильной группы или карбоната апатита из слюны, ингибирует микрофлору полости рта.
В формировании и поддержании резистентности к кариесу значительная роль принадлежит ротовой жидкости. При этом следует указать на несколько механизмов: минерализующая способность за счет содержания в ней ионов кальция, фосфора, фтора, различной активности ферментов слюны и ротовой жидкости, буферной емкости, неспецифических и специфических (секреторные иммуноглобулины) факторов защиты. Из представленных данных следует, что резистентность и восприимчивость к кариесу формируются многими факторами и на различных уровнях: молекулярном, тканевом, органном и системном.
Молекулярный уровень — устойчивость или восприимчивость, обусловленная особенностями химического состава апатита эмали.
Тканевый уровень — структурные особенности: полноценность органической матрицы, расположение кристаллов и призм (соотношение ионов Са2+/Р4+), наличие дефектов строения.
Органный уровень — анатомические особенности зуба, размер и форма фиссур, промежутков между зубами.
Системный уровень — состояние органов и систем организма, в том числе слюнных желез, характер слюноотделения, неспецифические и специфические факторы защиты.
Из представленных данных следует, что «кариесрезистентность» и «кислотная резистентность», «резистентность эмали» понятия разные. Если «кислотная резистентность» и «резистентность эмали» определяют устойчивость эмали к действию кислоты, то «кариесрезистентность» есть состояние организма и полости рта, которое обусловливает устойчивость эмали зубов к действию кариесогенных факторов, в том числе и кислот, образующихся на ее поверхности. Кариесогенность определяется составом и структурой эмали, факторами защиты полости рта (специфическими и неспецифическими), количественными и качественными показателями слюны, характером слюноотделения, особенностями диеты, наличием вредных привычек, свойствами зубного налета и т. д.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКЧитайте также
ЛЕКЦИЯ № 1. Современное представление об инфекционных болезнях. Вакцинация. Календарь прививок, осложнения после вакцинации
ЛЕКЦИЯ № 1. Современное представление об инфекционных болезнях. Вакцинация. Календарь прививок, осложнения после вакцинации 1. Инфекционные болезни Это обширная группа заболеваний человека, вызванных патогенными вирусами, бактериями и простейшими. Суть инфекционных
Может ли перманент нe получиться по причине переменности?
Может ли перманент нe получиться по причине переменности? При беременности меняется химия тела, что в теории может повлиять на качество прически. Впрочем, производители перманента подчеркивают, что в подавляющем большинстве случаев гормональные изменения, происходящие
Профилактика кариеса зубов
Профилактика кариеса зубов В целях предупреждения кариеса зубов рекомендуется дважды в год проводить профилактику, используя яичную скорлупу. Куриные яйца предварительно помыть теплой водой с мылом, тщательно ополоснуть кипяченой водой. В большинстве случаев скорлупа
6.2. КЛАССИФИКАЦИЯ КАРИЕСА ЗУБОВ
6.2. КЛАССИФИКАЦИЯ КАРИЕСА ЗУБОВ Клинические признаки кариеса зубов хорошо изучены. В соответствии с изменениями в тканях зуба и клиническим проявлением создано несколько классификаций, в основу которых положены различные признаки.В классификации ВОЗ (9-й пересмотр)
6.3. КЛИНИЧЕСКАЯ КАРТИНА КАРИЕСА ЗУБОВ
6.3. КЛИНИЧЕСКАЯ КАРТИНА КАРИЕСА ЗУБОВ Стадия пятна (macula cariosa), или кариозная деминерализация. Деминерализация эмали при осмотре проявляется изменением ее нормального цвета на ограниченном участке и появлением матового, белого, светло-коричневого, темно-коричневого пятен
6.4. ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ КАРИЕСА ЗУБОВ
6.4. ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ КАРИЕСА ЗУБОВ В клиническом течении кариеса различают два этапа: первый характеризуется изменением цвета и, видимо, неповрежденной поверхности эмали, второй — образованием дефекта тканей (кариозной полости).Второй этап нашел довольно полное
6.5. ТЕОРИИ ПРОИСХОЖДЕНИЯ КАРИЕСА ЗУБОВ
6.5. ТЕОРИИ ПРОИСХОЖДЕНИЯ КАРИЕСА ЗУБОВ Тот факт, что до настоящего времени дискутируются некоторые механизмы кариозного процесса при наличии огромного количества научных исследований, указывает на его сложность. Высокая специфичность эмали зуба, не имеющей в своем
6.5.1. Зубная бляшка и ее роль в возникновении кариеса
6.5.1. Зубная бляшка и ее роль в возникновении кариеса • Зубная бляшка — скопление микроорганизмов различных типов, которые плотно фиксированы на матрице, расположенной на поверхности зуба.Концентрация бактерий в единице объема зубной бляшки и их соотношение имеют
6.6. ЛЕЧЕНИЕ КАРИЕСА ЗУБОВ
6.6. ЛЕЧЕНИЕ КАРИЕСА ЗУБОВ Как следует из вышеизложенного материала, изменения в твердых тканях зубов при кариесе могут выражаться в очаговой деминерализации или в деструкции ткани, приводящей к появлению кариозной полости. Характер изменений в тканях и определяет выбор
6.7. ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ЛЕЧЕНИИ КАРИЕСА ЗУБОВ
6.7. ОШИБКИ И ОСЛОЖНЕНИЯ ПРИ ЛЕЧЕНИИ КАРИЕСА ЗУБОВ Осложнения, возникающие во время и после лечения кариеса зубов, довольно многочисленны и, к сожалению, встречаются часто. Основная причина их возникновения — небрежная работа врача. Наиболее часто встречаются следующие
О причине здоровья и болезни и неизбежности смерти
О причине здоровья и болезни и неизбежности смерти Медицина, прежде всего, разделяется на две части: теоретическую часть и практическую часть. Каждая из этих [частей] является наукой и теорией. Однако та часть, которая особо именуется теорией, говорит только о воззрениях,
МНЕНИЕ УЧЕНЫХ О ПРИЧИНЕ ДОЛГОЖИТЕЛЬСТВА
МНЕНИЕ УЧЕНЫХ О ПРИЧИНЕ ДОЛГОЖИТЕЛЬСТВА Послушаем теперь не отдельных долгожителей, а ученых-геронтологов, занимающихся проблемой долгожительства.Можно было бы сказать коротко и ясно, что учеными эта проблема до последнего времени не была решена, но лучше
Причины возникновения заболеваний зубов и десен
Причины возникновения заболеваний зубов и десен Самыми распространенными стоматологическими заболеваниями в настоящее время являются кариес, отложение зубного камня, пульпит, периодонтит и стоматит. Кроме того, существуют и недуги физиологического характера,
Как защититься от кариеса?
Как защититься от кариеса? Кариес — это проблема не только детей, но и взрослых. Кого-то природа наградила сильными и здоровыми зубами, а кто-то постоянно мучается от зубной боли и обращается к стоматологу. Кариес возникает в результате плохой гигиены полости рта и