Хронический гастрит
Хронический гастрит
Хронический гастрит – распространенное заболевание, которое может возникнуть самостоятельно, либо быть результатом недолеченного острого гастрита или сопутствовать другим заболеваниям.
Причиной хронического гастрита являются длительные систематические нарушения режима и характера питания. В том числе: поспешная, без тщательного пережевывания пищи, еда всухомятку; злоупотребление пряностями и острыми приправами; употребление крепких алкогольных напитков и их суррогатов курение.
К этим причинам относятся также: воздействие некоторых профессиональных вредностей, лекарственных средств (особенно длительный, не контролируемый врачом прием анальгетиков, препаратов наперстянки, антибиотиков), а также хронические инфекции и заболевания органов пищеварения (хронический холецистит, хронический энтероколит). Усугубляют проблемы со здоровьем нарушения обмена веществ, например при сахарном диабете, подагре, аллергических болезнях, хронических заболеваниях легких, сердца, почек, крови.
Воздействие неблагоприятных факторов приводит к нарушению секреторной и моторной функции желудка, в дальнейшем – к воспалительным и дистрофическим изменениям, нарушению регенерации слизистой оболочки. Структурные изменения развиваются, прежде всего, в эпителии поверхностных слоев слизистой оболочки (поверхностный гастрит), затем в патологический процесс вовлекаются железы желудка. По мере прогрессирования заболевания происходит атрофия слизистой оболочки желудка разной степени выраженности.
По морфологическим признакам выделяют хронический гастрит с поражением желез без атрофии, хронический атрофический гастрит (умеренный, выраженный, с явлениями перестройки эпителия), а также антральный и эрозивный хронический гастрит.
К особым формам хронического гастрита относят ригидный, полипозный и гигантский гипертрофический гастрит. По степени секреторных расстройств выделяют хронический гастрит с нормальной и повышенной секрецией и хронический гастрит с секреторной недостаточностью. Клиническая картина хронического гастрита определяется состоянием секреторной функции, локализацией и степенью выраженности морфологических изменений слизистой оболочки желудка.
Хронический гастрит нормальной и повышенной секрецией наблюдается преимущественно у лиц молодого возраста. Больных беспокоит изжога, отрыжка кислым, иногда рвота, чувство давления, жжения или распирания, а также боли в подложечной области. Нередки проявления голодных и ночных болей, которые наблюдаются при поражении слизистой оболочки антериального отдела желудка. Обострения обычно связаны с погрешностями в диете, а также злоупотреблением спиртных напитков. Так, при хроническом алкогольном гастрите характерна рвота по утрам. Заболевание может осложниться желудочным кровотечением, что чаще всего связано с образованием эрозий в антериальном отделе желудка.
Хронический гастрит с секреторной недостаточностью, как правило, встречается у лиц зрелого и пожилого возраста и характеризуется преобладанием в слизистой оболочке желудка атрофических изменений. Больных беспокоят неприятный вкус во рту, тошнота, слюнотечение, чувство переполнения в подложечной области. Стул обычно неустойчивый (склонность к поносам). Боли в подложечной области выражены не резко и, как правило, связаны с вовлечением в патологический процесс тонкой кишки, желчного пузыря и поджелудочной железы. У таких больных отмечаются похудание, признаки полигиповитаминоза (разрыхленность и кровоточивость десен, утолщение и покраснение языка, сглаженность его сосочков, отпечатки зубов на языке). Часто, особенно у женщин, развивается железодефицитная анемия в ряде случаев – пищевая аллергия.
Диагноз хронического гастрита основывается на анализе клинической картины, результатах исследования желудочной секреции, данных рентгенологического, эндоскопического исследований и биопсии.
Лечение здесь требуется комплексное, проводится амбулаторно, при выраженной симптоматике – в стационаре.
Ведущее значение имеет лечебное питание. В период обострения, независимо от характера секреторных нарушений, соблюдается принцип максимального щадения желудка: питание дробное (пять-шесть раз в сутки), пища должна быть не слишком холодной и не слишком горячей, хорошо проваренной и измельченной, из рациона исключают продукты, обладающие сильным сокогонным действием или раздражающие слизистую оболочку желудка.
По мере стихания обострения лечебное питание назначают с учетом характера секреторных нарушений и возможного вовлечения в патологический процесс печени, желчного пузыря, поджелудочной железы и кишечника.
При хроническом гастрите с секреторной недостаточностью диета должна быть полноценной и содержать достаточное количество белков, жиров, углеводов, витаминов, а также поваренной соли и экстрактивных веществ. Рекомендуются в ограниченном количестве вымоченная сельдь, постная ветчина; кроме того, овощные, рыбные и мясные супы, мясо, нежирная рыба, зелень, фрукты, фруктовые и овощные соки.
С целью воздействия на различные звенья патогенеза проводят лекарственную терапию. При повышенной возбудимости нервной системы назначают седативные средства и транквилизаторы; при болях – спазмолитические средства (папаверина гидрохлорид, но-шпа); для усиления регенерации – пентоксил, метилурацил; при секреторной недостаточности желудка проводят заместительную терапию аципепсолом, бетацидом, натуральным желудочным соком, пепсином, пепсидилом, абомином, панзинормом и др. В период ремиссии показано курортное лечение.
Хронический гастрит – заболевание, постепенно прогрессирующее. Периоды обострения сменяются периодами ремиссии; реже наблюдается непрерывно рецидивирующее течение.
Профилактика включает регулярное полноценное питание, полный отказ от курения, предупреждение и лечение хронического холецистита, панкреатита и др. Больные хроническим гастритом подлежат диспансерному наблюдению с периодическим эндоскопическим и рентгенологическим обследованием.
При лечении гастрита с помощью пиявок их ставят на биологически активные точки, расположенные в трех зонах человеческого тела, смотри рис. 5.
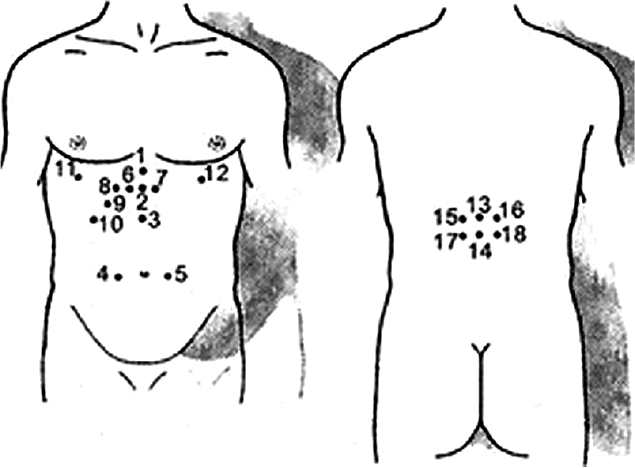
Рис. 5. Зоны постановки пиявок при лечении гастрита
Зона 1 – переднебрюшная; точки 4 и 5 – симметричные на уровне пупка на 2 поперечных пальца на удалении, точки 2, 3 в мезогастральной области по средней линии, точки 6, 7 на удаление на 2–4 см от предыдущих точек.
Зона 2 – пояснично-грудная; точка 13 по средней линии на уровне 11-го и 12-го грудных позвонков, точка 14 на уровне 12-го грудного позвонка, точки 15, 16, 17, 18 на 2 поперечных пальца на удаление от этих точек.
Зона 3 – печеночная; точки 8, 9, 10 в области правого подреберья, точки 11 и 12 по среднеключичной линии на уровне шестого межреберья справа, точка 1 на вершине мечевидного отростка.
Точки всех зон прорабатываются последовательно. На процедуру требуются 2–3 пиявки, за один сеанс можно эффективно использовать не более трех точек зоны. Хорошо сочетаются точки 4 и 5,1 и 2, 15 и 16, 17 и 18. Первые две процедуры проводятся с интервалом в три дня, последующие – один раз в неделю. Курс лечения рассчитан на 7 сеансов.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.
Читайте также
2. Хронический гастрит
2. Хронический гастрит Хронический гастрит – это заболевание, которое характеризуется хроническим воспалением слизистой оболочки желудка, нарушением регенераторных процессов в слизистой с последующей атрофией желез желудка.ЭтиологияЭкзогенные факторы – физические
Хронический гастрит
Хронический гастрит Хронические гастриты — разнородная группа дегенеративных и воспалительных заболеваний желудка экзогенного, эндогенного и смешанного происхождения, сопровождающихся нарушением секреторной и моторной функции. Гомеопатические средства при этом
Хронический гастрит
Хронический гастрит Гастрит – воспаление слизистой оболочки желудка (чаще всего – более глубоких слоев). План массажа строится из воздействия на паравертебральные зоны, рефлексогенные зоны спины, шейного отдела, живота и далее желудка, мышц брюшного пресса (рис. 138). Рис.
Хронический гастрит
Хронический гастрит Хронический гастрит – распространенное заболевание, которое может возникнуть самостоятельно, либо быть результатом недолеченного острого гастрита или сопутствовать другим заболеваниям.Причиной хронического гастрита являются длительные
Хронический гастрит
Хронический гастрит Гастрит – воспаление слизистой оболочки желудка (чаще всего – более глубоких слоев). План массажа строится из воздействия на паравертебральные зоны, рефлексогенные зоны спины, шейного отдела, живота и далее желудка, мышц брюшного пресса
Хронический гастрит
Хронический гастрит Хронические гастриты – наиболее частые заболевания практически в любом возрасте. Они представляют собой своеобразный прогрессирующий воспалительный процесс, поражающий все оболочки стенки желудка, включая слизистую. Это приводит к постепенному
Хронический гастрит
Хронический гастрит При хроническом гастрите с повышенным выделением желудочного сока рекомендуется соответствующая диета, исключающая грубую пищу. Можно есть вареные овощи и фрукты, отварное мясо, сливки, жирный творог, паровые котлеты.Следует исключить продукты,
ХРОНИЧЕСКИЙ ГАСТРИТ
ХРОНИЧЕСКИЙ ГАСТРИТ Он является, пожалуй, самым распространенным среди болезней органов пищеварения. Характеризуется повреждением слизистой оболочки желудка, при котором страдают железы, вырабатывающие соляную кислоту, пепсин, слизь, ухудшаются процессы регенерации
Хронический гастрит (вне обострения)
Хронический гастрит (вне обострения) Людям, страдающим хроническим гастритом, следует отдавать предпочтение измельченной или пюреобразной пище. Не разрешается жареное с корочкой. Блюда для этой диеты не должны быть очень горячими или холодными. Пищу следует принимать
Хронический гастрит
Хронический гастрит Хронический гастрит выражается воспалительным процессом со структурной перестройкой слизистой оболочки, а также нарушениями моторной, секретной и инкреторной функций желудка. Часто сопровождается нарушениями функций кишечника и желчевыводящей
ХРОНИЧЕСКИЙ ГАСТРИТ
ХРОНИЧЕСКИЙ ГАСТРИТ Хронический гастрит – это длительное воспаление слизистой оболочки желудка. Данное заболевание (как и большинство хронических болезней) имеет волнообразное течение, то есть периоды ремиссий (улучшения состояния здоровья больного) сменяются
Хронический гастрит
Хронический гастрит При хроническом гастрите с секреторной недостаточностью наиболее эффективными являются углекислые хлоридно-натриевые и гидрокарбонатно-хлорид-но-натриевые воды средней минерализации («Ессентуки № 4», «Ессентуки № 17», «Петродворцовая» и др.).
Гастрит хронический
Гастрит хронический • 1 ст. л. измельченных листьев салата посевного заварить стаканом горячего топинамбурного сока, настоять 1–2 часа, процедить. Пить по 1/2 стакана два раза в день или по 1 стакану на ночь.• 1 ч. л. (с верхом) сухих цветков яблони залить 1 стаканом горячего
Хронический гастрит
Хронический гастрит Хронический гастрит — это заболевание желудка, при котором нарушаются его функции (секреторная и моторно-эвакуационная способности) и происходит воспаление его слизистой оболочки.Как понять, что у в ас хронический гастрит. Если до еды, чаще всего
Как лечится хронический гастрит
Как лечится хронический гастрит Оговорюсь сразу: сегодня хронический гастрит — с сохраненной или повышенной секрецией — большинство моих коллег (и практикующих участковых терапевтов, и клиницистов-гастроэнтерологов) лечат так же, как и язвенную болезнь. Рекомендации