Осложнения огнестрельных ранений живота
Осложнения огнестрельных ранений живота
Прогрессирующий перитонит наблюдается преимущественно у раненых при сочетании повреждений полых и паренхиматозных органов, эти ранения чаще всего приводят к кровопотере, неблагоприятно влияющей на течение раневого процесса. При огнестрельных ранениях перитонит развивается сразу после ранения, очень рано возникают и быстро прогрессируют расстройства всех видов обмена, нарушение сердечно-сосудистой деятельности, функции печени, почек и желудочно-кишечного тракта, результатом чего является тяжелая интоксикация организма.
Диагностика перитонита после операции у раненных в живот сложна и ответственна; так как решающим является фактор времени, релапаротомия должна быть выполнена в оптимальные сроки. Основой диагностики является не улучшающееся общее состояние в течение 2–3 сут после операции, симптомы раздражения брюшины и парез кишечника, соответствующие рентгенологические данные и лабораторные показатели. Релапаротомию но поводу перитонита должен выполнять ведущий хирург учреждения. После устранения источника перитонита (несостоятельности швов, раны кишки, межкишечных анастомозов, вскрывшихся в брюшную полость абсцессов и т. д.) тщательно промывают брюшную полость, дренируют малый таз, интубируют желудочно-кишечный тракт назоинтестинальным зондом, а при невозможности применяют другую методику декомпрессии. Если нет уверенности в окончательном эффекте релапаротомии, следует наложить провизорные швы и перейти на лапаростомический способ ведения, в последующем осуществлять программные санации брюшной полости. Послеоперационное ведение по правилам интенсивной терапии – коррекция всех видов обмена, инфузионная терапия с достаточным введением белка (150 г/сут), трансаортальное, эндолимфатическое введение антибиотиков и т. д. При появлении перистальтики начинают питание через зонд.
В эти же сроки релапаротомия может быть проведена и по поводу ранней кишечной непроходимости (при безуспешной терапии пареза, рентгенологических, клинических и лабораторных признаках непроходимости). Смысл операции состоит в разделении спаек и декомпрессии кишечника.
При эвентрации в послеоперационном периоде ушивание брюшной полости следует проводить под эндотрахеальным наркозом, вправить в брюшную полость выпавшие внутренности, наложить швы по возможности дальше от края через все слои (можно использовать шов Донатти).
Внутрибрюшные абсцессы – довольно частое осложнение огнестрельных ранений живота, по данным эвакогоспиталей, в ВОВ составляли 4,1 %, по последним данным – 9%. По локализации различают периферические и центральные, последние расположены между висцеральными листками брюшины, первые – между париетальными и висцеральными. Абсцессы бывают единичные и множественные, по течению – острые и хронические. 88 – 92% абсцессов диагностируют и подвергают оперативному лечению, около 10% диагностируются на вскрытии. Различают поддиафрагмальные, подпеченочные, межпетлевые, тазовые абсцессы. Диагноз основывается на клинических и лабораторных данных, данных УЗИ и рентгенологического исследования с использованием современной аппаратуры. Последней диагностической процедурой при поддиафрагмальном абсцессе может быть пункция специальной иглой под ультразвуковым контролем. Возможен двухэтажный прокол: сначала получают серозную жидкость из плевральной полости, а затем гной из поддиафрагмального пространства. По проводнику вводят в полость абсцесса дренажную трубочку, через которую проводится санация абсцесса. До последнего времени поддиафрагмальный абсцесс лечили только оперативным путем, наиболее простым и доступным для хирургов.
Забрюшинные и тазовые флегмоны (околобрюшинные) изучены крайне недостаточно. В ВОВ они не получили широкого освещения. О них нет сведений в учебниках и очень мало в статьях и монографиях. Это тяжелое, грозное осложнение огнестрельных ранений. Среди раненных в живот в Афганистане флегмоны околобрюшинной клетчатки отмечены в 8%, позади брюшины – 4,3%, на передней и боковой брюшной стенке – 3,7% случаев. В ряде случаев возникновение флегмон можно связать с повреждением забрюшинных отделов толстой, двенадцатиперстной кишки, желчного или мочевого пузыря. По клиническому течению выделяют 4 формы: острые, подострые, хронические и рецидивирующие. Очень тяжело протекают флегмоны тазовой клетчатки при ранении забрюшинного отдела прямой кишки. По характеру экссудата флегмоны околобрюшинной клетчатки разделяют на серозные, гнойные, газовые, гнилостные. При бакпосеве чаще всего выделяют ассоциацию неклостридиальных анаэробов и стрептококка. Поскольку раненные в живот всегда переносят перитонит, то симптомы интоксикации связывают с ним. Местные симптомы малоинформативны. Важным подспорьем в диагностике является локализация раны в ягодичной или поясничной области. В острой стадии флегмоны может наступить летальный исход, или под воздействием лечения течение флегмоны станет подострым или хроническим, с наличием свища.
Надежным способом профилактики развития флегмоны околобрюшинного пространства является своевременная и адекватная хирургическая обработка ран поясничной и ягодичной областей, их санация с применением современных методик ультразвуковой кавитации, лазерной обработки и др. (при наличии технического оснащения). Эти раны после хирургической обработки должны быть надежно дренированы широкопросветными трубкой (1,5 см). Важным способом профилактики забрюшинных флегмон является грамотное, тщательное оперативное пособие по поводу проникающих ранений живота с повреждением полых органов, забрюшинных отделов: вскрытие и дренирование забрюшинных гематом, ушивание или выведение поврежденных участков, отключение от пассажа кишечного содержимого. Установление диагноза околобрюшинной флегмоны является показанием для операции, которая должна выполняться под общим обезболиванием. Большим разрезом в косопоперечном направлении через раневой канал вскрывают флегмону. При локализации раны на ягодичной области разрез проводят выше крыла подвздошной кости. Суть операции заключается в иссечении патологически измененных тканей, удалении гноя, инородных тел, костных отломков, санации полости, адекватным дренировании.
Лечение забрюшинных флегмон, развившихся при ранении стенок полых органов, малоэффективно без соответствующего лечения этих ранений. Так, при ранении двенадцатиперстной кишки проводят под контролем два зонда – один в начальный отдел тощей кишки, другой – в двенадцатиперстную. Через первый зонд осуществляется кормление, через второй – декомпрессия двенадцатиперстной кишки (эвакуация желудочно-кишечного содержимого).
Наложение стом проксимальнее уровня ранения способствует ликвидации и забрюшинной флегмоны и свища. При ранении правой половины толстой кишки накладывают илеостому, при ранении правого фланка – трансверзостому, при ранении прямой кишки – искусственный анус на сигмовидную кишку. При дренировании тазовых флегмон удобен доступ Буяльского-МакУортера. Этот доступ позволяет дренировать также затеки на бедро.
Все оперативные вмешательства по поводу околобрюшинных флегмон должны проводиться на фоне интенсивной терапии, внутривенного и эндолимфатического введения антибиотиков широкого спектра действия, дезинтоксикационной терапии.
Свищи желудочно-кишечного тракта являются тяжелым осложнением у раненных в живот и приводят к высокой летальности. Чем проксимальнее расположен свищ, тем он тягостнее для больного, тем больше патофизиологические нарушения, тем больше потери воды, белков, электролитов, сильнее разрушение тканей.
Причины кишечных свищей:
1. неквалифицированное наложение энтеро- и колостом
2. пропущенные (не диагностированные) забрюшинные повреждения полых органов
3. гнойно-некротические процессы в ране и изъязвление эвентрированных петель кишок
4. несостоятельность ушитых ран и анастомозов.
Диагностика свищей желудочно-кишечного тракта базируется не только на визуальном изучении свища, но и на вспомогательных методах исследования (эндоскопических, рентгенологических), применении красителей и контрастных веществ.
Важнейшим элементом лечения раненых со свищами желудочно-кишечного тракта, особенно высокими, является адекватное парентеральное и зондовое питание. Проведение назоэнтерального зонда ниже свища обеспечивает и питание и декомпрессию желудочно-кишечного тракта, что способствует закрытию свища. Показанием к хирургическому лечению сформировавшихся свищей является отсутствие тенденции к их закрытию в течение 2–3 месяцев. В большинстве случаев применяется резекция участка кишки с анастомозом «конец в конец», а операция на выключение – в единичных случаях.
Оказание помощи пострадавшим от огнестрельных ранений живота требует хорошей подготовки врача, знания патологии боевой травмы, овладения современными методами диагностики, четкого представления тактики устранения опасных для жизни нарушений. Повреждения органов живота в связи с совершенствованием оружия с каждым годом становятся все тяжелее. Грамотное щадящее оперативное вмешательство уменьшает нагрузку на все системы жизнеобеспечения раненого, сохраняет компенсированное состояние и предупреждает грозные осложнения. Правильное дренирование, оптимальный способ декомпрессии желудочно-кишечного тракта, санация брюшной полости улучшают послеоперационное течение.
Для улучшения результатов лечения ранений живота хирурги должны быть специалистами широкого профиля, вдумчиво и внимательно изучать накопленный опыт, быть компетентными не только в вопросах неотложной абдоминальной хирургии, но и в смежных дисциплинах.
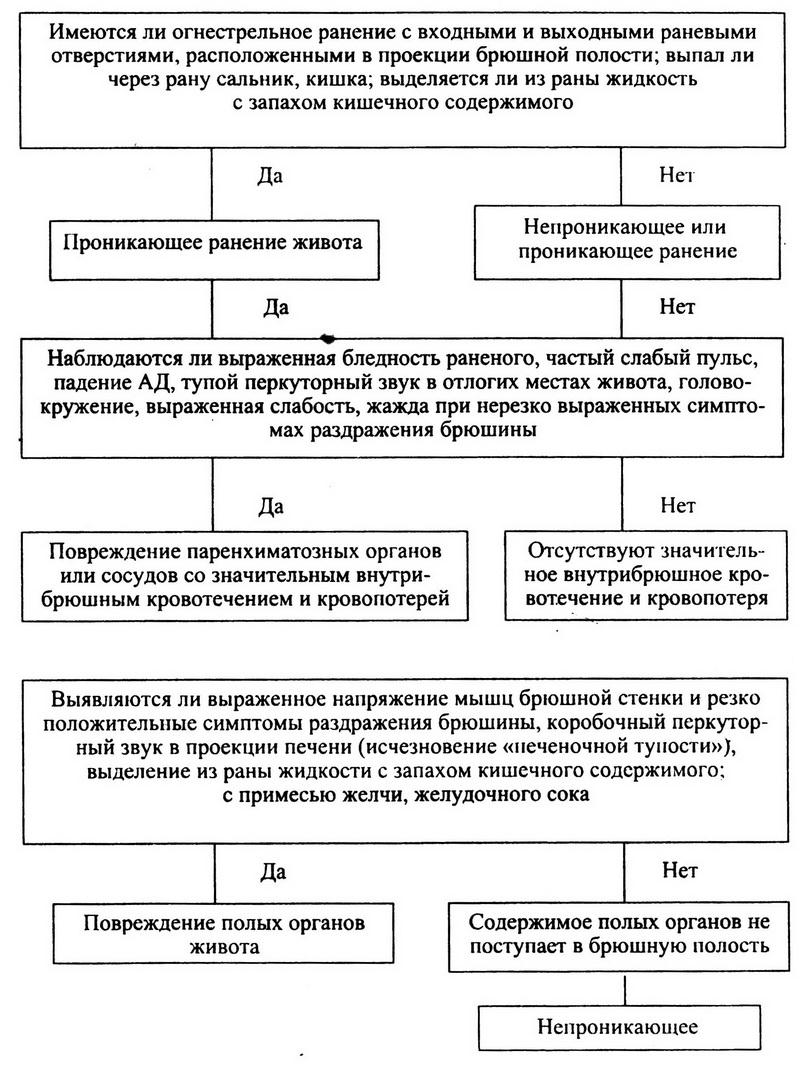
Схема 4. Алгоритмы клинической диагностики в МПП ранений и закрытых повреждений живота (по Ю. Г. Шапошникову, В. И. Маслову, 1995).
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.
Читайте также
19. МЫШЦЫ ЖИВОТА. МЫШЦЫ СТЕНОК БРЮШНОЙ ПОЛОСТИ. ВСПОМОГАТЕЛЬНЫЙ АППАРАТ МЫШЦ ЖИВОТА
19. МЫШЦЫ ЖИВОТА. МЫШЦЫ СТЕНОК БРЮШНОЙ ПОЛОСТИ. ВСПОМОГАТЕЛЬНЫЙ АППАРАТ МЫШЦ ЖИВОТА Живот (abdomen) – часть туловища, располагающаяся между грудью и тазом.В животе выделяют следующие области:1) надчревье (epigastrium), включающее в себя надчревную область, правую и левую подреберные
25. Сопутствующие факторы выстрела. Разновидности огнестрельных ран. Особенности осмотра места происшествия
25. Сопутствующие факторы выстрела. Разновидности огнестрельных ран. Особенности осмотра места происшествия Сопутствующие (дополнительные) факторы выстрела рассматриваются помимо действия самой пули.1. Механическое действие пороховых газов и воздуха из ствола. Воздух
26. Вопросы, разрешаемые судебно-медицинской экспертизой при огнестрельных ранениях. Направление выстрела
26. Вопросы, разрешаемые судебно-медицинской экспертизой при огнестрельных ранениях. Направление выстрела При огнестрельных повреждениях перед судебно-медицинской экспертизой стоят следующие вопросы: является ли данное повреждение огнестрельным, если является, то
27. Определение дистанции выстрела, вида оружия, количества и последовательности огнестрельных ранений
27. Определение дистанции выстрела, вида оружия, количества и последовательности огнестрельных ранений Судебно-медицинская экспертиза должна определить дистанцию выстрела. Различают три дистанции выстрела: выстрел в упор, выстрел с близкого расстояния, выстрел с
Глава 3. Гнойная инфекция огнестрельных ран
Глава 3. Гнойная инфекция огнестрельных ран Инфекционные осложнения огнестрельных ран всегда являлись истинным бичом войны, поражающим сотни тысяч раненых.При тяжелых повреждениях в мирное время, а тем более при боевых травмах возникает немало факторов, снижающих
Предпосылки и факторы, способствующие инфекционным осложнениям огнестрельных ран
Предпосылки и факторы, способствующие инфекционным осложнениям огнестрельных ран Частота гнойных осложнений ран в 1908 г. составила 7–12%, в 1982 г. – тоже 7–12%. В настоящее время около 30% хирургических вмешательств являются причиной гнойных осложнений. Ежегодно в странах СНГ
Классификация огнестрельных ранений позвоночника и спинного мозга
Классификация огнестрельных ранений позвоночника и спинного мозга В настоящее время руководствуются следующей классификацией огнестрельных ранений позвоночника:1. по виду ранящего снаряда• пулевые• осколочные2. по распространенности поражения• изолированные•
Клиника, диагностика огнестрельных повреждений позвоночника и спинного мозга
Клиника, диагностика огнестрельных повреждений позвоночника и спинного мозга В клиническом течении ранений позвоночника и спинного мозга различают 4 периода: 1. острый2. ранний3. промежуточный4. поздний.1-й период (острый) – так называемый спинальный шок, когда в течение
Патофизиологические нарушения при огнестрельных ранениях груди
Патофизиологические нарушения при огнестрельных ранениях груди При огнестрельных проникающих ранениях груди через дефект грудной стенки или из раны легкого в плевральную полость поступает воздух. В зависимости от характера сообщения плевральной полости с внешней
Клиническая картина и диагностика ранений груди
Клиническая картина и диагностика ранений груди Клиническая картина непроникающих ранений груди не отличается особой тяжестью. Исходы таких ранений грудной клетки в большинстве случаев благоприятные. Однако частота этих ранений, сопровождающихся ушибом или разрывом
Особенности огнестрельных ранений брюшной стенки и внутренних органов
Особенности огнестрельных ранений брюшной стенки и внутренних органов В возникновении повреждений полых и паренхиматозных органов можно выделить следующие механизмы:1. повреждение органов непосредственно ранящим снарядом при проникающих ранениях;2. воздействие
Патофизиологические расстройства при огнестрельных ранениях живота
Патофизиологические расстройства при огнестрельных ранениях живота Огнестрельное ранение живота – тяжелая травма. В момент ранения происходит чрезвычайно сильное раздражение рецепторного поля брюшины и внутренних органов живота, бактериальное загрязнение раны
Клиника и диагностика огнестрельных ранений живота
Клиника и диагностика огнестрельных ранений живота Клиническая картина при огнестрельных ранениях живота довольно вариабельна и зависит в значительной степени от того, проникающее это ранение или непроникающее, от тяжести повреждения органов, интенсивности
КЛИНИКА ПРОНИКАЮЩИХ РАНЕНИЙ ГЛАЗА С ВНЕДРЕНИЕМ ИНОРОДНЫХ ТЕЛ
КЛИНИКА ПРОНИКАЮЩИХ РАНЕНИЙ ГЛАЗА С ВНЕДРЕНИЕМ ИНОРОДНЫХ ТЕЛ При подозрении на попадание инородного тела в глаз, большое значением имеет анамнез-данные о травме и о возможном составе инородного тела и даже его локализации.Когда осколок проходит через склеру за
ОСЛОЖНЕНИЯ ПРОНИКАЮЩИХ РАНЕНИЙ ГЛАЗА
ОСЛОЖНЕНИЯ ПРОНИКАЮЩИХ РАНЕНИЙ ГЛАЗА I. Травматическая отслойка сетчатки.Может произойти непосредственно в момент ранения, в результате действия тракционных сил (рубцевание кровоизлияний, экссудата в стекловидном теле), в результате токсического действия при