Глава 7. ВЫБОР: ОПЕРАЦИЯ ИЛИ ТЕРАПИЯ
Глава 7. ВЫБОР: ОПЕРАЦИЯ ИЛИ ТЕРАПИЯ
Невыносимые условия для жизни пациента чаще всего создают артрозные поражения наиболее «нагружаемых» суставов — тазобедренных, коленных, голеностопных и больших пальцев стопы. Именно эти суставы и оперируют чаще всего, поскольку остальные виды артрозов, как правило, хорошо поддаются терапевтическому лечению и вмешательства хирургов не требуют.
Но нужно ли оперировать суставы ног, или у нас есть шанс обойтись без операции? Давайте рассуждать.
Запущенный артроз большого пальца стопы с его явным отклонением и выраженным выпиранием косточки нужно оперировать без сомнения. Ведь деформацию костей нам вряд ли удастся «выправить» какими-то процедурами или лекарствами.
Но начальные стадии этого заболевания вполне можно пролечить терапевтическими мероприятиями. Важно лишь впоследствии не давать развиваться деформации стопы и пальца: не носить слишком тесную обувь или обувь с узким мыском. И не забывать при необходимости пользоваться ортопедическими приспособлениями — например, межпальцевыми прокладками, которые вставляются между большим и вторым пальцами ноги. Такие прокладки предотвращают «смыкание» пальцев и не позволяют большому пальцу отклоняться внутрь. Межпальцевые прокладки продаются сейчас практически в любой аптеке.
Сложнее обстоит дело с оперативным лечением тазобедренных суставов. Обычно при коксартрозе проводят два типа операций.
Чаще всего выполняют эндопротезирование, то есть полную замену деформированного тазобедренного сустава искусственным. Выглядит это примерно так: срезается та часть бедренной кости, на которой находится головка сустава (илл. 7б). В полость бедренной кости вставляется штырь из титана, циркония (или из других материалов), имеющий на конце искусственную суставную головку.
Штырь фиксируется внутри полости бедренной кости подобием цемента или клея (иногда — методом «сухой» фиксации). Параллельно оперируют другую сочленяющуюся поверхность тазобедренного сустава: на тазовой кости удаляют часть вертлужной впадины, а на ее место ставят вогнутое ложе из полиэтилена высокой плотности. В этом ложе при давлении будет в дальнейшем вращаться титановая головка сустава (илл. 7в).
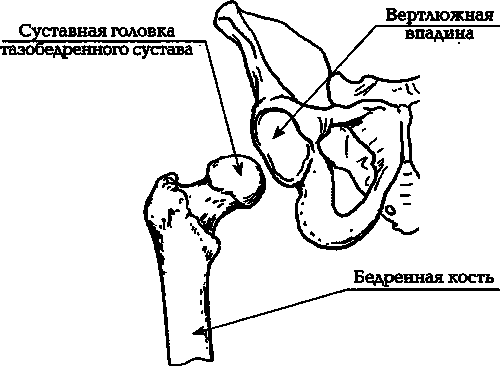
Илл. 7а. Нормальный тазобедренный сустав

Илл. 7б. Промежуточный этап операции эндопротезирования
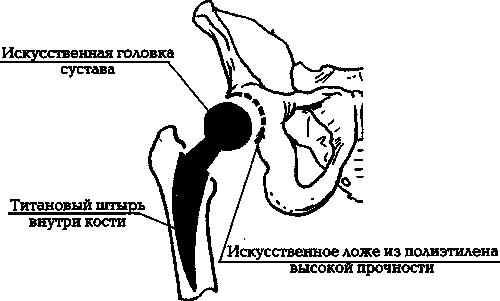
Илл. 7в. Завершающий этап эндопротезирования
В результате успешно проведенного эндопротезирования исчезают боли в суставе и восстанавливается его подвижность. Однако надо учесть следующее: во-первых, такие операции технически сложны; во-вторых, при эндопротезировании довольно высок риск осложнений и инфицирования. К тому же при неидеально проведенной операции и плохой «подгонке» сустава возникают нарушения его фиксации и протез очень быстро разбалтывается. В этом случае уже через 1—3 года может потребоваться повторная операция, и неизвестно, будет ли она успешнее предыдущей.
Но самое главное, что в любом случае, даже при безупречной работе хирурга, искусственный сустав разбалтывается и требует замены максимум через 10—15 лет.
Дело в том, что ножка (штырь) искусственного сустава подвергается постоянной перегрузке и спустя какое-то время нарушается ее фиксация внутри бедренной кости. В какой-то момент, после неудачного движения или нагрузки, ножка сустава может окончательно расшатать нишу внутри бедренной кости, и тогда она начинает «ходить ходуном». С этой минуты нарушается динамическая работа всей конструкции, и разбалтывание идет особенно быстрыми темпами — возобновляются мучительные боли, и возникает необходимость повторного эндопротезирования.
А теперь представьте: если пациенту сделана первая операция в 45 лет, то уже максимум в 55—60 лет потребуется повторная операция со всеми возможными последствиями: инфекциями, осложнениями и т.д.! Причем каждая операция — это серьезный стресс и нагрузка для организма. Естественно, что эндопротезирование целесообразнее делать пациентам старше 50—60 лет.
Молодым людям в случае необходимости в операции, как мне кажется, разумнее делать артродез тазобедренных суставов (илл. 8).
При выполнении артродеза концы сочленяющихся костей обрезают и затем соединяют между собой так, чтобы обеспечить в дальнейшем их сращение. Сращение костей приводит к уменьшению или исчезновению болей, но сустав полностью теряет подвижность.
Понятно, что отсутствие подвижности тазобедренного сустава значительно снижает трудоспособность человека. При ходьбе он вынужден компенсировать неподвижность тазобедренного сустава усиленным движением поясницы и колена, то есть ходить неестественным шагом. В результате за счет перегрузки очень часто развиваются изменения поясничного отдела позвоночника и появляются боли в спине. Кроме того, после артродеза и сращения костей всем прооперированным затруднительно ходить по лестнице и не очень-то удобно сидеть.
Теперь, думаю, вам ясно, что операция на тазобедренном суставе не решает разом всех проблем, а иногда даже порождает новые. И пока есть возможность, надо постараться избежать операции или оттянуть ее на максимально долгий срок. К тому же операция довольно дорого стоит, и после нее требуется достаточно длительный период восстановительных занятий. Поэтому я всегда говорю тем своим пациентам, у которых есть шанс обойтись без хирургического вмешательства: направьте те силы и средства, которые необходимы для операции, на терапевтическое лечение — и, быть может, вам удастся вообще избежать операционного стола.
При оперативном лечении артроза голеностопных суставов, по моему мнению, имеет смысл делать только артродез, да и то такая необходимость, к счастью, возникает крайне редко.
При оперативном лечении артроза коленных суставов, как и при лечении коксартроза, чаще всего проводят эндопротезирование и артродез. Показания и противопоказания к операции те же, что и в случае лечения артроза тазобедренных суставов.
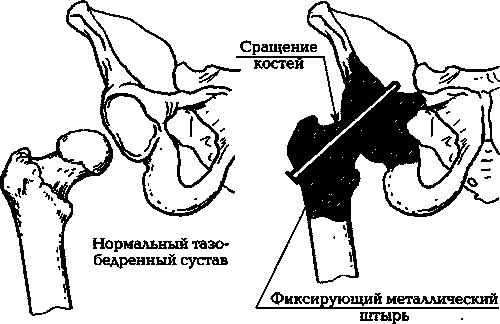
Илл. 8. Операция артродеза
Кроме того, на коленных суставах проводится еще остеотомия. При остеотомии суставные концы костей рассекают и смещают так, чтобы перераспределить и сделать оптимальной нагрузку на уцелевшие участки хряща. При удачном выполнении остеотомия быстро ликвидирует боли в колене и восстанавливает подвижность сустава.
Но во-первых, остеотомию имеет смысл проводить только на второй стадии гонартроза, пока он не запущен, однако тогда еще возможно и терапевтическое лечение. Во-вторых, результат подобной операции абсолютно непредсказуем: никто не знает, как поведет себя колено после остеотомии. Стало быть, и такая операция не дает никаких гарантий выздоровления. Именно поэтому, дорогие друзья, я предлагаю бороться за выздоровление терапевтическими мерами до тех пор, пока есть хоть малейший шанс победить.
Однако прежде, чем вы начнете свою нелегкую борьбу, обязательно найдите хорошего врача, обследуйтесь у него и вместе с ним составьте план лечения. Ни в коем случае не пытайтесь установить себе диагноз самостоятельно! Дело в том, что поражения суставов, напоминающие артрозные, возникают при многих других заболеваниях, и малосведущие люди очень часто ошибаются в определении болезни.
Лучше не экономить время и деньги на врачебной консультации, ведь ошибка может обойтись вам гораздо дороже во всех отношениях. Но это не значит, что вы обязаны слепо верить любому врачу и не должны вникать в суть его рекомендаций. Пациент должен понимать смысл врачебных назначений и представлять, для чего проводятся те или иные лечебные процедуры, а также хотя бы в общих чертах разбираться в механизме действия тех лекарств, которою ему назначаются.
Так при терапевтическом лечении артроза нам важно скомбинировать ряд лечебных мероприятий таким образом, чтобы разом решить несколько задач.
• устранить болевые ощущения;
• улучшить питание суставного хряща и ускорить его восстановление;
• активизировать кровообращение в области пораженного сустава;
• уменьшить давление на поврежденные кости сустава и увеличить расстояние между ними;
• укрепить окружающие больной сустав мышцы, но при этом снять болезненный мышечный спазм;
• увеличить подвижность сустава.
Ниже мы рассмотрим, как и за счет чего тот или иной метод лечения помогает достичь поставленных целей.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКЧитайте также
Глава 2 КЛИНИЧЕСКИЙ ОПЫТ И ВЫБОР ЛЕКАРСТВА (1943)
Глава 2 КЛИНИЧЕСКИЙ ОПЫТ И ВЫБОР ЛЕКАРСТВА (1943) Самым важным моментом в клинической практике врача является тот, когда гомеопат видит пациента во второй раз и решает вопрос дальнейшей тактики. Оценив информацию, предоставленную пациентом, врач должен не только убедиться
Глава 11 Выбор гомеопатического лекарства (1960)
Глава 11 Выбор гомеопатического лекарства (1960) Чтобы точно распознать уникальный, характерный синдром пациента и сделать первое назначение, требуются детальный анализ и понимание истории всей его жизни. Уникальный, характерный синдром пациента состоит из психических
Глава десятая Операция «Грыжа»
Глава десятая Операция «Грыжа» Оперировать или нет – будем решать вместе – ...А как вы относитесь к оперативному лечению вашей грыжи? – спросил я у сидящей передо мной дамы, вот уже пятнадцать минут подряд «бомбардирующей» меня жалобами на боли в ноге и тяготы жизни. Ей
ГЛАВА 11 Правильный выбор
ГЛАВА 11 Правильный выбор Быстрое, легкое и простое очень притягательны. Они апеллируют к нашей вялости, апатии и лени. Медленное, трудное и сложное, напротив, связаны с большинством тех вещей, которые мы более всего пестуем в нашей цивилизации: великой литературой,
Глава 7. ВЫБОР: ОПЕРАЦИЯ ИЛИ ТЕРАПИЯ
Глава 7. ВЫБОР: ОПЕРАЦИЯ ИЛИ ТЕРАПИЯ Невыносимые условия для жизни пациента чаще всего создают артрозные поражения наиболее «нагружаемых» суставов — тазобедренных, коленных, голеностопных и больших пальцев стопы. Именно эти суставы и оперируют чаще всего, поскольку
Глава 42. Выбор подходящего момента для атаки болезни
Глава 42. Выбор подходящего момента для атаки болезни Лечение болезни напоминает сражение с врагом. В «Каноне Хуан-ди о внутреннем» сказано: «Трактат „Искусство войны“ рекомендует не выступать против армии, имеющей высокую боевую готовность, и не атаковать армию,
Глава 12 Стереотаксическая операция на мозге
Глава 12 Стереотаксическая операция на мозге 27 декабря 1996 года в шесть утра в сопровождении Джи-Джи и Келли, которые поддерживали меня с двух сторон, я прошествовала в Массачусетскую больницу общего профиля, где мне должны были сделать операцию на мозге. Когда я рассуждаю
Глава 1 Чудесная операция
Глава 1 Чудесная операция С ноября 1953 по апрель 1954 года, будучи студентом-медиком, я проработал шесть месяцев в родильном отделении одной парижской больницы в качестве экстерна. В то время экстернам в клиниках доверяли лишь простейшие обязанности. На практику по
ВЫБОР ПИЩИ — ВЫБОР СУДЬБЫ
ВЫБОР ПИЩИ — ВЫБОР СУДЬБЫ Для перехода на натуральное питание, казалось бы, достаточно понять лишь саму идею сыроедения и, отказавшись от вареной пищи, начать питаться сырыми продуктами.Но на практике появляются неожиданные проблемы. Вначале возникает потребность
Глава 13 Правильный выбор лечащего специалиста при блокадах дисков позвоночника
Глава 13 Правильный выбор лечащего специалиста при блокадах дисков позвоночника Возможность выбора лечащего специалиста стала в нашей стране реальностью. Однако такой возможностью необходимо научиться разумно пользоваться.Для страдающих блокадами дисков
Глава II ВЫБОР ПУТИ
Глава II ВЫБОР ПУТИ Дом на песке Как, несомненно, заметил читатель, значительное место в первой главе отведено проблеме питания. Почему? Во-первых, потому, что состав потребляемой человеком пищи в значительной мере определяет химический состав клеток его организма. А это,
Глава 9 Выбор советчика
Глава 9 Выбор советчика Если вы обнаружили, что увязли в юридических тонкостях, вы, вероятно, без колебаний обратитесь за консультацией к юристу. Если вы узнали, что индекс Доу – Джонса повышается или падает с пугающей быстротой, вы, естественно, снимете трубку и позвоните
Глава VI. Выбор продуктов питания и составление суточного рациона
Глава VI. Выбор продуктов питания и составление суточного рациона Всякий есть то, что он ест. Людвиг Фейербах Окиньте мысленным взором информационный массив предыдущей главы. Он дает полное представление о принципах выбора и совместимости продуктов питания между
Глава 6 ДЖОУНИ И ПЛАСТИЧЕСКАЯ ОПЕРАЦИЯ, КОТОРАЯ НЕ ПОНАДОБИЛАСЬ Улучшаем кровообращение, а с ним состояние кожи и личной жизни
Глава 6 ДЖОУНИ И ПЛАСТИЧЕСКАЯ ОПЕРАЦИЯ, КОТОРАЯ НЕ ПОНАДОБИЛАСЬ Улучшаем кровообращение, а с ним состояние кожи и личной жизни Доброе утро, Дэниэл… Пишу вам, чтобы рассказать, как с мужем и внучкой мы гуляли вокруг Лагуна-Лейк и увидели табличку «Не кормите уток». На