Болезнь Паркинсона
Болезнь Паркинсона
Болезнь Паркинсона (БП) представляет собой хроническое нейродегенеративное заболевание, которое проявляется экстрапирамидными двигательными и другими недвигательными неврологическими, вегетативно-соматическими и психическими нарушениями. Диагноз БП базируется на наличии в клинической картине гипокинезии в сочетании, по меньшей мере, с одним из других симптомов, таких как ригидность, тремор покоя, позные (постуральные) нарушения (табл. 3.21).
Таблица 3.21
Диагностические критерии болезни Паркинсона банка мозга Великобритании (UK Brain Bank, 1992) (Hughes A.J. et al., 1992)
• Наличие гипокинезии. • Наличие по крайней мере одного из следующих симптомов: — ригидность; — тремор покоя. • Асимметричное начало заболевания. • Стойкий положительный эффект препаратов леводопы. • Отсутствие в анамнезе возможных этиологических факторов вторичного паркинсонизма (прием нейролептиков, перенесенный энцефалит, повторные или тяжелые черепно-мозговые травмы). • Отсутствие следующих симптомов: А. На всех стадиях заболевания — отчетливой мозжечковой или пирамидной симптоматики, надъядерного паралича взора, окулогирных кризов. Б. На ранних стадиях заболевания — грубых постуральных расстройств, грубой вегетативной недостаточности, грубой деменции.БП является одним из распространенных нейродегенеративных заболеваний в пожилом возрасте. Среди лиц старше 70 лет встречаемость БП составляет 107–187 случаев на 100 тыс. населения [35]. Распространенность характерных морфологических признаков БП (внутриклеточных телец Леви в стволовых структурах) существенно превышает встречаемость клинически манифестных форм заболевания и, по некоторым данным, наблюдается у 5–7% пожилых лиц [37].
Этиология, патогенез и патоморфология. Согласно современным представлениям, БП, или первичный идиопатический паркинсонизм, является генетически детерминированным заболеванием преимущественно пожилого и старческого возраста с важным этиологическим влиянием неблагоприятных внешних воздействий. Хотя БП в большинстве случаев является спорадической, риск возникновения БП значительно выше у носителей некоторых патологических генов, чаще всего кодирующих белки синуклеин и убиквитин. В небольшом проценте случаев первичный паркинсонизм имеет вполне определенный генетический дефект с разным типом наследования. В этих случаях болезнь, как правило, развивается в молодом или среднем возрасте.
Морфологическая картина БП в типичных случаях представлена дегенеративным процессом, охватывающим как подкорковые образования, так и кору головного мозга, а также боковые рога спинного мозга с формированием внутри нейронов патологических включений, содержащих синуклеин и убиквитин (тельца Леви). По данным H.Braak и соавт. (2004) [20], в начале патологического процесса указанные изменения отмечаются в обонятельных луковицах, вегетативных ядрах ствола, голубом пятне и дорсальном ядре шва, с чем частично связаны нарушения обоняния и вегетативные расстройства. Далее дегенеративный процесс распространяется на компактную часть черной субстанции и полосатые тела, что сопровождается формированием типичных для БП двигательных нарушений. На продвинутых стадиях болезни отмечается также заинтересованность лимбической системы и неокортекса, что предполагает развитие когнитивных и других нервно-психических нарушений.
Патофизиология нервно-психических нарушений при БП. За развитие нервно-психических нарушений при БП ответственно как поражение подкорковых базальных ганглиев, так и корковых отделов головного мозга. Подкорковые базальные ганглии являются стратегическими для когнитивной деятельности анатомическими образованиями. Как известно, полосатые тела интегрированы в замкнутые функциональные системы, получившие название «фронто-стриарных нейрональных кругов» (см. табл. 1.1) [42]. Они объединяют важные для обеспечения когнитивной и эмоциональной деятельности церебральные структуры: префронтальные отделы лобной коры, полосатые тела, черную субстанцию, бледный шар, зрительный бугор, вентральную зону покрышки и др. Циркуляция возбуждения по «фронтостриарным кругам» играет важную роль в процессе принятия решения, обеспечивая его мотивационно-эмоциональное подкрепление. Поражение базальных ганглиев закономерно приводит к вторичной дисфункции лобных долей головного мозга и нарушению процесса произвольного принятия решения. Нейропсихологический анализ свидетельствует, что основные когнитивные и эмоциональные расстройства, характерные для БП, обусловлены дисфункцией лобных долей головного мозга.
Помимо функционального взаимодействия с лобной корой, подкорковые базальные ганглии, в особенности полосатые тела, играют важную физиологическую роль в синтезе и обработке информационных потоков и формировании пространственных функций [43]. Поэтому БП, как и большинство других заболеваний с преимущественным поражением подкорковых базальных ганглиев, характеризуется наличием зрительно-пространственных нарушений в виде оптико-пространственной дисгнозии и конструктивной диспраксии.
Большое значение в патогенезе нервно-психических нарушений имеет поражение важных для восходящей из стволово-подкорковых структур нейротрансмиттерной регуляции образований. Речь идет о базальном ядре Мейнерта, педункулярном ядре моста, голубом пятне, дорсальном ядре шва, других ядрах ствола головного мозга. Вследствие поражения указанных структур развивается не только дофаминергическая, но и ацетилхолинергическая, норадренергическая и серотонинергическая недостаточность (см. табл. 3.22). Следует отметить, что в патогенезе выраженных когнитивных нарушений и деменции при БП решающее значение сегодня придается развитию недостаточности ацетилхолинергической системы.
Выше уже было отмечено, что морфологические изменения при БП не ограничиваются стволово-подкорковыми структурами. На продвинутых стадиях БП в патологический процесс неизбежно вовлекаются лимбическая система, структуры гиппокампового круга и корковые отделы головного мозга, что приводит к утяжелению и качественной модификации нервно-психических нарушений с появлением первичных нарушений памяти, обусловленных патологией структур гиппокампового круга, праксиса, гнозиса и других «корковых» когнитивных симптомов.
Клинические проявления когнитивных и других нервно-психических нарушений. Нервно-психические нарушения являются неотъемлемой составной частью клинической картины БП. Они могут опережать развитие типичных двигательных симптомов БП, что соответствует современному представлению о стадиях развития дегенеративного процесса при этом заболевании. Так, по наблюдениям Y.Vogel и соавт. [48], 25 % пациентов с БП получали лечение антидепрессантами еще до формирования экстрапирамидных двигательных нарушений. Также формируются некоторые характерные поведенческие изменения личности, которые могут обращать на себя внимание родственников до развития двигательной симптоматики: пациенты становятся более «вязкими» и инертными, характерна повышенная осторожность и консерватизм.
Таблица 3.22
Роль церебральных нейротрансмиттерных систем в регуляции когнитивной деятельности
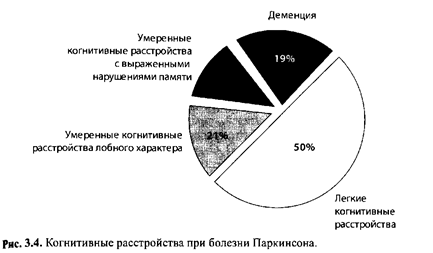
Нейротрансмиттер Ключевые структуры Психофизиологическая роль Симптомы нарушений Дофамин Компактная часть черной субстанции, вентральная зона покрышки ствола Переключение когнитивных программ, отыскание следа памяти Когнитивная инертность персеверации, нарушение памяти (воспроизведения информации) Ацетилхолин Базальное ядро Мейнерта, педункулярное ядро моста Устойчивость внимания, долговременное запоминание Отвлекаемость, импульсивность, нарушения запоминания Норадреналин Голубое пятно Концентрация внимания, запоминание эмоционально значимых событий Снижение умственной работоспособности, нарушения памяти Серотонин Дорсальное ядро шва ствола Положительное эмоциональное подкрепление при достижении результата деятельности Снижение фона настроения, депрессия, апатияВ клинически манифестных случаях БП когнитивные и другие нервно-психические нарушения определяются в подавляющем большинстве случаев. Однако выраженность когнитивных расстройств существенно варьирует. По нашим данным, у 50 % пациентов с БП выявляются легкие когнитивные нарушения, у 31 % — умеренные и у 19 % — когнитивные нарушения, достигающие выраженности деменции. При этом синдром умеренных когнитивных нарушений и деменция имеют гетерогенный характер: у более пожилых пациентов значительно выражены нарушения памяти, в других случаях ядром когнитивных расстройств являются нарушения регуляции произвольной деятельности, связанные с дисфункцией лобных долей головного мозга (рис. 3.4) [3, 4].
Выраженность и характер когнитивных нарушений при БП зависят от двух основных факторов: возраста пациента и стадии БП. У пациентов молодого и среднего возраста когнитивные расстройства крайне редко достигают значительной выраженности даже при большом стаже болезни и наличии тяжелых двигательных расстройств. У пожилых пациентов когнитивные расстройства более значительны, причем, как уже указывалось выше, в их структуре существенное место занимают нарушения памяти. Прогрессирование БП, утяжеление двигательного дефекта с развитием выраженных позных нарушений и нарушений походки сопровождается нарастанием тяжести когнитивных расстройств дизрегуляторного (лобного) характера. Деменция обычно развивается при сочетании двух указанных факторов риска, т. е. у наиболее пожилых пациентов с поздними стадиями БП [3, 11, 14].
Когнитивные нарушения при БП носят медленно прогрессирующий характер. По нашим данным, за короткие сроки наблюдения (от 6 мес. до 2 лет) состояние когнитивных функций пациентов с БП остается практически стационарным. Однако по мере увеличения длительности наблюдения до 5 лет смена стадии когнитивного дефицита отмечается приблизительно у 50 % пациентов. Более высокий темп прогрессирования наблюдается у лиц более пожилого возраста, с более поздним началом заболевания, на более поздних стадиях заболевания и у пациентов с изначально большей выраженностью зрительно-пространственных нарушений [11].
Изменения в когнитивной сфере при БП затрагивают прежде всего мышление, память и зрительно-пространственные функции. Нехарактерны нарушения речи и гнозиса.
Мышление. Главной особенностью процессов мышления у пациентов с БП является их замедленность (так называемая брадифрения) и уменьшение интеллектуальной гибкости, т. е. способности быстро переключаться от решения одной задачи к следующей. В основе данных нарушений лежат трудности принятия решения в тех ситуациях, когда пациент не может опереться на свой прошлый опыт или на внешнюю помощь. По этой причине пациенты с БП характеризуются повышенной осторожностью и неуверенностью, если оказываются в новой для себя ситуации (например, при необходимости изменения схемы лечения). Многочисленные исследования показывают, что брадифрения и интеллектуальная инертность не зависят от двигательной замедленности. В то же время, возможно, существует определенная связь брадифрении с эмоциональным состоянием пациента, по данным D.Rogers и соавт. [41], брадифрения наиболее выражена при БП с депрессией. Ослабление активности психической деятельности и брадифрения выражаются также в снижении инициативы, умственной работоспособности, скорости реакций, замедленности речи (брадилалия), замедленности мнестических процессов с увеличением времени запоминания (брадимнезия), вязкости мышления.
Нарушения памяти. Многие больные уже на ранних стадиях заболевания предъявляют жалобы на снижение памяти. Нарушения памяти являются, по мнению многих исследователей, характерной чертой когнитивных нарушений при БП и характеризуются расстройством запоминания и воспроизведения новой информации [4, 7]. Степень нарушений памяти варьирует в широком диапазоне — от стертых расстройств до выраженных. Процесс запоминания характеризуется замедленностью, уменьшением объема кратковременной памяти. Нарушения памяти при БП носят избирательный характер: способность к запоминанию и воспроизведению информации оказывается сниженной, в то время как прочность хранения информации сохраняется. Процедурная память (обучаемость, способность приобретать и сохранять новые двигательные и когнитивные навыки) нарушена в большей степени, чем декларативная память (память о событиях и явлениях). Невербальная (зрительная) память страдает более выраженно, чем вербальная. Значительно нарушаются мнестические процессы, требующие длительной концентрации внимания и активной организации материала, в то же время память на отдаленные события существенно не страдает.
Зрительно-пространственные функции. Весьма характерным когнитивным симптомом БП являются зрительно-пространственные расстройства. Они проявляются как в сфере восприятия, так и при исследовании пространственного праксиса. Нарушения восприятия пространственных отношений проявляются трудностями ориентации по географической карте, затруднениями при идентификации взаиморасположения предметов в мозаике, сопоставлении угла между линиями и др. Нарушение зрительного гнозиса отмечается также при узнавании «зашумленных» или наложенных друг на друга изображений. В двигательной сфере пространственные нарушения выявляются при перерисовывании сложных геометрических и объемных фигур. Весьма чувствительным является тест рисования часов: пациента просят нарисовать на листе нелинованной бумаги круглые часы со стрелками, которые показывают какое-либо время. При этом пациенты испытывают значительные трудности при самостоятельном рисовании, но, как правило, без труда могут расположить стрелки на уже готовом циферблате. Есть указания на то, что выраженность зрительно-пространственных нарушений при БП коррелирует с риском развития психотических осложнений дофаминергической терапии.
Эмоциональная сфера, как уже указывалось выше, закономерно страдает при БП, что часто опережает формирование двигательных расстройств. Наиболее часто (примерно в 40–60 % случаев) у больных отмечаются нарушения настроения в виде малой или большой депрессии или отдельных депрессивных симптомов [41, 48]. Депрессия при БП развивается достоверно чаще, чем в популяции, и чаще, чем при других хронических инвалидизирующих двигательных нарушениях (геми- и параплегия). Эмоциональные нарушения при болезни Паркинсона редко достигают степени «большой депрессии». Как правило, они расцениваются как дистимия. В структуре эмоциональных расстройств при болезни Паркинсона наиболее часто встречаются пониженное настроение и когнитивные симптомы депрессии, такие как повышенная утомляемость, замедленность реакций и мышления. Из соматических симптомов часто отмечается нарушение сна и, напротив, редко — потеря аппетита. Крайне редко имеют место чувство вины и суицидальные мысли. Последние признаки, как правило, отмечаются при «большой» депрессии. По данным большинства исследователей, выраженность депрессии при БП не соответствует тяжести двигательных нарушений в целом, равно как и тяжести отдельных двигательных симптомов паркинсонизма. В то же время наличие и тяжесть депрессии зависит от возрастных особенностей БП. Показано, что депрессия чаще развивается у более молодых пациентов с большей длительностью заболевания, с менее тяжелой инвалидизацией и с более легкими когнитивными нарушениями [45].
Относительно частым видом эмоциональных расстройств при БП является повышенная тревожность, которая может сочетаться с депрессией или выступать в качестве моносимптома. Гипомания или маниакальные эпизоды встречаются значительно реже и обычно связаны с проводимой дофаминергической терапией.
Деменция при БП. Согласно профильным популяционным исследованиям, когнитивные нарушения достигают выраженности деменции в 20–40 % случаев БП [21,35,47]. Распространенность деменции зависит от длительности БП. В отличие от легких и умеренных когнитивных нарушений, деменция нехарактерна для ранних стадий БП, но развивается у пациентов с длительным стажем данного заболевания. Развитие деменции в первые 1–3 года от манифестации двигательных нарушений БП либо до их возникновения противоречит диагнозу БП (см. табл. 3.21).
У пожилых пациентов со значительной длительностью заболевания риск деменции значительно увеличивается. Долговременные наблюдения свидетельствуют, что риск развития деменции в течение 10 лет от начала заболевания у пациентов пожилого возраста может достигать 80 % [18]. По другим данным, в последний год жизни деменция выявляется у 60 % больных БП, причем у половины из них выраженная [8].
Деменция при БП характеризуется утяжелением всех видов когнитивных нарушений и их качественной модификацией с появлением нейропсихологических признаков заинтересованности задних отделов коры головного мозга. Характерны выраженные нарушения памяти, зрительно-пространственная дисгнозия, нарушения пространственного и динамического праксиса, колебания концентрации внимания, интеллектуальные расстройства. Может присутствовать недостаточность номинативной функции речи, проявляющаяся трудностями называния показываемых предметов. Вероятно, в основе качественной модификации когнитивных нарушений при переходе на стадию деменции лежит распространение дегенеративных изменений за пределы системы «подкорковые структуры — лобная кора», что соответствует современным представлениям о развитии патоморфологических изменений при БП [20].
Появление нейропсихологических признаков заинтересованности задних отделов коры головного мозга сближает клинические проявления нервно-психических расстройств при БП с деменцией с болезнью Альцгеймера. Тем не менее на стадии легкой и умеренной деменции между двумя названными нозологическими формами остаются достоверные и существенные различия. По данным большинства исследований, при одинаковой выраженности деменции БП характеризуется более выраженными дизрегуляторными (лобными) расстройствами, в то время как БА — мнестическими и апрактоагностическими нарушениями, обусловленными поражением коры теменных и височных долей. Нарушения речи в форме дисфазии нехарактерны для БП и, напротив, весьма характерны для БА, в особенности для пресенильной (ранней) формы данного заболевания.
По некоторым данным, деменция при БП является гетерогенным состоянием. «Корковые» нейропсихологические симптомы, такие как первичные нарушения запоминания, диспраксические и дисгностические нарушения, наиболее характерны для более пожилых пациентов. У пациентов менее пожилого возраста ядром когнитивных расстройств остаются нарушения лобно-подкоркового характера [5]. В связи с этим обсуждается роль начальных стадий сопутствующей болезни Альцгеймера в патогенезе деменции у части пожилых пациентов с БП. Известно, что начальные признаки альцгеймеровской нейродегенерации, такие как диффузный церебральный амилоидоз и сенильные бляшки, развиваются у 30–40 % пожилых лиц. Однако если у здоровых пожилых данные изменения остаются клинически «молчащими», то у пациентов с БП они могут усиливать имеющуюся когнитивную симптоматику. Аналогичная картина наблюдается у лиц с хронической сосудистой мозговой недостаточностью: наличие сопутствующих нейродегенеративных изменений значительно увеличивает риск развития когнитивных расстройств (см. раздел «Смешанная деменция»).
Развитие деменции при БП служит неблагоприятным прогностическим признаком. Пациенты с БП с деменцией хуже отвечают на проводимую противопаркинсоническую терапию, у них значительно чаще развиваются психотические осложнения данной терапии (см. ниже). Смертность среди пациентов с БП и деменцией достоверно выше, чем среди их сверстников без деменции.
Нервно-психические нарушения и противопаркинсоническая терапия. В настоящее время подавляющее большинство пациентов с БП получает специфическую противопаркинсоническую терапию. Если раньше велась дискуссия о том, в какой момент следует назначать симптоматическуюзаместительную терапию, то сегодня большинство ученых согласны, что лечение БП следует начинать сразу же после установления диагноза. Выбор препарата для начала терапии зависит от возраста пациента и клинических особенностей случая, в том числе наличия, выраженности и характера психических нарушений.
Несомненным и выраженным отрицательным эффектом в отношении когнитивных функций при БП обладают антихолинергические средства (циклодол, паркопан, акинетон и др.). Применение данных препаратов вызывает нарушения памяти, внимания и интеллектуальных функций, а длительное использование может приводить к необратимым дегенеративным изменениям в коре головного мозга. Поэтому центральные холиноблокаторы противопоказаны пациентам с выраженными когнитивными нарушениями и деменцией и крайне нежелательны у пациентов пожилого возраста. Их применение должно быть ограничено пациентами относительно молодого возраста (до 60 лет) с дрожательной формой БП.
Дофаминергическая терапия (препараты леводопы, агонисты дофаминовых рецепторов) оказывает некоторый положительный эффект в отношении когнитивных функций и эмоциональной сферы. На фоне применения как препаратов леводопы, так и агонистов дофаминовых рецепторов отмечаются улучшение концентрации внимания, повышение активности и темпа мышления, увеличение интеллектуальной гибкости, регресс выраженности депрессивных расстройств. Данный эффект отмечается в основном при начале терапии и у пациентов без деменции. Однако применение дофаминергических препаратов не защищает от дальнейшего нарастания выраженности когнитивных и других психических расстройств, связанных с прогрессированием БП. На развернутых стадиях БП нередко отмечаются колебания выраженности эмоциональных и когнитивных нарушений, совпадающие с колебаниями выраженности двигательных расстройств, связанных с приемом препаратов леводопы. При этом обычно более значительные когнитивные и эмоциональные нарушения отмечаются во время периодов «выключения». Оптимизация схемы терапии и уменьшение моторных флюктуаций способствуют также уменьшению флюктуаций когнитивных и эмоциональных расстройств.
У пациентов с выраженными когнитивными нарушениями и в особенности при наличии деменции дофаминергическая терапия способствует развитию психотических расстройств. Традиционно психотические нарушения относятся к «осложнениям» дофаминергической терапии, однако их патогенез несколько более сложен. Современные исследования свидетельствуют, что в основе психотических нарушений при БП лежит ацетилхолинергическая недостаточность, которая развивается на поздних стадиях БП. Большое значение имеет ацетилхолинергическая «денервация» ядер ствола головного мозга, которая ведет к нарушениям регуляции цикла «сон-бодрствование». Дофаминергическая терапия выполняет роль провоцирующего фактора, который увеличивает дисбаланс между церебральными нейромедиаторами.
Психотические нарушения развиваются у 10–50 % пациентов, получающих препараты леводопы и/или агонисты дофамина. Риск возникновения психотических расстройств зависит от дозы леводопы, однако «пороговая» доза в каждом случае индивидуальна. Риск психотических нарушений выше при использовании агонистов дофамина, чем при использовании препаратов леводопы. Поэтому у пожилых пациентов с деменцией лечение БП следует сразу начинать с препаратов леводопы, а применение агонистов дофаминовых рецепторов следует проводить осторожно.
Частым предвестником связанных с терапией психотических нарушений является нарушение сна. Больные с трудом засыпают ночью и, напротив, излишне сонливы днем. Наиболее характерный и тревожный симптом — яркие сновидения, которые сопровождаются выраженной двигательной активностью в фазе сна с быстрыми движениями глаз (так называемое нарушение поведения в фазу сна с быстрыми движениями глаз). Из-за неадекватной двигательной активности пациент может упасть с кровати, нанести травму себе или супругу. Во время бодрствования отмечаются зрительные иллюзии: пациент может принять одежду или другой неодушевленный предмет за человека или животное. Обычно подобные «зрительные обманы» происходят в сумерки или в темное время суток. В их основе лежат зрительные дисгностические расстройства, отягощаемые колебаниями уровня внимания вследствие изменения функционального состояния головного мозга (снижение уровня бодрствования).
По мере увеличения выраженности этих нарушений формируются отчетливые зрительные галлюцинации. Как правило, это законченные образы людей или животных, достаточно детальные, которые носят повторяющийся характер. Первое время они появляются преимущественно в ночное время. Примерно в 1/3 случаев отмечаются устрашающие галлюцинации, которые вызывает выраженную эмоциональную реакцию больных. Критика к галлюцинациям у пациентов с менее тяжелыми когнитивными нарушениями может оставаться сохранной, однако по мере прогрессирования когнитивных нарушений снижается.
Более редким видом психотических нарушений, осложняющих дофаминергическую терапию, является паранойяльный бред. Он носит характер бреда преследования или ревности. В отличие от шизофрении, при индуцированном дофаминергической терапией бредовом расстройстве не бывает «психического автоматизма» или идей воздействия. Нехарактерно также эмоциональное притупление личности.
В ряде случаев бред и устрашающие галлюцинации сопровождаются делириозным изменением сознания с дезориентировкой в месте и времени. Делирий является наиболее тяжелым психическим осложнением дофаминергической терапии, так как угрожает здоровью и жизни больных. В большинстве случаев делирий возникает при использовании высоких доз препаратов леводопы у пожилых больных с когнитивными нарушениями. Особенно часто он отмечается при деменции.
Описанные выше психотические нарушения представляют собой единый континуум и могут переходить друг в друга. Поэтому расстройство сна с яркими сновидениями и зрительные иллюзии должны вызывать настороженность врача в плане вероятного развития галлюцинаторных и других психотических нарушений.
Терапевтическая тактика при развитии психотических нарушений зависит от особенностей и выраженности нарушений, сохранности критики и тяжести двигательных расстройств. Вначале можно отменить или уменьшить дозу не-леводопосодержащих препаратов (холинолитики, ингибиторы МАО, агонисты дофаминовых рецепторов). При недостаточности данной меры уменьшают дозу препаратов леводопы. Однако если это приводит к значительному нарастанию двигательного дефекта, то прибегают к сочетанию прежней дозы дофаминергических препаратов и атипичных нейролептиков (клозапин, кветиапин, оланзапин). Следует отметить, что зрительные галлюцинации, не носящие устрашающего характера, могут не вызывать у больного существенного беспокойства. В таких случаях при сохранности критики к галлюцинациям можно воздержаться от назначения антипсихотических препаратов. Регресс галлюцинаторных и других психотических нарушений отмечается также на фоне применения ингибиторов ацетилхолинэстеразы, в частности ривастигмина и других препаратов (см. ниже), которые используются у пациентов с БП и деменцией. Для лечения нарушений поведения в фазе сна с быстрыми движениями глаз используются малые дозы клоназепама и/или препараты мелатонина.
Более редким побочным эффектом дофаминергической терапии является повышенная тревожность. Она носит перманентный характер или проявляется в форме повторяющихся панических атак. Тревожность обычно усиливается во время периодов «выключения». Для лечения используются транквилизаторы и антидепрессанты по общепринятой схеме, с учетом возраста пациентов.
Как осложнения дофаминергической терапии описываются также гипоманиакальные состояния со снижением критики, гиперсексуальность, неудержимое влечение к азартным играм. Терапевтическая тактика в этих случаях аналогична терапевтической тактике при развитии галлюцинаторных расстройств.
Имеются отдельные сообщения, что раннее назначение и длительное применение амантадина способствует уменьшению риска развития деменции у пациентов с БП. Предполагается, что нейропротективный эффект данного препарата связан с уменьшением глутаматергической эксайтотоксичности.
Лечение. Недостаточная эффективность основных противопаркинсонических лекарственных средств, крайне негативное влияние когнитивных и эмоциональных нарушений на качество жизни пациентов и их родственников заставляют искать дополнительные терапевтические подходы по отношению к данным пациентам. Последние достижения нейронаук и новая информация о патогенезе когнитивных расстройств при нейродегенеративных заболеваниях значительно расширили возможности терапии нарушений высших мозговых функций. Не менее существенно повысились возможности эффективной и безопасной помощи пациентам с эмоциональными нарушениями.
Данные о роли ацетилхолинергической медиаторной системы в процессах внимания и памяти дают основания для применения в качестве терапии когнитивных расстройств препаратов с ацетилхолинергическими свойствами. Клинически наиболее хорошо зарекомендовали себя ингибиторы ацетилхолинэстеразы, из которых у пациентов с деменцией широко применяются донепезил, ривастигмин, галантамин и ипидакрин. Эффективность данных препаратов первоначально была доказана при деменции альцгеймеровского типа легкой и умеренной выраженности, после чего ацетилхолинергические препараты составили «золотой стандарт» лечения этого состояния. В последние годы активно изучается влияние ингибиторов ацетилхолинэстеразы на когнитивные функции пациентов с не-альцгеймеровской деменцией и, в частности, при сочетании паркинсонизма и деменции. К настоящему времени выполнено крупномасштабное рандомизированное исследование эффективности ривастигмина при БП с деменцией (исследование EXPRESS) [27]. Было показано, что применение данного ацетилхолинергического препарата способствует достоверному регрессу когнитивных нарушений, а также уменьшению выраженности зрительных галлюцинаций, других психотических осложнений дофаминергической терапии и нарушений сна. Есть также отдельные наблюдения, свидетельствующие об эффективности других ингибиторов ацетилхолинэстеразы (галантамин, донепезил) при БП с деменцией.
Наряду с ингибиторами ацетилхолинэстеразы, в терапии выраженных когнитивных нарушений в последние годы активно используются глутаматергические препараты. Патологическая стимуляция глутаматных рецепторов лежит в основе повреждения нейронов практически при всех прогрессирующих нейродегенеративных заболеваниях, в том числе БП. Активно исследуется эффективность неконкурентного обратимого антагониста Н-метил-D-аспартат-рецепторов к глутамату мемантина при когнитивных расстройствах различной этиологии. Сегодня доказан положительный эффект данного препарата при болезни Альцгеймера и сосудистой деменции разной степени выраженности. Имеются также некоторые свидетельства целесообразности использования мемантина при БП с когнитивными нарушениями. Так, по нашим данным, терапия мемантином способствует уменьшению тяжести когнитивных нарушений, улучшению памяти, внимания, регуляторных и зрительно-пространственных функций у пациентов с умеренными и тяжелыми когнитивными нарушениями. При этом было показано, что более значительное влияние препарата отмечается у пациентов с умеренными когнитивными нарушениями. Одновреиенно мы наблюдали уменьшение выраженности двигательных симптомов БП [12].
Для лечения эмоциональных нарушений тревожно-депрессивного ряда используются антидепрессанты. У пациентов молодого среднего возраста без выраженных когнитивных нарушений можно использовать трициклические антидепрессанты. При хорошей переносимости данные препараты наиболее предпочтительны, так как обладают не только выраженным антидепрессивным эффектом, но и определенным положительным эффектом в отношении двигательных симптомов паркинсонизма. Однако следует учитывать, что трициклические антидепрессанты обладают значительным холинолитическим эффектом. Поэтому они противопоказаны пациентам старше 65–70 лет, а также пациентам с выраженными когнитивными расстройствами. В этих случаях используются селективные ингибиторы обратного захвата серотонина (флуоксетин, флувоксамин, сертралин) или ингибиторы обратного захвата серотонина и норадреналина (дулоксетин, милнаципран). Антидепрессанты используются в течение 6-12 мес. с последующей постепенной отменой. При резистентной к фармакотерапии депрессии обсуждается применение электросудорожной терапии.
Клинический случай. Больной М., 78 лет, по профессии — повар, в настоящее время на пенсии. Жалуется на скованность и замедленность движений, больше слева, дрожание в левой руке, снижение памяти и умственной работоспособности.
Считает себя больным в течение последних 8 лет. Первым симптомом заболевания было дрожание в левой руке, которое возникало при волнении. В последующем дрожание слева усилилось, стал обращать внимание также на скованность и замедленность в левых конечностях. Примерно через 1,5 года от начала болезни аналогичные симптомы появились также в правых конечностях. В последний год присоединились выраженные застывания при ходьбе, которые иногда приводят к падениям. Нарушения памяти и других когнитивных функций отмечаются в течение последних 4–5 лет, заметно усилились в последний год.
Шесть лет получает мадопар: вначале — в дозе 125 мг 3 раза в день, затем — 250 мг 3 раза в день. На фоне проводимой терапии выраженность двигательных расстройств уменьшилась. В последний год отмечается укорочение времени действия очередной дозы препарата (феномен «изнашивания»).
Анамнез жизни: раннее развитие без особенностей. В семейном анамнезе обращает на себя внимание паркинсонизм у отца, достоверной информации об его когнитивном статусе получить не удается. Из сопутствующих заболеваний необходимо отметить открытоугольную глаукому, однако на момент осмотра внутриглазное давление — в пределах нормы.
При осмотре: сознание ясное, правильно ориентирован в месте и времени. Обращают на себя внимание негативизм больного и легкое снижение критики. Со слов родственников: не полностью самостоятелен в быту; в частности, не способен воспринять рекомендации врача по режиму приема лекарств, при этом нуждается в напоминаниях и контроле.
Неврологический статус: черепно-мозговая иннервация интактна, за исключением рефлексов орального автоматизма. Умеренная гипомимия, рот периодически открыт. Речь разборчива, но интонационно не окрашена, голос тихий, монотонный. Парезов нет. Умеренная олигобрадикинезия, без четкой разницы сторон. Мышечный тонус повышен по пластическому типу в конечностях и в аксиальной мускулатуре, без разницы сторон. При эмоциональном напряжении возникает низкочастотный дистальный тремор в левой руке небольшой амплитуды, который выявляется как в покое, как и при активных движениях. Чувствительность интактна. Сухожильные рефлексы живые, D=S. Координаторные пробы выполняет удовлетворительно. Походка: шаг укорочен, шарканье, ахейрокинез, выраженные приклеивания к полу, которые иногда приводят к падениям, про-, ретро- и латеропульсии.
Нейропсихологическое исследование: обращает на себя внимание значительная замедленность когнитивных процессов, время выполнения пробы Шульте — 115 с (норма — 25–30 с). КШОПС — 24 балла (трижды ошибся в серийном счете, не вспомнил два слова из трех, неправильно перерисовал пятиугольники). Другие нейропсихологические тесты выявляют выраженные нарушения кратковременной памяти, память на текущие и отдаленные события жизни в основном сохранна, но пациент может ошибаться при назывании даты того или иного события. Выраженные нарушения конструктивного праксиса: ошибки при перерисовывании сложных геометрических фигур, рисовании часов. Нарушено узнавание недорисованных предметов. В пробе на обобщение — ошибки по типу лобной импульсивности.
МРТ головного мозга: умеренно выраженное расширение желудочков и субарахноидальных пространств. Единичные перивентрикулярные и субкортикальные очаги повышенного MP-сигнала на Т2-взвешенных изображениях.
Диагноз: болезнь Паркинсона, ригидно-дрожательная форма, III стадия по Хену-Яру. Синдром легкой деменции.
Таким образом, у пожилого пациента с длительным анамнезом болезни Паркинсона выявляются выраженные когнитивные нарушения, которые носят полифункциональный характер (страдают память, конструктивный праксис, функция обобщения, скорость психических процессов). В результате имеющихся когнитивных нарушений отмечаются трудности в повседневной жизни (изменение поведения, затруднения при выполнении рекомендаций лечащих врачей), что говорит о формировании синдрома деменции. Нейропсихологические особенности когнитивных нарушений (выраженная брадифрения, нарушение конструктивного праксиса) свидетельствуют в пользу связи деменции с основным заболеванием. Характерным является формирование деменции у пациента со значительной длительностью БП.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКЧитайте также
Болезнь Паркинсона
Болезнь Паркинсона Болезнь Паркинсона (дрожательный паралич) является проявлением поражения черной субстанции и чечевидного ядра, имеет наследственную природу и развивается после 50–60 лет. Проявляется дрожанием конечностей и головы, а также нарастающей мышечной
Болезнь Паркинсона
Болезнь Паркинсона Болезнь Паркинсона (БП) представляет собой хроническое нейродегенеративное заболевание, которое проявляется экстрапирамидными двигательными и другими недвигательными неврологическими, вегетативно-соматическими и психическими нарушениями.
Препараты от болезни Паркинсона
Препараты от болезни Паркинсона Болезнь Паркинсона, названная в честь врача, впервые описавшего ее в 1817 году как «дрожательный паралич», — достаточно известное явление. Страдают им в основном пожилые люди. Так, распространенность заболевания среди людей старше 70 лет в 10
Болезнь Паркинсона и паркинсонизм
Болезнь Паркинсона и паркинсонизм В 1817 году лондонский врач доктор Джеймс Паркинсон опубликовал знаменитое «Эссе о дрожательном параличе»», в котором дал яркое, проницательное и до сих пор никем не превзойденное описание распространенного, важного и четко очерченного
Болезнь
Болезнь Страшна не болезнь, а осложнения, связанные с побочным действием неумеренного применения лекарственных препаратов, остающихся в организме и проявляющих себя в самое неожиданное время.Страшна длительной и даже не очень длительной иммобилизацией, лежанием в
Синдром преждевременного возбуждения желудочков (Синдром Вольфа-Паркинсона-Уайта (WPW)
Синдром преждевременного возбуждения желудочков (Синдром Вольфа-Паркинсона-Уайта (WPW) Об этом синдроме уже упоминалось выше, в главе о пароксизмальной тахикардии. Остановимся теперь на нем более подробно. Cиндром ВПВ (WPW) – это состояние преждевременного возбуждения. Оно
Геморрой связан с другими заболеваниями толстой кишки. Синдром раздраженной кишки. Болезнь Крона. Неспецифический язвенный колит. Дивертикулярная болезнь толстой кишки. Запоры
Геморрой связан с другими заболеваниями толстой кишки. Синдром раздраженной кишки. Болезнь Крона. Неспецифический язвенный колит. Дивертикулярная болезнь толстой кишки. Запоры Лишь трое из каждых десяти больных геморроем не жалуются на работу кишечника. Семеро из
Болезнь Паркинсона (дрожательный паралич)
Болезнь Паркинсона (дрожательный паралич) Дрожательный паралич – хроническое прогрессирующее заболевание головного мозга у лиц пожилого возраста, проявляющееся своеобразным дрожанием конечностей и головы, возрастающей мышечной скованностью.Причины этого
Болезнь Паркинсона
Болезнь Паркинсона Женщина в возрасте примерно 40 лет прибыла в Институт гигиены (США). Она страдала болезнью Паркинсона в течение 6 лет. Проживала в Коста-Рике, ее муж был занят важными делами в Австрии. Когда у нее появились впервые симптомы заболевания, она
Диффузный токсический зоб (болезнь Грейвса, базедова болезнь, болезнь Перри)
Диффузный токсический зоб (болезнь Грейвса, базедова болезнь, болезнь Перри) Это одно из самых известных и распространенных заболеваний щитовидной железы, знакомое многим по фотографиям из школьных учебников анатомии, на которых были запечатлены лица с глазами навыкате
11.13. УКАЧИВАНИЕ (БОЛЕЗНЬ ДВИЖЕНИЯ, МОРСКАЯ БОЛЕЗНЬ)
11.13. УКАЧИВАНИЕ (БОЛЕЗНЬ ДВИЖЕНИЯ, МОРСКАЯ БОЛЕЗНЬ) Укачивание — состояние, проявляющееся слабостью, головокружением, усиленным слюноотделением, потливостью, тошнотой и рвотой. Возникает при длительном раздражении вестибулярного аппарата (при поездках, полетах и
Парезы конечностей, болезнь Паркинсона и другие неврологические проблемы
Парезы конечностей, болезнь Паркинсона и другие неврологические проблемы Основной мудрой, помогающей облегчить эти тяжелые заболевания, является мудра ветра – вайю-мудра (см. рис. 43). Напомню, что кроме положительного действия в случаях выраженных неврологических
Болезнь Паркинсона (дрожательный паралич)
Болезнь Паркинсона (дрожательный паралич) При болезни Паркинсона взаимодействие между головным мозгом и мышцами ослабевает (возможно, из-за уменьшения количества допамина). Эта болезнь поражает главным образом людей старше 50 лет, но она наблюдается и у более молодых. В
Болезнь Паркинсона, паркинсонизм
Болезнь Паркинсона, паркинсонизм При болезни Паркинсона следует закапывать перекись водорода в нос, из расчета 1 капля 3 %-ной перекиси водорода на 1 ст. л. воды и по целой пипетке закапать сначала в одну, а потом в другую ноздрю. Через 1–2 дня можно увеличить дозу — по 2–3
Диффузный токсический зоб (Базедова болезнь; болезнь Грейвса)
Диффузный токсический зоб (Базедова болезнь; болезнь Грейвса) Это наиболее обычная причина тиреотоксикоза, хотя диффузный токсический зоб нельзя называть распространенным заболеванием. Тем не менее встречается он довольно часто, примерно у 0,2 % женщин и у 0,03 % мужчин —
Дрожательный паралич, болезнь Паркинсона, паркинсонизм
Дрожательный паралич, болезнь Паркинсона, паркинсонизм — Взять по 20 г коры ивы, корня лопуха, травы чабера садового, цветков терна и тысячелистника, плодов можжевельника; 10 г смеси залить 1 л кипятка и варить 1 мин. Когда остынет, процедить, добавить 3 ст. ложки яблочного