ДОВРАЧЕБНАЯ МЕДИЦИНСКАЯ ПОМОЩЬ В РЕАНИМАЦИИ
Клиническая смерть
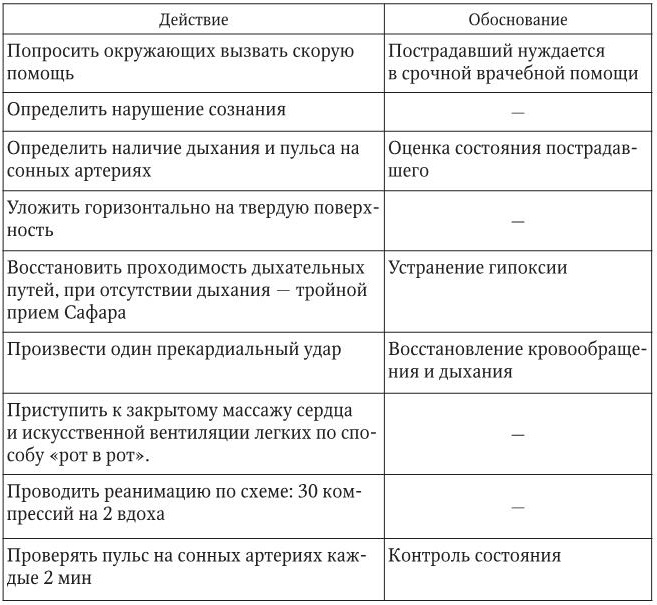
1. Информация, позволяющая медсестре заподозрить неотложное состояние: отсутствие сознания, дыхания и пульсации на сонных артериях. Зрачки расширены. Кожные покровы бледные.
2. Тактика медицинской сестры представлена в таблице.
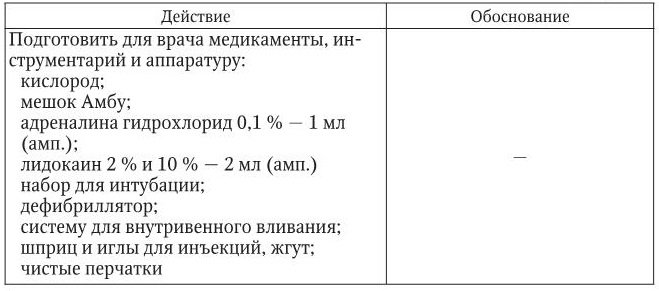
3. Оценка достигнутого:
– состояние улучшилось, кожные покровы порозовели, появились пульс на сонных артериях, самостоятельное дыхание, зрачки сузились. Реанимацию прекратить, дать кислород, уложить в безопасное положение;
– состояние без перемен. Реанимацию продолжать до приезда скорой помощи или в течение 30 мин, по истечении этого срока в случае отсутствия эффекта реанимацию можно прекратить.
Примечание. При подозрении на травму позвоночника разгибание головы не производится. Применяется модифицированный прием Сафара.
Электротравма
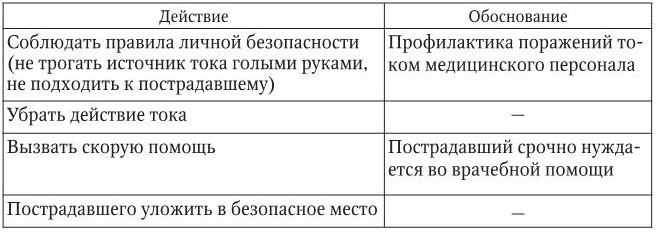
1. Информация, позволяющая заподозрить неотложное состояние: после воздействия электрического тока пострадавший бледен, могут быть судороги, дыхание замедленное, в тяжелых случаях может быть брадикардия, потеря сознания.
2. Тактика медицинской сестры представлена в таблице.
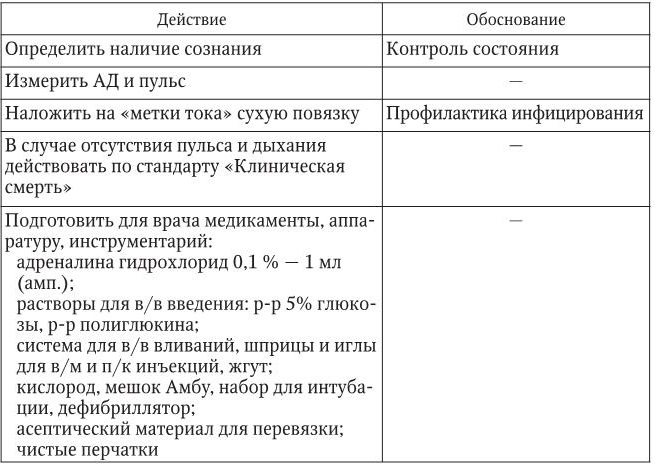
3. Оценка достигнутого:
– состояние улучшилось, кожные покровы порозовели, дыхание улучшилось, пульс и АД стабильные;
– состояние ухудшилось. Пульс и дыхание отсутствуют, сознания нет – перейти к действиям по стандарту «Клиническая смерть».
Примечание. При электроожогах возможны разрывы мышц, вывихи и переломы костей. При жалобах на боли в конечностях необходима транспортная иммобилизация. При отсутствии у пострадавшего повреждений, нарушения сердечного ритма и жалоб – доставка в приемное отделение больницы обязательна (может быть отсроченное по времени нарушение ритма).
Удушение (асфиксия)
1. Информация, позволяющая заподозрить неотложное состояние:
– в результате механического препятствия (инородное тело, сдавливание гортани и т. д.) – одышка, цианоз, возбуждение, которое быстро сменяется угнетением сознания, вплоть до его потери;
– пульс частый, артериальное давление снижено.
2. Тактика медицинской сестры представлена в таблице.
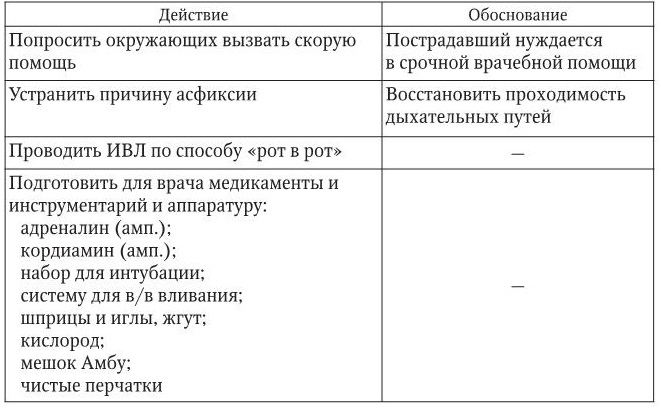
3. Оценка достигнутого:
– состояние пострадавшего улучшилось, кожные покровы порозовели, дыхание самостоятельное; пульс и АД стабильные (ИВЛ прекратить);
– состояние ухудшилось, дыхания нет, пульса нет, зрачки расширены – перейти к действиям по стандарту «Клиническая смерть».
Утопление
1. Информация, позволяющая заподозрить неотложное состояние: бледность кожных покровов, возможна потеря сознания, нарушение пульса и дыхания.
2. Тактика медицинской сестры представлена в таблице.


3. Оценка достигнутого:
– cостояние улучшилось, кожные покровы порозовели, АД и пульс стабилизировались;
– состояние ухудшилось, пульса и АД нет, дыхание отсутствует.
Реанимационные мероприятия продолжать до приезда машины скорой помощи.
Отравление
1. Информация, позволяющая заподозрить неотложное состояние:
– из анамнеза известно, что пострадавший принял отравляющее вещество;
– нарушение пульса и АД, возможны тошнота, рвота, боль в желудке, возбуждение или, наоборот, угнетенное состояние, возможна его потеря.
2. Тактика медицинской сестры представлена в таблице.

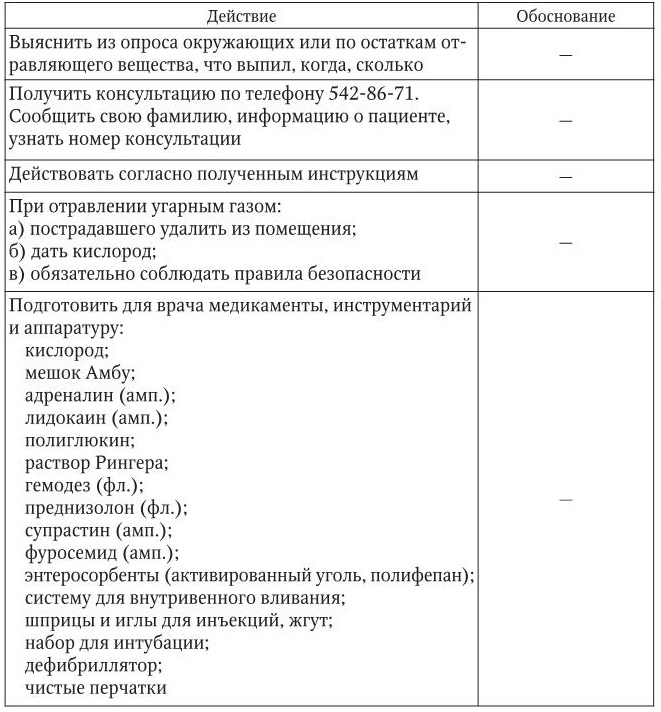
3. Оценка достигнутого:
– состояние пострадавшего стабилизировалось, показатели АД и пульса улучшились, боли уменьшились;
– в случае ухудшения состояния действовать по стандарту «Клиническая смерть».
Переохлаждение
1. Информация, позволяющая заподозрить неотложное состояние:
– озноб, цианоз, бледность кожный покровов, затрудненная скандированная речь, безразличие, резкая сонливость, угнетение состояния, судороги, окоченение, западение глазных яблок, сужение зрачков;
– снижение температуры кожи и ректальной температуры, дыхание редкое, брадикардия, АД снижено.
2. Тактика медицинской сестры представлена в таблице.
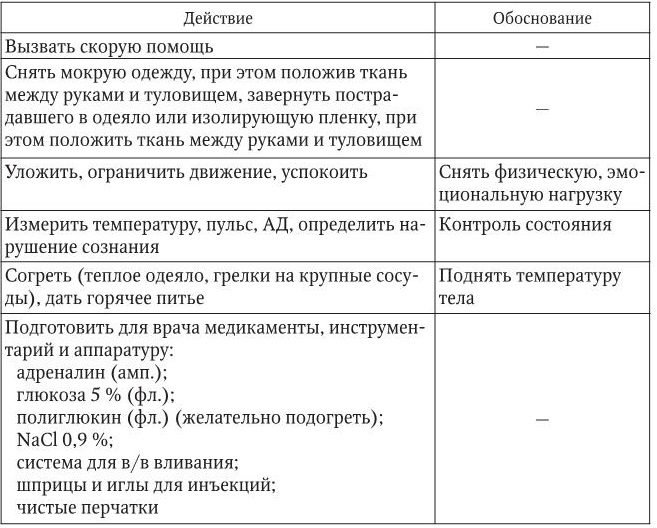
3. Оценка достигнутого:
– состояние пострадавшего улучшилось, кожные покровы порозовели, температура тела повысилась, пульс и АД стабилизировались.
– состояние ухудшилось, пострадавший потерял сознание, пульс и дыхание отсутствуют – перейти к действию по стандарту «Клиническая смерть».
Перегревание
1. Информация, позволяющая заподозрить неотложное состояние:
– общая слабость, недомогание, жажда, шум в ушах, при более тяжелых поражениях – галлюцинации, бред, психомоторное возбуждение, возможна потеря сознания.
– повышение температуры тела до 39 – 42 °C, пульс частый, АД понижено.
2. Тактика медицинской сестры представлена в таблице.
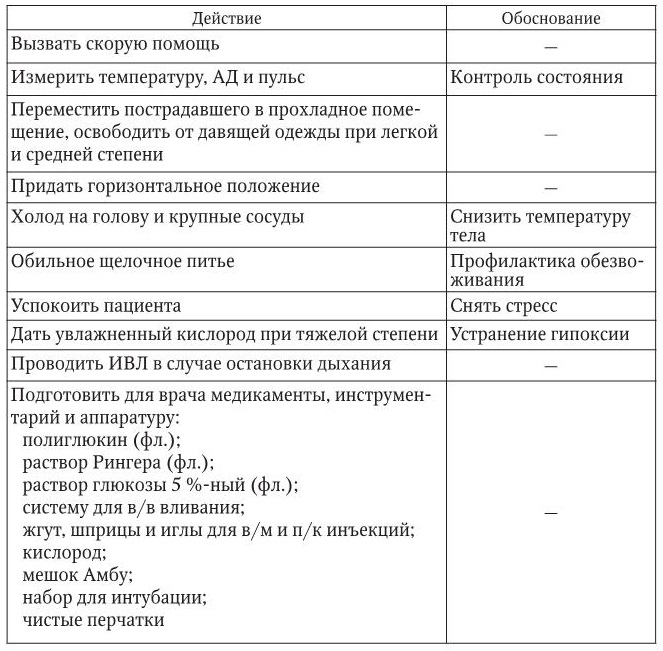
3. Оценка достигнутого:
– состояние пострадавшего улучшилось, температура снизилась, пульс и АД нормализовались;
– состояние ухудшилось, приступить к действиям по стандарту «Клиническая смерть».
Укус змеи
1. Информация, позволяющая заподозрить неотложное состояние:
– рана с характерными следами зубов змеи;
– бледность кожных покровов, холодный пот, пульс частый, АД снижено, возможна потеря сознания, резкий отек места укуса.
2. Тактика медицинской сестры представлена в таблице.
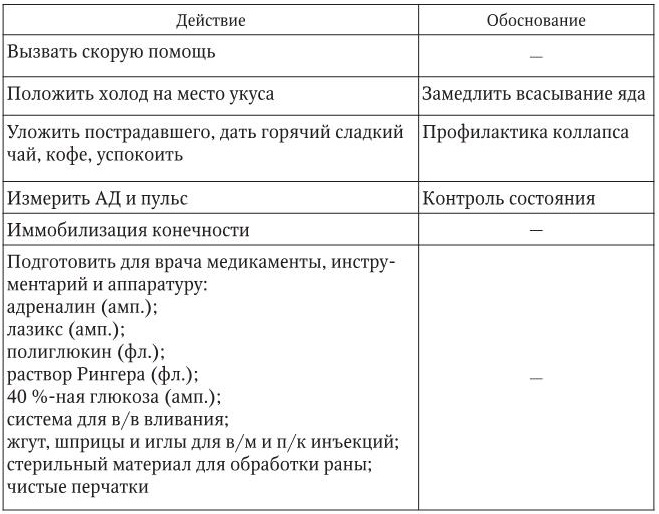
Примечание. Не следует проводить разрезы, прижигать ранки, отсасывать содержимое, обкалывать место укуса прокаином и эпинефрином!
3. Оценка достигнутого: состояние стабильное, боли уменьшились.
Желудочно-кишечное кровотечение
1. Информация, позволяющая заподозрить желудочно-кишечное кровотечение:
– пациент болен язвенной болезнью желудка или двенадцатиперстной кишки;
– появилась слабость, головокружение, тошнота, рвота цвета «кофейной гущи», дегтеобразный стул;
– кожные покровы бледные, влажные, холодные, тахикардия, пульс слабый, нитевидный, значительное снижение АД.
2. Тактика медицинской сестры представлена в таблице.
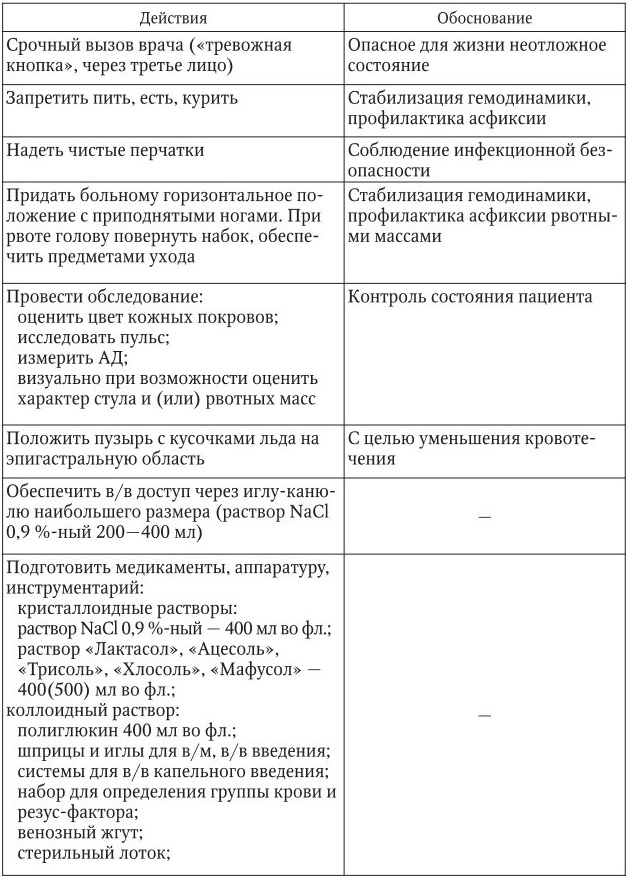

3. Оценка достигнутого:
– пациент осмотрен врачом, получает необходимую неотложную помощь;
– гемодинамика стабильна.
Гипогликемия (гипогликемическое состояние, гипогликемическая кома)
1. Информация, позволяющая заподозрить гипогликемическое состояние и кому: пациент болен сахарным диабетом, пропущен прием пищи, передозировка инсулина, увеличение физической нагрузки.
Гипогликемическое состояние: слабость, головная боль, дрожь в теле, потливость, чувство голода, возбуждение, дезориентация, агрессивность.
Гипогликемическая кома: потеря сознания, могут быть судороги, выраженная потливость, уровень глюкозы в крови ниже 3 ммоль/л.
2. Тактика медицинской сестры представлена в таблице.
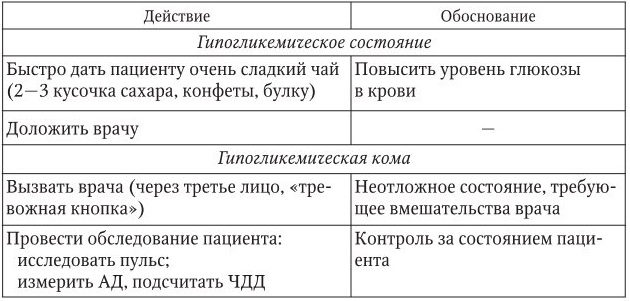

3. Оценка достигнутого результата:
– пациент осмотрен врачом, получает необходимую неотложную помощь;
– восстановление сознания, уровень глюкозы в крови 3,5 – 5,5 ммоль/л;
– гемодинамика стабильна, самочувствие улучшается.
Анафилактический шок
1. Информация, позволяющая заподозрить анафилактический шок:
– на фоне любого контакта с аллергеном у пациента появились головокружение, слабость, чувство жара, зуд кожи, удушье, боли в сердце и в животе, рвота, судороги или внезапная потеря сознания;
– кожные покровы бледные, холодные, влажные, дыхание чистое, поверхностное, снижение АД, частый нитевидный пульс.
2. Тактика медицинской сестры представлена в таблице.
3. Оценка достигнутого:
– врачом осмотрен, выполняются все назначения;
– гемодинамика стабильна, осуществляется наблюдение.

Кровотечение (наружное, артериальное)
1. Информация, позволяющая заподозрить неотложное состояние:
– открытое повреждение кожных покровов или слизистых оболочек – рана;
– из раны бьет пульсирующая струя алой крови;
– бледность кожных покровов, холодный пот, возможна потеря сознания.
2. Тактика медицинской сестры представлена в таблице.
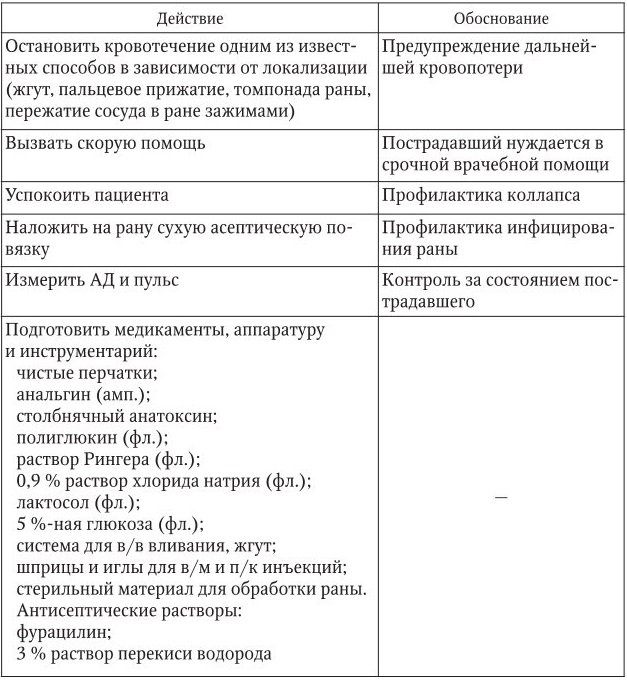
3. Оценка достигнутого: состояние пострадавшего стабилизировалось, кровотечение остановлено, показатели АД и пульса улучшились.
Примечание. Жгут накладывается в случае необходимости на время не более часа – летом и получаса – зимой.
Кровотечение (наружное, венозное)
1. Информация, позволяющая заподозрить неотложное состояние:
– повреждение кожных покровов или слизистых оболочек – рана;
– из раны медленно вытекает кровь темно-вишневого цвета;
– бледность кожных покровов, холодный пот, возможны потеря сознания, снижение АД, пульс частый.
2. Тактика медицинской сестры представлена в таблице.
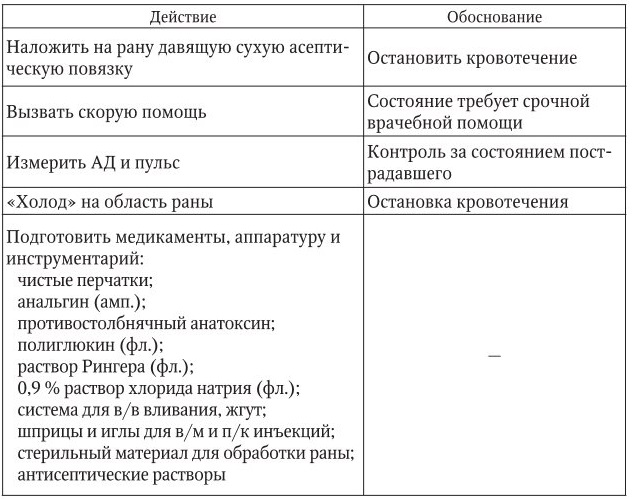
3. Оценка достигнутого: состояние пострадавшего стабилизировалось. Кровотечение остановлено, показатели АД и пульса улучшились. Кожные покровы порозовели.
Химические ожоги
1. Информация, позволяющая заподозрить неотложное состояние:
– после воздействия химического вещества имеется гиперемия кожи, возможно наличие пузырей, наполненных серозной или геморрагической жидкостью, возможны очаги некроза;
– состояние пострадавшего зависит от глубины поражения и площади ожога. Пострадавший бледен, возбужден или заторможен.
Давление снижено, тахикардия.
2. Тактика медицинской сестры представлена в таблице.
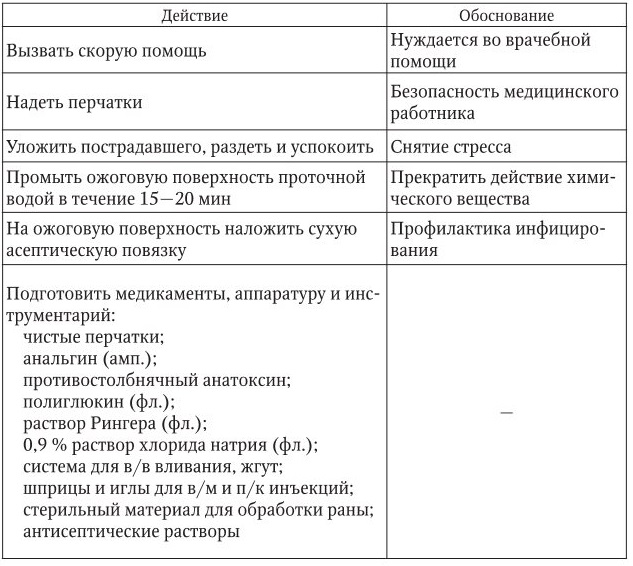
3. Оценка достигнутого: состояние пострадавшего стабилизировалось, боли уменьшились, АД и пульс стабильны.
Термические ожоги
1. Информация, позволяющая заподозрить неотложное состояние:
– гиперемия кожи, возможно наличие пузырей, наполненных серозной или геморрагической жидкостью, возможно обугливание;
– cостояние пострадавшего зависит от глубины и площади ожога.
Если площадь более 10 %, возникают ожоговая болезнь, ожоговый шок. Пострадавший бледен, имеется тахикардия, снижение АД.
2. Тактика медицинской сестры представлена в таблице.
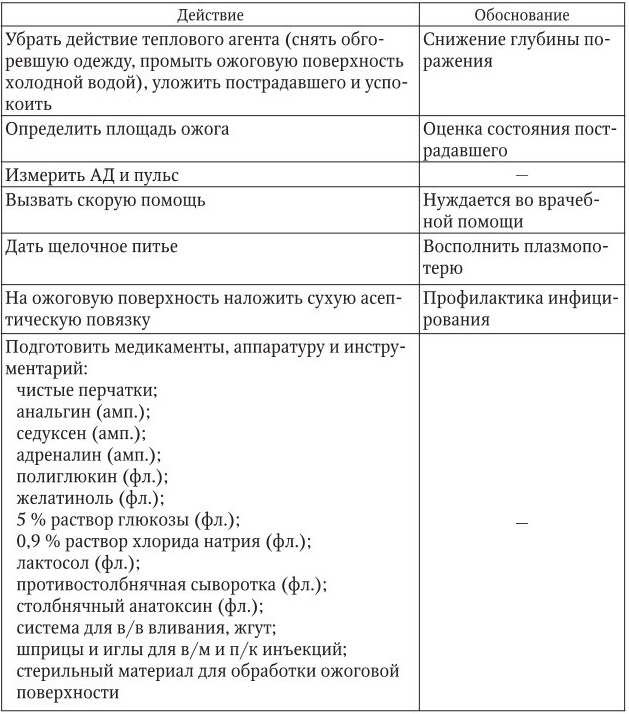
3. Оценка результата: Состояние пострадавшего стабилизировалось, АД и пульс не ухудшились.
Лихорадка
1. Информация, позволяющая заподозрить данное неотложное состояние:
– повышение температуры до 38,5 °C.
– кожные покровы гиперемированы, горячие, влажные;
– общее состояние: активен, может быть возбужден, сознание ясное, пьет плохо.
2. Тактика медицинской сестры представлена в таблице.
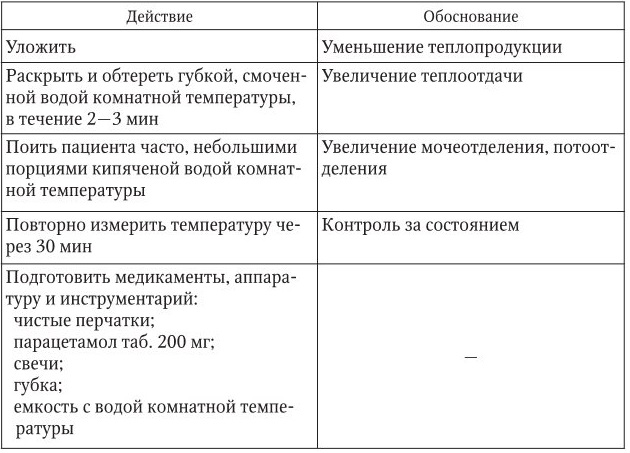
3. Оценка достигнутого:
– температура снижается на 0,5 °C в течение 30 мин, состояние улучшилось, больной успокоился, уснул; рекомендован вызов участкового врача;
– состояние без изменений или ухудшилось – перейти к оказанию помощи по стандарту «Холодная лихорадка».
Отравление
1. При подозрении на отравление химическими и лекарственными веществами проконсультируйтесь с врачом токсикологом по тел. 8(812)542-86-71 (круглосуточно) и действуйте по его указаниям. Запишите в карте вызова данный вам номер консультации и фамилию врача. При необходимости врач центра информации пришлет вам в помощь токсикологическую бригаду.
2. Перед консультацией с токсикологом необходимо:
– провести обследование пациента;
– по возможности установить, «когда, чем, сколько?».
3. При оказании помощи соблюдать четыре принципа:
– поддержание (восстановление) жизненно важных функций;
– введение антидотных препаратов (при их наличии);
– удаление токсиканта (яда);
– симптоматическая терапия.
В некоторых ситуациях очередность меняется.
4. Для прекращения дальнейшего всасывания яда при пероральном отравлении важно как можно раньше:
– опорожнить желудок (вызвать рвоту или провести промывание);
– ввести в желудок энтеросорбент.
5. Вызвать рвоту можно только у пациентов в сознании и при отсутствии подозрения на отравление прижигающими ядами.
6. Ввести антидоты:
– при отравлении ФОС – атропин (вводится до явлений периатропинизации);
– при отравлении опиатами – налоксон (продолжительность действия может быть короче действия некоторых опиатов);
– при отравлении метиловым спиртом и этиленгликолем – этиловый спирт (в желудок вводят 100 мл 30 % этилового спирта);
– при отравлении угарным газом – 100 % кислород.
7. При нарушениях гемодинамики использовать внутривенную инфузию плазмозамещающих растворов – по указанию консультанта.
8. Используйте следующие энтеросорбенты: активированный уголь (таблетки по 0,5 г 40 – 60 шт.) в виде «водной кашицы» или полифепан – 2 столовые ложки с водой.
9. Транспортировка в центр лечения отравлений.
Укусы
Укусы крыс рассматриваются как инфицированные раны.
Рекомендуется введение противостолбнячной сыворотки, антирабического иммуноглобулина и направление в травматологический пункт или поликлинику.
Укус шершня вызывает боль в месте укуса и отек с последующим воспалением. При этом возникают головная боль, головокружение, сердцебиение, повышение температуры тела. Могут развиваться лимфангиит и лимфаденит. В отдельных случаях отеки могут распространяться на большие участки тела. Опасным является развитие отека Квинке, затруднение дыхания, анафилактический шок.
Первая помощь: промыть место укуса спиртом.
Госпитализация: в токсикологическое отделение.
Укусы шмеля сопровождаются болью и отеком. Опасности при одиночном ужалении не представляют. В редких случаях возможно развитие аллергической реакции.
Первая помощь: промыть место укуса этиловым спиртом (при аллергических реакциях – противогистаминные препараты).
Укус клеща
Не паникуйте, не пытайтесь стряхнуть или выдавить клеща рукой, это может привести к его разрыву, при этом часть клеща (головка) останется в коже и вытащить ее будет крайне проблематично.
Присосавшегося клеща надо немедленно удалить, причем ни в коем случае нельзя допустить, чтобы его головка оторвалась и осталась в теле человека. Быстрое удаление присосавшегося клеща может предотвратить передачу возбудителя болезни.
Для того чтобы удалить клеща, следует как можно лучше ухватить его пинцетом за начало головки и только тогда тянуть.
Перед тем, как пытаться оторвать клеща, можно смочить его маслом.
Место укуса клеща необходимо обработать спиртом или йодом.
Непосредственный контакт с клещом должен быть исключен в связи с опасностью передачи инфекции (перед удалением клеща лучше надеть перчатки), а после удаления клеща тщательно вымыть руки с мылом.
Клеща желательно сохранить для идентификации и анализа на наличие инфекционного возбудителя (после извлечения положите клеща в чистую банку и плотно закройте ее крышкой).
В последующие дни следует наблюдать за местом укуса и общим самочувствием.
Обратитесь за консультацией к врачу, если:
1) произошел отрыв головки клеща при попытке его удаления и она осталась в ранке;
2) место укуса сильно распухло и покраснело;
3) через 5 – 25 дней появились следующие симптомы:
– на месте укуса образовалось красное пятно;
– повысилась температура;
– головные боли; мышечные боли или боли в суставах;
– светобоязнь;
– затрудненность движения глаз и шеи;
– сыпь.
В любом случае следует обязательно обратиться за медицинской помощью для введения противоклещевого гаммаглобулина.
Коллапс
Коллапс – острая сосудистая недостаточность с резким снижением АД и расстройствами периферического кровообращения.
Возможные причины коллапса: массивная кровопотеря, травма, инфаркт, шок, отравления, острые инфекции, нарушение сердечного ритма.
Внешний вид больного: черты лица заострены, резкая бледность кожи, мелкие капли пота на лице, акроцианоз, похолодание конечностей, больной заторможен, возможна потеря сознания, повышение ЧДД, поверхностное, повышение пульса, нитевидный, АД понижено.
Первая помощь:
– придать больному горизонтальное положение с приподнятыми ногами;
– обеспечить доступ свежего воздуха;
– укрыть больного (согреть, дать теплое питье);
– оценить пульс и АД;
– постоянно контролировать АД, обеспечить консультацию врача.
Госпитализация: с учетом основного заболевания, являющегося причиной коллапса.
Обморок
1. Информация, позволяющая заподозрить неотложное состояние:
– внезапная потеря сознания;
– кожные покровы бледные;
– дыхание чистое, ритмичное;
– пульс частый, ритмичный;
– конечности холодные;
– АД в пределах возрастной нормы.
2. Тактика медицинской сестры представлена в таблице.
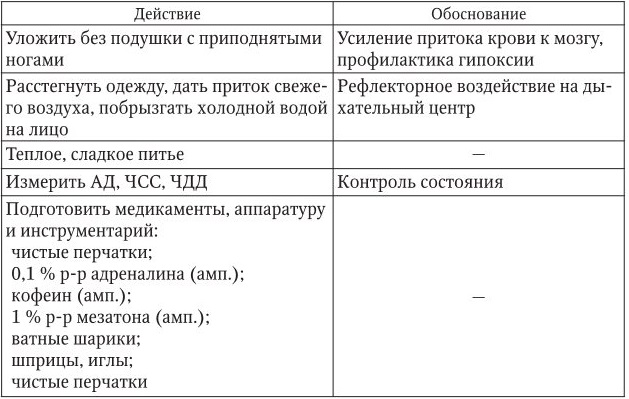
3. Оценка достигнутого:
– пациент пришел в сознание, состояние улучшилось – рекомендовать консультацию врача;
– cостояние пациента внушает тревогу – вызвать неотложную медицинскую помощь, при нарушении дыхания начать базовую сердечно-легочную реанимацию.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОК