Исследование функции половых желез, способности к зачатию и контроль беременности
Исследование функции половых желез, способности к зачатию и контроль беременности
Андростандиол глюкуронид
Андростандиол глюкуронид (Androstanediol glucuronide, 3?-diol-G) – показатель активности периферического обмена мужских половых гормонов.
Показания к назначению анализа: проведение исследования полезно в дифференциальной диагностике гирсутизма, особенно в случаях, когда имеются клинические проявления гирсутизма, но концентрация таких важных андрогенов, как тестостерон, свободный тестостерон и дигидротестостерон, находится в пределах нормальных значений.
NB! Определяется у детей в возрасте старше 14 лет.
Норма:
• женщины:
• 14–50 лет – 0,5–5,4 нг/мл;
• старше 50 лет – 0,1–6,0 нг/мл;
• мужчины:
– старше 14 лет – 3,4–22,0 нг/мл.
Причины изменения нормальных показателей:
• повышение показателей – врожденный гирсутизм, гирсутизм, сочетающийся с синдромом поликистозных яичников у женщин, врожденная гиперплазия надпочечников;
• снижение показателей – мужчины с расстройствами действия андрогенов (например, мужской псевдогермафродитизм), прием дексаметазона женщинами, страдающими гирсутизмом.
Андростендион
Андростендион (Androstenedione) – основной предшественник в биосинтезе тестостерона и эстрона – т. е. и мужских и женских половых гормонов. В женском организме главными представителями андрогенов являются тестостерон (см.), андростендион и дегидроэпиандростерон-сульфат (ДГЭА-С).
Андрогены стимулируют рост волос на лобке и в подмышечных впадинах, повышают либидо и оказывают влияние на размер клитора и больших половых губ.
Показания к назначению анализа: используется в комплексе с другими исследованиями при диагностике и контроле состояний с повышенным синтезом мужских половых гормонов.
Норма:
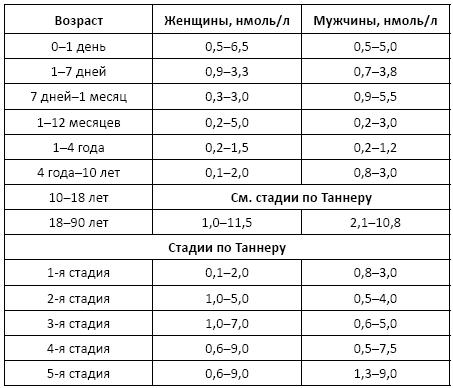
Причины изменения нормальных показателей:
• повышение показателей – синдром поликистозных яичников (в некоторых случаях), гирсутизм (в некоторых случаях), врожденная гиперплазия надпочечников, синдром Кушинга, продукция АКТГ опухолью, гиперплазия или опухоль яичника, остеопороз у женщин;
• снижение показателей – надпочечниковая недостаточность, недостаточность яичников, серповидно-клеточная анемия.
Тестостерон
Тестостерон – основной мужской половой гормон, обусловливающий развитие вторичных половых признаков, половое созревание и нормальную половую функцию. У мужчин основная часть синтезируется в яичке; меньшее количество – клетками сетчатого слоя коры надпочечников и при трансформации из предшественников в периферических тканях. У женщин тестостерон образуется в процессе периферической трансформации, а также при синтезе в клетках внутренней оболочки фолликула яичников и сетчатого слоя коры надпочечников.
Показания к назначению анализа:
• у обоих полов:
• бесплодие;
• облысение;
• угревая сыпь;
• жирная себорея;
• апластическая анемия;
• опухоли надпочечников;
• прием глюкокортикоидов и андрогенсодержащих препаратов;
• у женщин:
• гирсутизм;
• нарушения овуляции и месячного цикла;
• невынашивание беременности;
• синдром поликистозных яичников;
• миома матки;
• эндометриоз;
• новообразования молочной железы;
• гипоплазия матки и молочных желез;
• у мужчин:
– нарушение потенции;
– снижение либидо;
– мужской климакс;
– первичный и вторичный гипогонадизм;
– хронический простатит;
– остеопороз.
Норма:

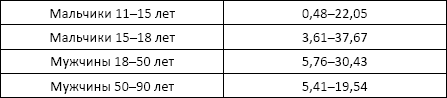
Причины изменения нормальных показателей:
• повышение показателей:
• у обоих полов – болезнь и синдром ИценкоКушинга, прием лекарственных препаратов (даназол, дегидроэпиандростерон, финастерин, флутамид, гонадотропин (у мужчин), гозерелин (в первый месяц лечения), левоноргестрел, мифепристон, моклобемид, нафарелин (мужчины), нилутамид, пероральные контрацептивы (женщины), фенитоин, правастатин (женщины), рифампин, тамоксифен), снижение уровня ГСПГ (глобулин, связывающий половые гормоны), чрезмерные физические нагрузки;
• у женщин – адреногенитальный синдром, вирилизирующая опухоль яичников;
• у мужчин – продуцирующие тестостерон опухоли яичек, хромосомный набор XYY;
• снижение показателей:
• у обоих полов – нарушение продукции гонадотропных гормонов гипофиза, прием глюкокортикоидов, недостаточность надпочечников, гипогонадизм,
• прием лекарственных препаратов: даназол (в низких дозах), бузерин, карбамазепин, циметидин, циклофосфамид, ципротерон, дексаметазон, гозерелин, кетоконазол, леупролид, левоноргестрел, сульфат магния, метандростенолон, метил-преднизолон, метирапон, нафарелин (женщины), нандролон, октреотид, пероральные контрацептивы (женщины), правастатин (мужчины), преднизон, пиридоглютетимид, спиронолактон, станозолол, тетрациклин, тиоридазин), прием легко усваиваемых углеводов, вегетарианство, голодание, алкоголизм, диета с низким содержанием жиров (у женщин);
• у мужчин – хронический простатит, ожирение.
Свободный тестостерон
Свободный тестостерон – биологически активная часть тестостерона крови.
Показания к назначению анализа: дополнительно к определению общего тестостерона в ситуациях, связанных с возможным измерением концентрации ГСПГ (см. далее), – тучность, цирроз, заболевания щитовидной железы; импотенция; болезнь Альцгеймера; терапия антидепрессантами.
Норма:
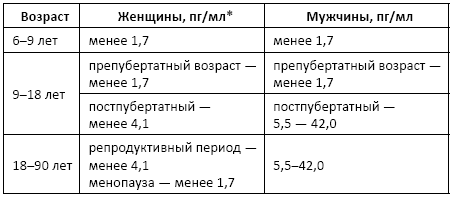
Причины изменения нормальных показателей:
• повышение показателей: гирсутизм; вирилизирующая опухоль надпочечников; синдром поликистозных яичников; резистентность к андрогенам;
• снижение показателей: гипогонадизм; импотенция; болезнь Альцгеймера; терапия антидепрессантами.
Глобулин, связывающий половые гормоны
Глобулин, связывающий половые гормоны (ГСПГ, Sex hormone-binding globulin, секс-стероид-связывающий глобулин, андроген-связывающий глобулин, половой стероид-связывающий глобулин) – белок плазмы крови, участвующий в связывании и транспорте половых гормонов.
Тестостерон циркулирует преимущественно в виде связанного с ГСПГ. Поскольку вариации содержания белков-переносчиков могут влиять на концентрацию тестостерона в циркуляции, содержание ГСПГ обычно определяют в дополнение к измерению общего тестостерона (см.).
Показания к назначению анализа:
• у обоих полов:
• жирная себорея;
• облысение;
• признаки увеличения или снижения уровня мужских половых гормонов при нормальном уровне тестостерона;
• у женщин:
– аменорея;
– ановуляция;
– гирсутизм;
– прогнозирование развития гестоза[9] (ГСПГ снижен);
– синдром поликистозных яичников;
– угревая сыпь;
• у мужчин:
– мужской климакс;
– нарушение потенции;
– снижение либидо;
– хронический простатит.
Норма:
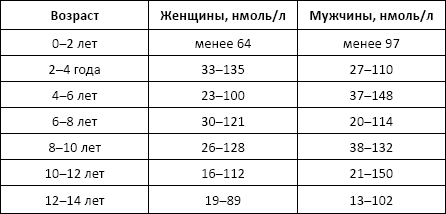

ИСТ (индекс свободного тестостерона) – отношение общего тестостерона к ГСПГ – норма:
• мужчины: 14,8–95 %;
• женщины: 0,8–11 %.
Причины изменения нормальных показателей:
• повышение показателей – конституциональные особенности – повышенный синтез женских половых гормонов; повышенная функция щитовидной железы; гепатит; ВИЧ-инфекция;
• – прием лекарственных препаратов: пероральные контрацептивы (группы эстрогенов), фенитоин;
• снижение показателей – адреногенитальный синдром; акромегалия; болезнь Кушинга; системные заболевания соединительной ткани; повышенный синтез мужских половых гормонов; гиперпролактинемия; сниженная функция щитовидной железы; инсулинорезистентность; нефротический синдром; синдром поликистозных яичников; цирроз печени;
– прием лекарственных препаратов – андрогены, глюкокортикоиды, даназол, соматстатин.
Хорионический гонадотропин человека
Хорионический гонадотропин человека (ХГЧ, ?– ХГЧ) – специфический гормон беременности.
NB! Уровень ?-ХГЧ крови уже на 6–8-й день после зачатия позволяет диагностировать беременность (концентрация ?-ХГЧ в моче, которая определяется «домашними» тестами на беременность, достигает диагностического уровня на 1–2 дня позже, чем в сыворотке крови). Это позволяет диагностировать беременность уже на 1–2-м дне задержки менструации, но, из-за индивидуальных различий в скорости синтеза ХГЧ у женщин, лучше проводить исследование не ранее 3–5-дневной задержки менструации во избежание ложноотрицательных результатов. В случае сомнительных результатов тест следует повторить дважды с интервалом в 2–3 дня.
NB! При определении полноты аборта тест на ХГЧ проводится через 1–2 дня после операции для исключения ложноположительного результата.
Норма:
• взрослые мужчины и небеременные женщины – менее 5 Ед/мл;
• беременные женщины
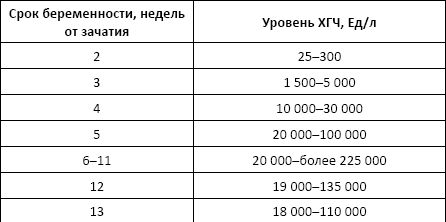
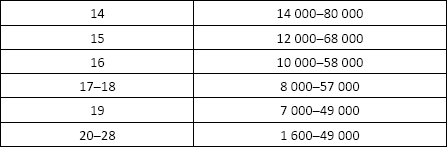
NB! Значения в пределах от 5 до 25 Ед/л не позволяют подтвердить или опровергнуть беременность и требуют повторного исследования через 2 дня.
Причины изменения нормальных показателей:
• повышение показателей:
– мужчины и небеременные женщины (исследование должно быть проведено в течение 4–5 суток после аборта) – новообразования желудочно-кишечного тракта (в т. ч. рак толстого кишечника и прямой кишки); новообразования легких, почек, матки и т. д.; прием препаратов ХГЧ; пузырный занос, рецидив пузырного заноса; семинома; тератома яичка; хорионкарцинома, рецидив хорионкарциномы;
– беременные женщины – многоплодная беременность (уровень показателя возрастает пропорционально числу плодов); несоответствие реального и установленного срока беременности; прием синтетических гестагенов; пролонгированная беременность; ранний токсикоз беременных, гестоз; сахарный диабет у матери; хромосомная патология плода (наиболее часто при синдроме Дауна, множественных пороках развития плода и т. д.);
• снижение показателей:
– беременные женщины – настораживающие изменения показателей – несоответствие сроку беременности, крайне медленное увеличение или отсутствие нарастания концентрации, прогрессирующее снижение концентрации, более чем на 50 % от нормы – внематочная беременность (!), дородовая гибель плода (во II–III триместрах); истинное перенашивание беременности; неразвивающаяся беременность; угроза прерывания (уровень гормона снижается прогрессивно, более чем на 50 % от нормы); хроническая плацентарная недостаточность;
– ложноотрицательные результаты (при подтвержденной другими методами беременности) – тест проведен слишком рано; внематочная беременность (!).
NB! Результаты теста как маркера опухолевых процессов следует воспринимать с осторожностью, в обязательном сопоставлении с результатами других видов обследования. Данные ни в коем случае не могут рассматриваться как абсолютное свидетельство наличия или отсутствия заболевания!
Свободная ?-субъединица хорионического гонадотропина человека
Свободная ?-субъединица хорионического гонадотропина человека (свободный ?-ХГЧ, free ?-HCG):
• в пренатальной диагностике – маркер, ис
пользующийся при дородовом контроле I и II триместров беременности для оценки риска трисомии по 21-й хромосоме (синдрома Дауна) и трисомии по 18-й хромосоме (синдром Эдвардса);
• в онкологии маркер трофобластных и тестикулярных опухолей.
Показания к назначению анализа:
• беременность:
– дородовый контроль 1 триместра беременности на выявление хромосомных аномалий плода – в сочетании с определением РАРР-А (см.) на 8–14 неделях беременности;
– дородовый контроль II триместра – в сочетании с АФП (альфа-фетопротеин) (см.) и свободным эстриолом (см.) между 15 и 20 неделями беременности;
– особыми показаниями к исследованию являются возраст женщины старше 35 лет; наличие в семье ребенка (или в анамнезе – плода прерванной беременности) с генетически подтвержденной болезнью Дауна, другими хромосомными болезнями, врожденными пороками развития; наследственные заболевания у ближайших родственников; радиационное облучение или другое вредное воздействие на одного из супругов до зачатия;
• диагностика и контроль трофобластных заболеваний (пузырный занос, хориокарцинома);
• диагностика опухолей половых желез.
Норма:
• взрослые мужчины – менее 0,1 нг/мл;
• небеременные женщины (в т. ч. и после менопаузы) – менее 2,0 нг/мл;
• беременные женщины в I триместре беременности:
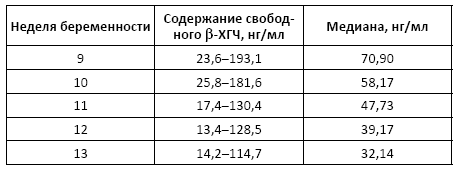
• беременные женщины во II триместре беременности:
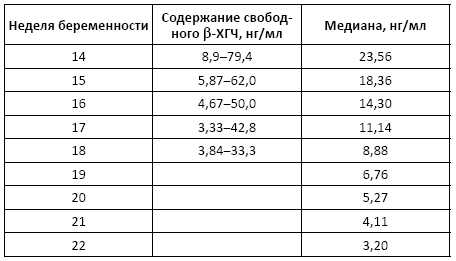
Причины изменения нормальных показателей:
• повышение показателей:
– мужчины: тестикулярные опухоли;
– женщины: хориокарцинома, пузырный занос;
– беременные женщины: увеличенный риск наличия у плода трисомии по 21-й хромосоме (синдром Дауна) – повышение показателей в среднем в 2 раза;
• снижение показателей – беременные женщины – риск наличия у плода трисомии по 18-й хромосоме (синдром Эдвардса).
NB! Результаты теста следует интерпретировать с осторожностью, они не могут рассматриваться как абсолютное свидетельство наличия или отсутствия заболевания!
PAPP-A
Ассоциированный с беременностью протеин-А плазмы (ПАПП-А, PAPP-A, Pregnancy-associated Plasma Protein-A) – в дородовом контроле I и начала II триместра беременности (11–14-я недели) маркер риска развития синдрома Дауна и других хромосомных аномалий плода.
Показания к назначению анализа:
• возраст женщины старше 35 лет;
• наличие в семье ребенка (или в анамнезе – плода прерванной беременности) с болезнью Дауна, другими хромосомными болезнями, врожденными пороками развития;
• наличие в анамнезе двух и более самопроизвольных абортов на ранних сроках беременности;
• наследственные заболевания у ближайших родственников;
• перенесенные в период, предшествующий беременности, бактериальные и вирусные (TORCH) инфекции;
• радиационное облучение или другое вредное воздействие на одного из супругов до зачатия;
• тяжелые осложнения беременности в анамнезе (в целях оценки угрозы выкидыша и остановки развития беременности на малых сроках).
Норма:
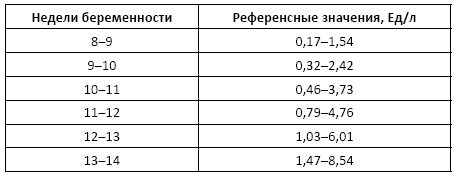
Причины изменения нормальных показателей:
• снижение показателей – обследование в I триместре беременности – повышенный риск хромосомных аномалий плода: синдром Дауна, синдром Эдвардса, синдром Корнелии де Ланге; угроза выкидыша и остановки беременности на малых сроках.
Плацентарный лактоген
Плацентарный лактоген (Human placental lactogen, HPL) – диагностический тест для определения осложнений беременности и состояния плаценты.
Показания к назначению анализа: оценка состояния плаценты и контроль развития беременности (хроническая гипертензия, поздние сроки осложненных беременностей) – рекомендуется в комплексе с определением свободного эстриола (см. далее), диагностика трофобластных заболеваний – пузырного заноса и хорионкарциномы.
Норма:
• мужчины и небеременные женщины – в норме не выявляется;
• беременные женщины (одноплодная беременность):
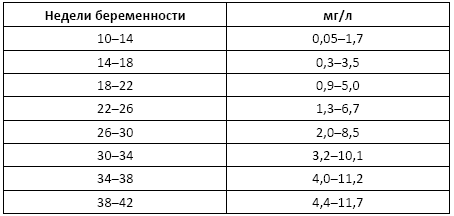
Причины изменения нормальных показателей (у беременных!):
• повышение концентрации – трофобластная опухоль; многоплодная беременность; резусконфликт; большая плацента у женщины, больной сахарным диабетом;
• снижение концентрации – гипертензивная токсемия (снижение показателей предшествует спонтанному аборту); после 30 недель – риск для плода; пузырный занос; хорионкарцинома.
Прогестерон
Прогестерон (Progesterone) – гормон желтого тела яичников, необходимый для осуществления всех этапов беременности. Вне беременности выработка прогестерона начинает возрастать перед овуляцией, достигая максимума в середине лютеиновой фазы и возвращаясь к исходному уровню в конце цикла. Содержание прогестерона в крови беременной женщины увеличивается, повышаясь в 2 раза к 7–8-й неделе, а затем возрастая постепенно до 37–38 недель.
Особенности подготовки к сдаче анализа: забор крови назначается на 22–23-й день менструального цикла, если другие сроки не предписаны лечащим врачом. Взятие крови производится утром натощак. При отсутствии возможности сдачи анализа утром можно выдержать перед забором крови период голодания не менее 6 часов, исключив при утреннем приеме пищи жиры.
Показания к назначению анализа: выявление причин нарушений менструального цикла, выявление причин бесплодия и дисфункциональных маточных кровотечений, оценка состояния плаценты во второй половине беременности, диагностика истинного перенашивания беременности.
Норма:
• мужчины:
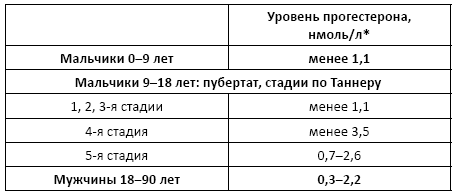
• женщины:
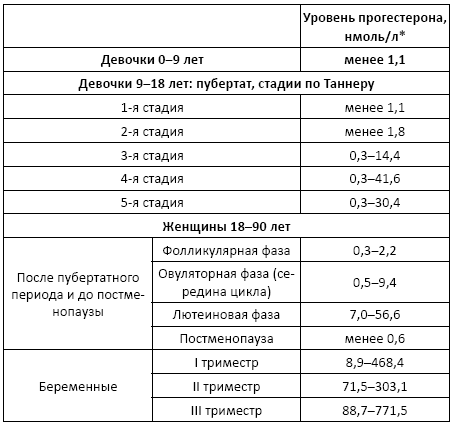
Причины изменения нормальных показателей:
• повышение концентрации – дисфункциональные маточные кровотечения с удлинением лютеиновой фазы; некоторые виды вторичной аменореи; дисфункция фетоплацентарного комплекса; замедленное созревание плаценты; нарушение выведения прогестерона при почечной недостаточности;
– прием лекарственных препаратов: кломифен, кортикотропин, кетоконазол, мифепристон, прогестерон и его синтетические аналоги, тамоксифен, вальпроевая кислота;
• снижение концентрации – ановуляторные дисфункциональные маточные кровотечения (снижение секреции прогестерона во 2-й фазе менструального цикла); хроническое воспаление внутренних половых органов; задержка внутриутробного развития плода (концентрация прогестерона в крови беременной на уровне или несколько меньше нижнего значения недельной нормы на протяжении всей беременности); истинное перенашивание беременности; гиперэстрогения; плацентарная недостаточность; различные формы первичной и вторичной аменореи; угроза прерывания беременности из-за нарушения деятельности желез внутренней секреции;
– прием лекарственных препаратов: ампициллин, карбамазепин, ципротерон, даназол, эпостан, эстриол, гозерелин, леупромид, пероральные контрацептивы, фенитоин, правастатин, простагландин F2.
Свободный эстриол
Свободный эстриол (Е3, Estriol free) – женский половой гормон – главный эстроген беременности.
Определение свободного эстриола входит в так называемый «тройной тест» на аномалии развития плода, который проводится между 15-й и 20-й неделями беременности (см. «Дородовый контроль II триместра»). Кроме свободного эстриола в него входят также альфа-фетопротеин (см.) и хорионический гонадотропин (см.).
Показания к назначению анализа:
• возраст матери старше 35 лет;
• возраст отца старше 45 лет;
• пороки развития у предыдущих детей, семейное носительство хромосомных болезней, радиационное облучение одного из супругов, прием цитостатиков или противоэпилептических препаратов;
• привычное невынашивание беременности, обнаружение при УЗИ кальцинатов в плаценте, гипотрофии плода и др. признаков патологии беременности.
Норма:
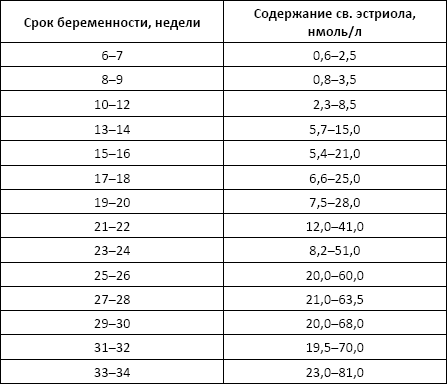
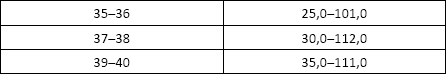
Причины изменения нормальных показателей:
• повышение концентрации – многоплодная беременность; крупный плод; заболевания печени;
• снижение концентрации – анэнцефалия плода; внутриутробная инфекция; гипоплазия надпочечников плода; переношенная беременность; пузырный занос; синдром Дауна; угроза прерывания беременности или преждевременных родов; фетоплацентарная недостаточность;
– прием лекарственных препаратов – глюкокортикоиды, антибиотики.
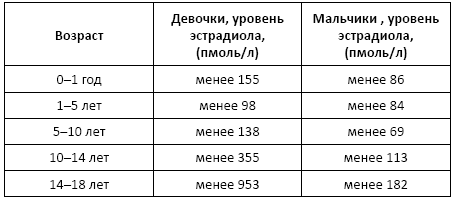
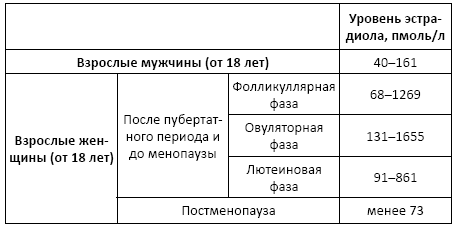
Эстрадиол
Эстрадиол (E2, Estradiol) – наиболее активный женский половой гормон. У женщин вырабатывается в яичниках, в плаценте и в коре надпочечников под влиянием фолликулостимулирующего гормона (см.), лютеинизирующего гормона (см.) и пролактина (см.).
Особенности подготовки к сдаче анализа: накануне исследования рекомендуется исключить физические нагрузки (спортивные тренировки) и курение. У женщин анализ производится на 6–7-й день менструального цикла, если другие сроки не предписаны лечащим врачом.
Показания к назначению анализа: аменорея и олигоменорея, ановуляция, бактериальный вагиноз, бесплодие, гирсутизм, диагностика нарушений менструального цикла и способности к зачатию у взрослых женщин (в сочетании с определением гонадотропинов!), маточные кровотечения, нарушение полового созревания, остеопороз у женщин, предменструальный синдром, признаки феминизации у мужчин.
Норма:
• дети и подростки:
• взрослые:
Причины изменения нормальных показателей:
• повышение концентрации – гормонсекретирующая опухоль яичников; гиперэстрогения; цирроз печени; кисты яичников; эстрогенсекретирующая опухоль яичек;
• прием лекарственных препаратов – анаболические стероиды, карбамазепин, циметидин, кломифен (в постменопаузе у женщин), кетоконазол (у гиперандрогенных женщин), мифепристон (у пациентов с менингиомами), нафарелин (при подкожном введении при синдроме поликистоза яичников), фенитоин, тамоксифен, тролеандомицин, вальпроевая кислота; пероральные контрацептивы группы эстрогенов;
• снижение концентрации – вирильный синдром; гиперпролактинемия; гипогонадизм; гипофизарный нанизм; интенсивная физическая нагрузка у нетренированных женщин, при значительной потере веса, диете с высоким содержанием углеводов и низким содержанием жиров, у вегетарианцев, у курящих беременных в ранние сроки; недостаточность лютеиновой фазы; синдром Шершевского-Тернера; тестикулярная феминизация; угроза прерывания беременности из-за нарушения функции желез внутренней секреции; хронический простатит; хроническое воспаление внутренних половых органов;
– прием лекарственных препаратов: аминоглютетимид, бузерелин, циметидин, ципротерон, даназол, дексаметазон, эпостан, мегестрол, мифепристон (при выкидыше), моклобемид, нафарелин, нандролон, октреотид, пероральные контрацептивы, правастатин.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.
Читайте также
3. Опухоли половых органов и молочных желез
3. Опухоли половых органов и молочных желез Опухоли бывают следующие.1. Рак матки топографически делится на рак шейки матки и тела матки. Рак шейки матки может быть неинвазивным и инвазивным. Различают рак во влагалищной части шейки матки (растет экзофитно и рано
Исследование функции внешнего дыхания
Исследование функции внешнего дыхания При различных заболеваниях легких (в том числе и при бронхиальной астме) происходит нарушение функции внешнего дыхания. Для того чтобы выявить эти нарушения и оценить их тяжесть, проводят специальные
Шарль Эдуар Броун-Секар (Франция, 1817–1894) Пересадка половых желез*
Шарль Эдуар Броун-Секар (Франция, 1817–1894) Пересадка половых желез* В 1849 году немецкий физиолог Арнольд Бертольд опубликовал первые результаты своих исследований по пересадке половых желез. Обычай кастрации животных, а иногда и мальчиков, существовал с незапамятных
Исследование функции щитовидной железы
Исследование функции щитовидной железы Тиреотропный гормон Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH) – гормон передней доли гипофиза, стимулирующий образование и секрецию гормонов щитовидной железы (трийодтиронин – см. далее, тироксин – см.
Эндокринная часть половых желез
Эндокринная часть половых желез Половые железы описаны в разделе «Мочеполовой аппарат» (см. с. 192). Напомним: яички синтезируют тестостерон, яичники – эстрогены и прогестерон. Кроме того, небольшое количество гормонов синтезируется корковым веществом надпочечников. Под
8.2.5. Лабораторные показатели, используемые при заболеваниях половых желез
8.2.5. Лабораторные показатели, используемые при заболеваниях половых желез Половые гормоны вырабатываются посредством половых желез и ответственны за ряд жизненно важных процессов:• Развитие вторичных половых признаков.• Половое созревание.• Сексуальная
Исследование функции щитовидной железы
Исследование функции щитовидной железы Тиреотропный гормонТиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH) – гормон передней доли гипофиза, стимулирующий образование и секрецию гормонов щитовидной железы (трийодтиронин – см. далее, тироксин – см.
Исследование функции половых желез, способности к зачатию и контроль беременности
Исследование функции половых желез, способности к зачатию и контроль беременности Андростандиол глюкуронидАндростандиол глюкуронид (Androstanediol glucuronide, 3?-diol-G) – показатель активности периферического обмена мужских половых гормонов.Показания к назначению анализа:
Стерильность (неспособность к зачатию)
Стерильность (неспособность к зачатию) Иногда женщина не может забеременеть, хотя очень хочет иметь ребенка. Это свидетельствует о том, что существует подсознательное неприятие, или о том, что в истинных мотивах этого желания она не признается даже самой себе. Нечестной
2. Медицинский контроль беременности
2. Медицинский контроль беременности Самочувствие – самый лучший индикатор состояния организма. Однако в период беременности женщина часто испытывает колебания настроения и самочувствия, связанные с изменения внутри организма. Поэтому очень важно не пропустить
Заболевания половых желез
Заболевания половых желез Заболевания половых желез, как мужских, так и женских, являются эндокринной патологией. Из заболеваний мужских половых желез в клинической практике чаще всего встречаются гипогонадизм и раннее половое созревание. Наиболее распространенные
Часть VII Исследование выделений половых органов
Часть VII Исследование выделений половых органов Исследование выделений половых органов - это ряд клинических анализов, которые приходится делать и женщинам, посещающим гинекологический кабинет, и мужчинам, обращающимся к урологам. Эти анализы позволяют определить
Зачатие Как правильно подойти к зачатию ребенка. Подготовка будущего дома для маленького ангела.
Зачатие Как правильно подойти к зачатию ребенка. Подготовка будущего дома для маленького ангела. Вам повезло. Рядом с вами находится самый потрясающий мужчина на свете. Посмотрите на него. Конечно, он не лишен недостатков, возможно временами резковат или ведет себя
Глава 2. НЕМНОГО О ЗАЧАТИИ. СЕРИЯ АСАН, СПОСОБСТВУЮЩИХ ЗАЧАТИЮ
Глава 2. НЕМНОГО О ЗАЧАТИИ. СЕРИЯ АСАН, СПОСОБСТВУЮЩИХ ЗАЧАТИЮ С точки зрения аюрведы для успешного зачатия состояние тела женщины должно быть подобно на состояние плодородной почвы земли, благоприятной для прорастания семени. Так, проводя аналогию, можно сказать, что
Максимизируйте функции мышц, минимизируя функции жировых тканей
Максимизируйте функции мышц, минимизируя функции жировых тканей Этот принцип можно применить к обширному комплексу метаболических процессов, которые принимают решение, произойдут ли рост мускулов и потеря жира. Этот принцип приводит к пониманию, какие процессы следует