Клинический анализ крови
Клинический анализ крови
Общий клинический анализ крови – самый распространенный анализ, сдавать который не единожды приходилось каждому человеку. Общий анализ крови широко используется как один из самых важных методов обследования при большинстве заболеваний, а в диагностике заболеваний системы кроветворения ему отводится ведущая роль. Изменения, происходящие в крови, чаще всего неспецифичны, но в то же время отражают изменения, происходящие в целом организме. Клеточный состав крови здорового человека довольно постоянен, поэтому различные изменения его, наступающие при заболеваниях, могут иметь важное диагностическое значение.
Общий анализ крови включает:
• изучение количественного и качественного состава форменных элементов крови (клеток крови): определение числа, размеров, формы эритроцитов и содержание в них гемоглобина; определение гематокрита (отношение объема плазмы крови и форменных элементов); определение общего числа лейкоцитов и процентного соотношения отдельных форм среди них (лейкоцитарная формула);
• определение числа тромбоцитов;
• исследование СОЭ.
При некоторых физиологических состояниях организма состав крови часто изменяется как количественно, так и качественно. Например, при беременности и во время менструации; незначительные колебания фиксируются в течение дня после приема пищи, под влиянием интенсивной работы, психологического стресса и тому подобных состояний. Учитывая такие возможные колебания, врачи настоятельно рекомендуют забирать кровь для повторных анализов в одинаковых условиях в одно и то же время суток. Специальной подготовки к исследованию не требуется. Рекомендуется осуществлять забор крови натощак или как минимум через 2 часа после последнего приема пищи. Срок готовности результатов общего анализа крови всего 1 день.
Полностью интерпретировать общий анализ крови может только врач. Однако, взглянув на свой анализ, вы тоже можете составить общее представление о своем здоровье. Возьмем только основные показатели.
Гемоглобин
Гемоглобин – основной компонент эритроцитов (красные кровяные тельца), представляет собой сложный белок, состоящий из гемма (железосодержащая часть) и глобина (белковая часть). Главная функция гемоглобина состоит в переносе кислорода от легких к тканям, а также в выведении углекислого газа (CO2) из организма и регуляции кислотно-основного состояния.
Нормальные показатели гемоглобина в крови
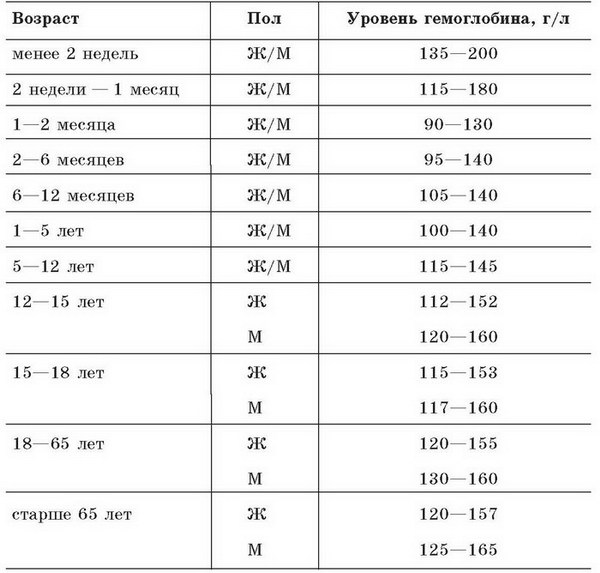
Снижение уровня гемоглобина как раз и будет свидетельствовать о развитии малокровия. Например:
• повышенные потери гемоглобина при кровотечениях – геморрагическая анемия;
• повышенное разрушение (гемолиз) эритроцитов – гемолитическая анемия;
• нехватка железа, необходимого для синтеза гемоглобина или витаминов, участвующих в образовании эритроцитов (преимущественно В12, фолиевая кислота) – железодефицитная или В12 –дефицитная анемия;
• нарушение образования клеток крови при специфических гематологических заболеваниях – гипопластическая анемия, серповидно-клеточная анемия, талассемия.
Анемия также может возникать вторично при разного рода хронических заболеваниях, не связанных с патологией крови.
Патологические формы гемоглобина также выявляются при лабораторном исследовании крови:
• карбогемоглобин – образуется при отравлении угарным газом (СО), при этом гемоглобин теряет способность присоединять кислород;
• метгемоглобин – образуется под действием нитритов, нитратов и некоторых лекарственных препаратов.
Эритроциты
Эритроциты (красные кровяные тельца) – наиболее многочисленные форменные элементы крови, содержащие гемоглобин, транспортирующие кислород и углекислый газ. Образуются из ретикулоцитов по выходе их из костного мозга. Зрелые эритроциты не содержат ядра, имеют форму двояковогнутого диска. Средний срок жизни эритроцитов – 120 дней.
Нормальные значения содержания эритроцитов в крови
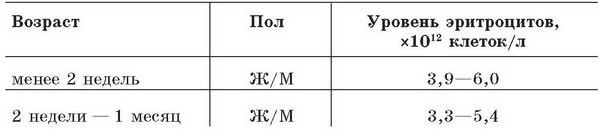
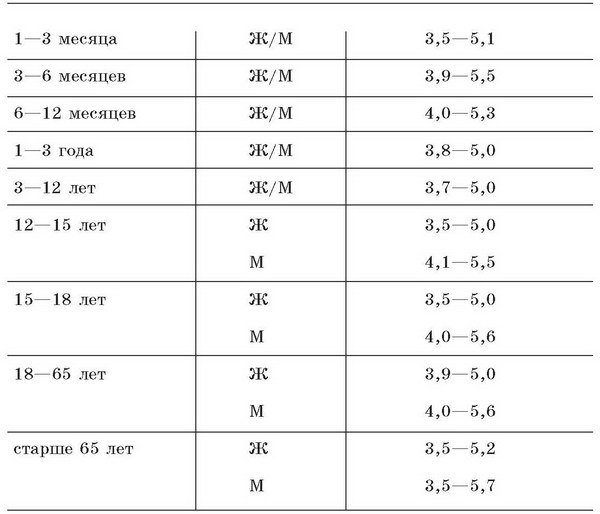
Эритроцитарные индексы
Эритроцитарные индексы – это расчетные величины, позволяющие врачам количественно характеризовать важные показатели состояния эритроцитов.
1. MCV (mean cell volume), средний объем эритроцита, – это более точный параметр, чем визуальная оценка размера эритроцитов. Однако он не является достоверным при наличии в исследуемой крови большого числа аномальных эритроцитов (например, серповидных клеток).
Единицы измерения – fl (фемтолитры), в норме показатель колеблется в пределах 80—100 fl. На основании значения MCV различают анемии микроцитарные (MCV < 80 fl), нормоцитарные (MCV от 80 до 100 fl) и макроцитарные (MCV > 100 fl).
• Микроцитоз характерен для железодефицитных анемий, талассемии, сидеробластных анемий.
• Макроцитоз – для В12 – и фолиеводефицитных анемий.
• Нормоцитарные анемии – гемолитические, после кровопотерь, гемоглобинопатии.
• Апластическая анемия бывает нормо– или макроцитарной.
2. Показатель MCH (mean cell hemoglobin) определяет среднее содержание гемоглобина в отдельном эритроците. Он аналогичен цветовому показателю, но более точно отражает синтез гемоглобина и его уровень в эритроците.
Единицы измерения – pg (пикограммы); обычно показатель находится в пределах 25—36 pg. На основании этого индекса анемии можно разделить на нормо-, гипо– и гиперхромные.
Нормохромия характерна для здоровых людей, но может встречаться и при гемолитических и апластических анемиях, а также анемиях, связанных с острой кровопотерей.
Гипохромия обусловлена уменьшением объема эритроцитов (микроцитоз) или снижением уровня гемоглобина в эритроците нормального объема. То есть гипохромия может сочетаться как с уменьшением объема эритроцитов, так и наблюдаться при нормо– и макроцитозе. Встречается при железодефицитных анемиях, анемиях при хронических заболеваниях, талассемии, при некоторых гемоглобинопатиях, свинцовом отравлении, нарушении синтеза порфиринов.
Гиперхромия не зависит от степени насыщения эритроцитов гемоглобином, а обусловлена только объемом красных кровяных клеток. Наблюдается при мегалобластных, многих хронических гемолитических анемиях, гипопластической анемии после острой кровопотери, гипотиреозе, заболеваниях печени, при приеме цитостатиков, контрацептивов, противосудорожных препаратов.
3. Показатель MCHC (mean cell hemoglobin concentration) – средняя концентрация гемоглобина в эритроците – отражает насыщение эритроцита гемоглобином и характеризует отношение количества гемоглобина к объему клетки. МСНС, в отличие от МСН, не зависит от объема эритроцита.
Единицы измерения – грамм на литр (г/л). Нормальные значения: 310—370 г/л. Повышение МСНС вызывают гиперхромные анемии (врожденный сфероцитоз и другие сфероцитарные анемии). Понижение МСНС:
• железодефицитные анемии;
• сидеробластические анемии;
• талассемия.
4. Гематокрит (hematocrit, Ht) – это объемная фракция эритроцитов в цельной крови (соотношение объемов эритроцитов и плазмы), которая зависит от количества и объема эритроцитов. Величина гематокрита широко используется для оценки степени выраженности анемии, при которой он может снижаться до 15—25%. Но этот показатель нельзя оценивать вскоре после потери крови или ее переливания, так как можно получить ложно повышенные или ложно заниженные результаты. Гематокрит может несколько снижаться при взятии крови в положении лежа и повышаться при длительном сжатии вены жгутом при заборе крови.
Нормальные показатели уровня
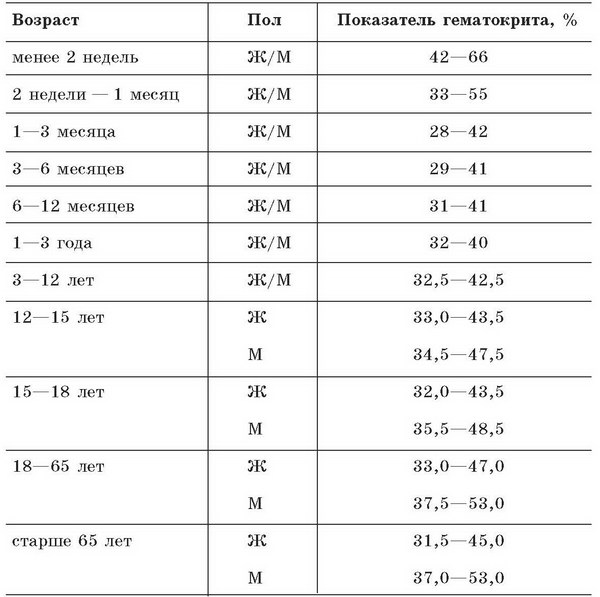
Понижение гематокрита свидетельствует о развитии анемии.
Лейкоциты
Лейкоциты (белые кровяные тельца) – это также форменные элементы крови, основной функцией которых является защита организма от чужеродных агентов (токсинов, вирусов, бактерий, отмирающих клеток собственного организма и др.). Образование лейкоцитов (лейкопоэз) проходит в костном мозге и лимфатических узлах. Существует 5 видов лейкоцитов: нейтрофилы, лимфоциты, моноциты, эозинофилы и базофилы. Количество лейкоцитов в циркулирующей крови – важный диагностический показатель, который зависит от скорости притока клеток из костного мозга и скорости выхода их в ткани. Число лейкоцитов в течение дня может изменяться под действием различных факторов, не выходя, однако, за пределы допустимых значений. Физиологическое повышение уровня лейкоцитов (физиологический лейкоцитоз) возникает, например, после приема пищи (поэтому желательно сдавать кровь на анализ натощак), после физической нагрузки (не рекомендуются физические усилия до взятия крови) и во второй половине дня (желательно осуществлять забор крови для анализа утром), при стрессах, воздействии холода и тепла. У женщин физиологическое повышение количества лейкоцитов отмечается в предменструальный период, во второй половине беременности и при родах.
Нормальные значения лейкоцитов в крови
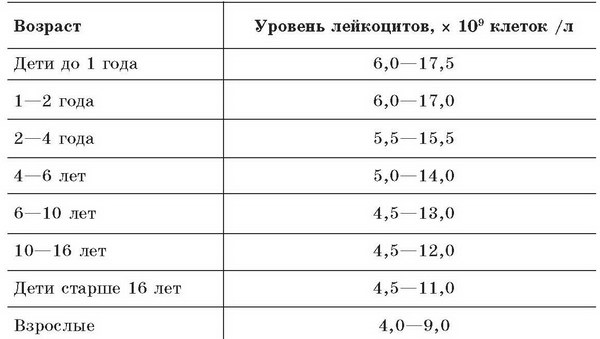
Так как уровень лейкоцитов – простой и наглядный показатель состояния организма, то остановимся на его интерпретации немного подробнее.
Повышение уровня лейкоцитов (лейкоцитоз) свидетельствует о протекании в организме острых инфекций, особенно если возбудителями являются кокки (стафилококк, стрептококк, пневмококк, гонококк), но не стоит забывать о том, что целый ряд острых инфекций (тиф, паратиф, сальмонеллез и др.) может в отдельных случаях привести к лейкопении (снижению числа лейкоцитов).
Лейкоцитоз будет зафиксирован при различных воспалительных состояниях, при травмах и ожогах, при ревматической атаке или интоксикации, в том числе эндогенной (диабетический ацидоз, эклампсия, уремия, подагра).
Уровень лейкоцитов повышен при злокачественных новообразованиях, острых кровотечениях (особенно если кровотечение внутреннее: в брюшную полость, плевральное пространство, сустав, в непосредственной близости от твердой мозговой оболочки), при оперативных вмешательствах, при инфаркте внутренних органов (миокарда, легких, почек, селезенки) и многих других состояниях.
Физиологический лейкоцитоз отмечается при воздействии физиологических факторов (боль, холодная или горячая ванна, физическая нагрузка, эмоциональное напряжение, воздействие солнечного света); при менструациях, в период родов.
Понижение уровня (лейкопения) вызывают:
• некоторые вирусные и бактериальные инфекции (грипп, брюшной тиф, туляремия, корь, малярия, краснуха, эпидемический паротит, инфекционный мононуклеоз, милиарный туберкулез, СПИД);
• сепсис;
• гипо– и аплазия костного мозга;
• повреждение костного мозга химическими средствами, в том числе лекарствами;
• воздействие ионизирующего излучения;
• острые лейкозы;
• миелофиброз;
• миелодиспластические синдромы;
• плазмоцитома;
• метастазы новообразований в костный мозг;
• болезнь Аддисона – Бирмера;
• анафилактический шок;
• системная красная волчанка, ревматоидный артрит и другие коллагенозы;
• прием некоторых лекарственных препаратов: сульфаниламидов, анальгетиков, левомицетина, нестероидных противовоспалительных средств, тиреостатиков, цитостатиков и других.
Лейкоцитарная формула
Лейкоцитарная формула (лейкограмма) – это процентное соотношение различных видов лейкоцитов (как мы помним, их пять видов). Кроме того, лейкоциты различаются по степени зрелости. Большая часть клеток-предшественников зрелых форм лейкоцитов (юные, миелоциты, промиелоциты, бластные формы клеток), а также плазматические клетки, молодые ядерные клетки эритроидного ряда и другие в периферической крови появляются только в случае патологии.
Различные виды лейкоцитов выполняют разные функции, поэтому определение соотношения разных видов лейкоцитов, содержания молодых форм, выявление патологических клеточных форм, описание характерных изменений морфологии клеток, отражающих изменение их функциональной активности, несет ценную диагностическую информацию. В то же время изменения лейкоцитарной формулы не являются специфичными, они могут иметь сходный характер при разных заболеваниях или, напротив, могут встречаться непохожие изменения при одной и той же патологии у разных больных.
Лейкоцитарная формула имеет возрастные особенности, поэтому ее сдвиги врачи оценивают с позиции возрастной нормы (это особенно важно при обследовании детей). Характерные изменения лейкоцитарной формулы свидетельствуют о гипо– и апластических анемиях, мегалобластной или железодефицитной анемии, как, впрочем, и о некоторых других болезнях крови. Следует иметь в виду, что лейкоцитарная формула отражает относительное (процентное) содержание лейкоцитов различных видов и увеличение или снижение процентного содержания лимфоцитов может не отражать истинный (абсолютный) лимфоцитоз или лимфопению, а быть следствием снижения или повышения абсолютного числа лейкоцитов других видов (обычно нейтрофилов).
Скорость оседания эритроцитов
Скорость оседания эритроцитов, или, как принято сокращать по первым заглавным буквам, СОЭ, – это показатель скорости разделения крови в пробирке с добавленным антикоагулянтом на два слоя: верхний (прозрачная плазма) и нижний (осевшие эритроциты). Скорость оседания эритроцитов оценивается по высоте образовавшегося верхнего слоя плазмы (в мм) за 1 час. Удельная масса эритроцитов выше, чем удельная масса плазмы, поэтому в пробирке при наличии антикоагулянта под действием силы тяжести эритроциты оседают на дно. Скорость, с которой происходит оседание эритроцитов, в основном определяется их способностью слипаться вместе (так называемая агрегация). Агрегация эритроцитов главным образом зависит от их электрических свойств и белкового состава плазмы крови. В норме эритроциты несут отрицательный заряд и отталкиваются друг от друга. Степень агрегации (а значит и СОЭ) повышается при увеличении концентрации в плазме белков острой фазы – свидетелей воспалительного процесса. Напротив, СОЭ снижается при увеличении концентрации альбуминов. Снижение содержания эритроцитов (признак анемии) в крови приводит к ускорению СОЭ, и, напротив, повышение содержания эритроцитов в крови замедляет скорость оседания.
При острых воспалительных и инфекционных процессах изменение скорости оседания эритроцитов отмечается через 24 часа после повышения температуры и увеличения числа лейкоцитов. Показатель СОЭ меняется в зависимости от множества физиологических и патологических факторов. Значения СОЭ у женщин несколько выше, чем у мужчин. Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период. В течение дня возможно колебание значений; максимальный уровень отмечается в дневное время.
Нормальные значения СОЭ:
у мужчин 2—20 мм/ч;
у женщин 2—25 мм/ч.
В общем и целом прочитанного достаточно для того, чтобы самостоятельно, хотя приблизительно, оценить свой анализ крови (детально вам его расшифрует лечащий врач), ставший в наше время настолько привычным, что от него уже не ждут ничего нового в диагностике болезней. Но сюрпризы случаются. Например, совсем недавно американские медики выдали сенсацию: по анализу крови можно предсказать болезнь Альцгеймера, дегенеративное заболевание центральной нервной системы. Развитие болезни в будущем у конкретного человека необходимо предсказать как можно раньше, чтобы успешно с ней бороться. Теперь ученые получили первые результаты, позволяющие надеяться на возможность ранней диагностики. Исследователи Университета Стэнфорда разработали способ исследования крови, который позволяет предупредить о приближении болезни в срок от 2 до 6 лет до начала заболевания.
Предложенный учеными анализ крови определяет изменения в определенных белках плазмы крови. Клетки крови используют эти белки, чтобы передать друг другу сообщения. Исследователи обнаружили связь между изменениями в этом «клеточном диалоге» и теми изменениями в мозге, которые сопровождают болезнь Альцгеймера, то есть анализ крови может показывать развитие болезни Альцгеймера. В 90% случаев результаты теста совпали с клиническим диагнозом. Если при дальнейших исследованиях вывод подтвердится, можно будет прогнозировать начало болезни задолго до проявления ее клинических признаков. Это очень важно, ведь бессилие человечества перед болезнью Альцгеймера обессмысливает другие успехи медицины: если мы можем защитить человека от раковых и сердечно-сосудистых заболеваний, но не можем предохранить его мозг, мы фактически продолжаем не его активную жизнь, а только растительное существование организма.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.
Читайте также
1. Общий анализ крови
1. Общий анализ крови Забор крови для исследования производится утром натощак. Это связано с тем, что после приема пищи возникают физиологический лейкоцитоз, повышение уровня сахара.Любые манипуляции, связанные с контактом с кровью, должны производиться в резиновых
ЛЕКЦИЯ № 14. Особенности периферической крови у детей. Общий анализ крови
ЛЕКЦИЯ № 14. Особенности периферической крови у детей. Общий анализ крови 1. Особенности периферической крови у детей раннего возраста Состав периферической крови в первые дни после рождения значительно изменяется. Сразу после рождения красная кровь содержит
Анализ крови
Анализ крови Что такое кровь? В медицине кровь называют биологической тканью. И это так. Кровь состоит из клеток и межклеточного вещества. Но чем отличается кровь от других тканей организма? Консистенцией? Да. Но это не главное отличие.Главной характеристикой крови можно
Фильм «Анализ крови» или «Как самостоятельно научиться понимать Анализ крови»
Фильм «Анализ крови» или «Как самостоятельно научиться понимать Анализ крови» В «Клинике доктора А. В. Ушакова» специально для пациентов создан научно-популярный фильм. Он позволяет пациентам самостоятельно научиться понимать результаты Анализа крови. В фильме
Клинический анализ мокроты
Клинический анализ мокроты Клинический анализ мокроты включает изучение ее общих свойств и характера, а также микроскопическое
Анализ крови
Анализ крови Подготовка к сдаче общего анализа крови примерно совпадает с требованиями подготовки к другим исследованиям крови, кроме очень уж специфических – для последних просто добавляются дополнительные ограничения. Общие правила сдачи крови достаточно
Общий клинический анализ мочи
Общий клинический анализ мочи Общий анализ мочи включает оценку физико-химических характеристик мочи и микроскопию осадка.Общий анализ мочи включает в себя следующие данные:• белок; билирубин; гемоглобин; глюкоза.; кетоновые тела.; нитриты; прозрачность; pH; удельный
Клинический анализ крови
Клинический анализ крови Клинический анализ крови включает в себя исследование следующих основных показателей: определение гемоглобина и СОЭ, подсчет количества эритроцитов, лейкоцитов и лейкоцитарной формулы, тромбоцитов. Кровь для исследования обычно берут из
Клинический анализ мочи
Клинический анализ мочи Врач должен наблюдать, такая же ли моча у больного, как у здорового, и чем меньше сходство, тем более тяжела болезнь. Гиппократ (430–377 гг. до н. э.). «Афоризмы» Клинический анализ мочи является ценным диагностическим исследованием при
Анализ крови
Анализ крови Кровь состоит из миллиардов крошечных клеток, которые невозможно увидеть невооруженным глазом. Три главных группы клеток, о которых чаще всего будет говорить врач, — это красные кровяные клетки (эритроциты), белые кровяные клетки (лейкоциты) и
Клинический анализ крови
Клинический анализ крови Так что же узнал врач, взглянув на результаты анализа крови? Кстати, медики делят кровь на красную и белую. Эритроциты, гемоглобин, цветовой показатель, ретикулоциты и тромбоциты относятся к красной, а лейкоциты, нейтрофилы, лимфоциты – к
Клинический анализ мочи
Клинический анализ мочи Количество. Кто-то ухмыльнется: «Ничего себе параметр!» Но это важно: если в анализе 100 мл, вероятнее всего, мочеиспускание свободное, достаточное по объему и человек наполнил емкость без проблем. А если он принес всего 10 мл – скорее всего, больше
Общий клинический анализ мочи
Общий клинический анализ мочи Общий анализ мочи включает оценку физико-химических характеристик мочи и микроскопию осадка.Общий анализ мочи включает в себя следующие данные:• белок;• билирубин;• гемоглобин;• глюкоза;• кетоновые
Клинический анализ крови
Клинический анализ крови Общий клинический анализ крови – самый распространенный анализ, сдавать который не единожды приходилось каждому человеку. Общий анализ крови широко используется как один из самых важных методов обследования при большинстве заболеваний, а в
Клинический анализ крови
Клинический анализ крови Результаты анализа крови обычно записываются на специальном бланке, вид которого, наверное, всем хорошо знаком. О чем же говорят цифры в строчках этого бланка? Эритроциты Норма: 4,0–5,5 ? 1012 /л у мужчин, 3,5–5,0 ? 1012 /л у женщин. При анализах чаще
Биохимический анализ крови
Биохимический анализ крови Показателями, свидетельствующими о гипертонии, в биохимическом анализе крови являются холинэстераза (ХЭ), триглицериды (ТГ) и холестерин. Нормальный показатель ХЭ – 5300–12900 ед./л, общего холестерина – 3–6 ммоль/л.Нормальные показатели ТГ и