Диагностическая гимнастика для суставов
Диагностическая гимнастика для суставов
Предлагаем вам перед началом занятий изометрической гимнастикой пройти оригинальное тестирование в виде простых упражнений. Эта гимнастика поможет обратить ваше внимание на наличие тех или иных проблем в отдельных суставах и правильно составить индивидуальный курс изометрических тренировок.
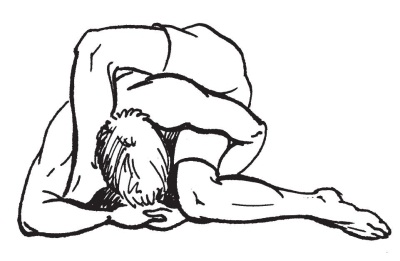
ТЕСТ ДИАГНОСТИКИ СИНДРОМА ГИПЕРМОБИЛЬНОСТИ (ПОВЫШЕННОЙ ГИБКОСТИ) СУСТАВОВ
Попробуйте без лишних усилий пройти предложенный тест. Если вы набрали 6 и более баллов — у вас, возможно, имеется повышенная подвижность (гипермобильность) суставов. В этом случае традиционную гимнастику, нагружающую суставы, вам следует делать с осторожностью и только после консультации с врачом. Максимальное количество баллов — 9.
Внимание! Здоровый человек с нормальной подвижностью в суставах этот тест пройти не сможет.
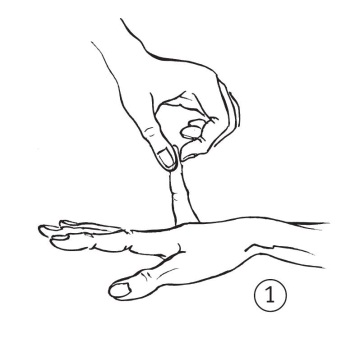
• Разогните мизинец на 90° (по 1 баллу с каждой руки, рис. 1).
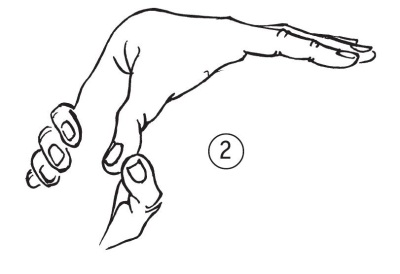
• Приведите большой палец через сторону и назад до соприкосновения с предплечьем (по 1 баллу с каждой руки, рис. 2).
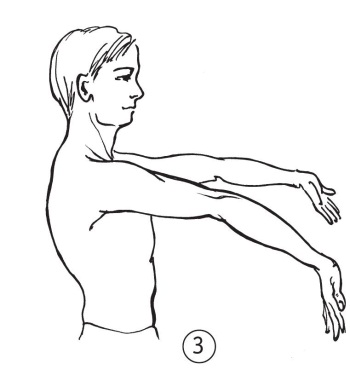
• Разогните локтевой сустав на 10° (по 1 баллу с каждой руки, рис. 3).
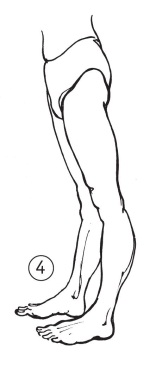
• Разогните колено на 10° (по 1 баллу с каждой ноги, рис. 4).
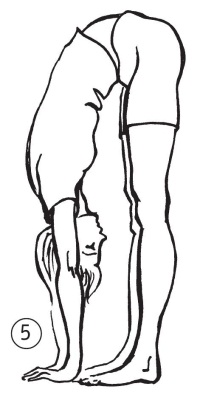
• Дотроньтесь ладонями до пола, не сгибая колени (1 балл, рис. 5).
Гипермобильность (повышенная подвижность) суставов может сопровождаться повышенным риском подвывихов и других суставных травм, остеоартритов и мышечно-скелетных болей с образованием болезненных точек и узлов в области костных выступов. Это состояние учитывается при диагностике и назначении лечения, в том числе лечебной физкультуры.
Если вы заподозрили у себя гипермобильность суставов, не стоит заранее огорчаться. В большинстве случаев это состояние является бессимптомным, то есть никак не проявляется. И все же у некоторых людей на фоне повышенной подвижности сочленений появляются боли в тех или иных суставах. Это зачастую не связано ни с ревматическим воспалением, ни с артрозом. Однако такие пациенты склонны к получению микротравм и растяжений связок и капсул суставов, что и служит причиной болей. Главным в лечении этого состояния является постепенное укрепление связочного и мышечного аппарата без дополнительной травматизации.

Изометрическая гимнастика оказывается для пациента с гипермобильностью суставов спасительной и исключительно полезной, поскольку она позволяет избежать травмирования суставов, которые от рождения у таких пациентов являются слабым местом, и в то же время укрепляет мышцы и одновременно связки.
САМОДИАГНОСТИКА ФИБРОМИАЛГИИ
Синдром фибромиалгии может быть причиной распространенной всеобщей болезненности — «болит везде». Часто сочетается с пониженным настроением и повышенной утомляемостью и требует особого подхода при составлении программы лечения.
• Умеренно сдавите 1-м и 2-м пальцами мышечный валик трапециевидной мышцы (ил. 1, 2).


• Надавите сбоку от грудины на уровне 2-го ребра с каждой стороны (ил. 3, 4).


• Надавите на жировую подушку на внутренней поверхности каждого колена (ил. 5, 6).
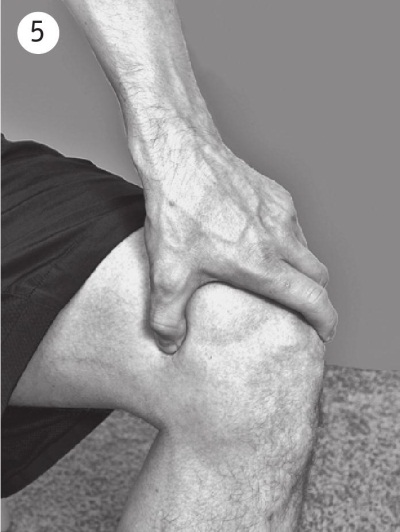

Наличие резкой болезненности во ВСЕХ этих точках может указывать на ВОЗМОЖНОЕ наличие фибромиалгии.
Заподозрить фибромиалгию у себя вы можете самостоятельно, однако установить этот диагноз может только врач — обычно ревматолог. К счастью, несмотря на довольно тягостные проявления этого состояния, у пациента не находят никаких признаков тяжелого воспалительного или дегенеративного поражения суставов или мышц. И поскольку основной мишенью для этой болезни являются мышцы, то именно ими и следует заниматься.
Не стоит думать, что банальная физкультура, бег или фитнес могут помочь решить такому пациенту все проблемы. Эти люди страдают реальными болями и не могут переносить большие физические нагрузки. Поэтому нагружать следует мышцы и суставы дозированно. Выберите из комплекса изометрической гимнастики те упражнения, которые воздействуют на самые болезненные ваши мышцы. Пусть они станут частью ваших регулярных занятий как с целью лечения, так и в целях профилактики обострения болезни.
РАВНАЯ ЛИ ДЛИНА ВАШИХ НОГ?
Лягте на ровную поверхность, коленные суставы согните до 90°, стопы соедините вместе. Необходимо точно совместить пятки и большие пальцы (для точности можно упереться большими пальцами в стоящую рядом стену или вертикальную поверхность). Посмотрите на высшую точку контура коленных суставов — если точка одного колена ниже, возможно, эта нога укорочена.
Укорочение ноги может быть абсолютным, когда кости одной ноги действительно короче другой, или относительным, когда длина костей равная, но из-за перекоса таза одна нога располагается выше и оказывается функционально длиннее. В случае большого укорочения может потребоваться специально корригирующая стелька или обувь.
СВОД СТОПЫ — ЕСТЬ ЛИ У ВАС ПЛОСКОСТОПИЕ?
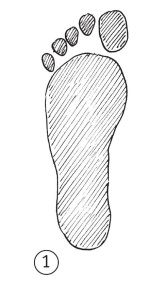
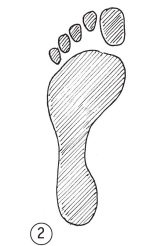
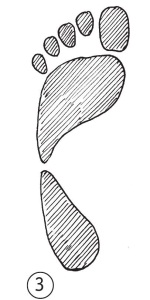
Тест «отпечаток мокрой стопы». На чистой, сухой и желательно темной поверхности оставьте отпечаток мокрой стопой. Оцените свой след и определите, насколько выражен у вас свод стопы.
1) свод стопы выражен слабо, у вас плоскостопие;
2) свод стопы нормальный;
3) свод стопы выражен слишком сильно.
Слишком слабый свод (плоскостопие) или избыточно выраженный свод стопы является причиной появления болей в стопе и смежных суставах (в том числе коленном). Нередко это указывает на сопутствующие системные заболевания и может требовать использования ортопедических стелек или обуви.
КОЛЕННЫЙ СУСТАВ — КАКОЙ ЗВУК ВЫ СЛЫШИТЕ?
Исходное положение — стоя, ноги на ширине плеч. Медленно приседайте, сгибая ноги в коленных суставах наполовину, повторите приседания несколько раз. Если это движение выполняется легко и ваши коленные суставы не издают никаких звуков — вы в полном порядке. Если во время приседания вы слышите скрип или другие звуки — проблемы уже не за горами. Если скрип сопровождается болью — проблема налицо.

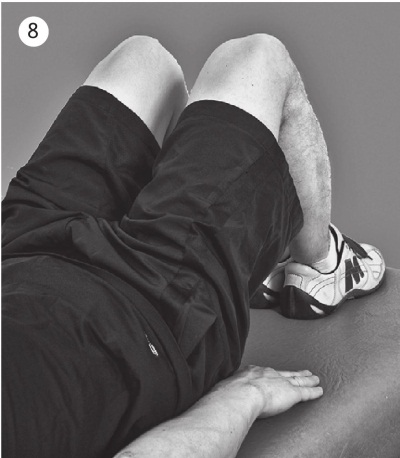
Хрящевые поверхности коленных суставов испытывают большую нагрузку, поэтому первыми отзываются звуком при дегенеративном поражении в результате артроза. Болезненные скрипы в коленных суставах отражают старение хряща, что требует наблюдения и лечения.
СКОЛЬКО ЖИДКОСТИ В КОЛЕННОМ СУСТАВЕ?
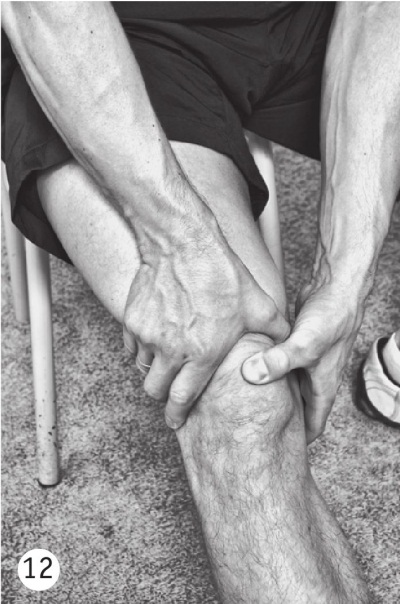
Сядьте на стул, выпрямите полностью ногу в коленном суставе. Сверху нащупайте надколенник (коленная чашечка). Обхватите колено правой рукой так, чтобы большой палец придавливал ткани сустава с одной стороны, а четыре остальных пальца — с другой; надколенник окажется между ними. Надавите слегка пальцами на ткани сустава. Большим пальцем левой руки надавите на середину надколенника. Если в суставе имеется избыточное количество жидкости, надколенник будет плавать в ней и упруго стучать по подлежащим под ним костям. Если количество жидкости нормальное, то надколенник останется плотно прижатым к костям и стука вы не услышите.


Избыточное количество жидкости в коленном суставе может свидетельствовать о воспалении или перенесенной травме. Это состояние обязательно требует консультации специалиста.
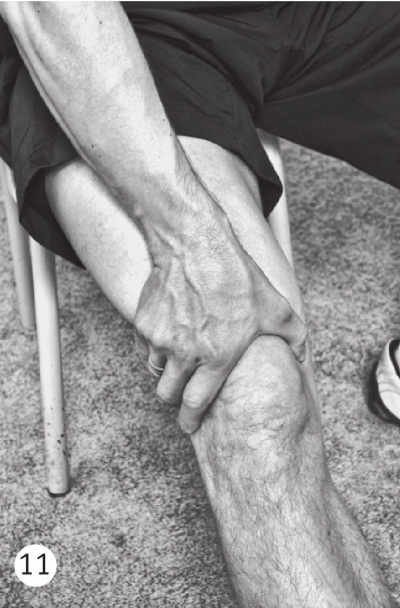
КАК ДЕЛА С ТАЗОБЕДРЕННЫМИ СУСТАВАМИ?
В положении лежа на спине согните тестируемую ногу в коленном суставе и поместите пятку на противоположный коленный сустав. Теперь медленно опускайте коленный сустав в сторону. В этот момент происходит вращение в тазобедренном суставе. В норме вы сможете опустить колено почти до горизонтального уровня без значительных затруднений. Ограничение этого движения указывает на возможную патологию тазобедренного сустава.


Вращение в тазобедренном суставе нарушается в первую очередь в результате артроза. Появление ограничения вращения в тазобедренном суставе чаще всего говорит о начинающемся заболевании и требует консультации ортопеда.
В КАКОМ СОСТОЯНИИ ПЛЕЧЕВЫЕ СУСТАВЫ?
Сначала поместите обе ладони на затылок, затем заведите кисти за спину, поместив их на поясницу. Если проблем в плечевых суставах нет, то эти движения выполняются легко и в полном объеме. Ограничение этих движений свидетельствует о возможном поражении плечевых суставов.



Согните тестируемую руку в локтевом суставе до прямого угла, кисть сожмите в кулак. Прижмите локоть к туловищу. Удерживая локоть на туловище, отводите кулак наружу. В этот момент происходит вращение плечевой кости в плечевом суставе. В норме вы сможете отвести кулак до 45°. Если объем движения значительно меньше — имеется патология плечевого сустава.

Ограничение вращения плеча может указывать на патологию плечевого сустава, чаще всего вследствие воспаления, разрывов или рубцевания капсулы сустава или сухожилий вращательной манжеты плеча. Это состояние требует консультации ортопеда. Как правило, такой пациент с трудом заводит руки за спину или за голову. Это вызывает большие проблемы в быту и самообслуживании, поскольку становится трудно одеваться, умываться, причесываться.
ПРОВЕРЯЕМ ЛОКТЕВЫЕ СУСТАВЫ
Крепко зажмите какой-либо предмет в кисти. Если появляются боли в области локтевых суставов — возможно, имеется воспаление в этой области.

Согните тестируемую руку в локтевом суставе до прямого угла, поверните кисть тыльной стороной вверх. Осуществляйте давление тылом кисти на противоположную руку, которая препятствует разгибанию в лучезапястном суставе. В случае воспаления в области наружного надмыщелка локтевого сустава вы почувствуете там боль.




Теперь поверните тестируемую руку ладонью кверху. Аналогичным образом осуществляйте давление ладонью на противоположную руку, которая препятствует сгибанию в лучезапястном суставе. В случае воспаления в области внутреннего надмыщелка локтевого сустава вы почувствуете там боль.
Воспаление наружного надмыщелка (наружный эпикондилит, или «локоть теннисиста») или внутреннего надмыщелка (внутренний эпикондилит, или «локоть пловца») проявляется прежде всего при работе кистью или во время прямого надавливания на эти области. Лечение этого состояния занимает несколько месяцев и требует вмешательства специалиста.
ТЕСТ НА ТУННЕЛЬНЫЙ СИНДРОМ ЗАПЯСТНОГО КАНАЛА
Совместите тылы обеих кистей и поместите их перед грудью, при этом пальцы будут направлены вниз, а каждое предплечье и кисть образуют прямой угол. Слегка надавливайте кистями друг на друга и удерживайте это положение в течение 1 минуты. В случае наличия туннельного запястного синдрома в течение этого времени вы почувствуете в кистях и пальцах боль, онемение или покалывание.

Сужение канала в области запястья, в котором проходит срединный нерв, вызывает боль, онемение и болезненные мурашки в кистях и предплечьях, нарушая как работоспособность, так и ночной отдых. Это состояние лечится как консервативными, так и хирургическими методами.
В ПОРЯДКЕ ЛИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОЙ СУСТАВ?
Откройте широко рот. В норме вы сможете свободно ввести в рот три своих пальца, поставленных друг на друга. Подвигайте подбородком из стороны в сторону.



Ограничение открывания рта в таком положении или боковых движений челюстью, появление болей или неприятных щелчков при этих движениях может указывать на патологию височно-нижнечелюстного сустава.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.
Читайте также
Диагностическая гимнастика
Диагностическая гимнастика Предлагаем вам пройти оригинальное тестирование в виде простых упражнений. Эта гимнастика поможет обратить ваше внимание на наличие тех или иных проблем в разных отделах позвоночника и
Глава 3 Профилактическая гимнастика для суставов
Глава 3 Профилактическая гимнастика для суставов Профилактические физические нагрузки Ходьба Именно при ходьбе двигаются практически все суставы нашего организма. Это объясняет, почему долгожители чаще всего встречаются в горной местности: они ходят с рождения до
Гимнастика для суставов пальцев рук — йога-мудра
Гимнастика для суставов пальцев рук — йога-мудра Мудры — древние методики йогов Мудры — это упражнения йоги, в которых задействованы только руки. Их чрезвычайно легко выполнять, но они настолько могущественны, что способны преобразить нашу жизнь. Помимо того что мудры
Индийская гимнастика для голеностопных суставов и суставов ног
Индийская гимнастика для голеностопных суставов и суставов ног Стопа и ее строение В процессе развития человека произошло разделение функций его рук и ног: за рукой человека закрепилась хватательная функция, а за стопой осталась чисто опорная.Основным элементом стопы
Даосская гимнастика для омоложения суставов
Даосская гимнастика для омоложения суставов Одним из важнейших достижений Китая на сегодняшний день являются оздоровительные китайские практики. Они не только не утратили своего значения, но, наоборот, только сейчас начинают получать признание во всем мире. Я хочу
Диагностическая гимнастика
Диагностическая гимнастика Предлагаем вам перед началом занятий изометрической гимнастикой пройти оригинальное тестирование в виде простых упражнений. Эта гимнастика поможет обратить ваше внимание на наличие тех или иных проблем в разных отделах позвоночника и
Диагностическая гимнастика
Диагностическая гимнастика Предлагаем вам перед началом занятий изометрической гимнастикой пройти оригинальное тестирование в виде простых упражнений. Эта гимнастика поможет обратить ваше внимание на наличие тех или иных проблем в разных отделах позвоночника и
Диагностическая гимнастика
Диагностическая гимнастика Предлагаем вам перед началом занятий изометрической гимнастикой пройти оригинальное тестирование в виде простых упражнений. Эта гимнастика поможет обратить ваше внимание на наличие тех или иных проблем в поясничном отделе позвоночника и
Гимнастика для суставов
Гимнастика для суставов Если вы хотите иметь здоровые и подвижные суставы, необходимо, невзирая на лень и занятость, уделять гимнастике ежедневно как минимум 10—30 минут. После нескольких месяцев такой регулярной суставной гимнастики ваши суставы окрепнут, омолодятся,
Гимнастика для суставов
Гимнастика для суставов Если вы хотите иметь здоровые и подвижные суставы, необходимо, невзирая на лень и занятость, уделять гимнастике ежедневно как минимум 10–30 минут. После нескольких месяцев такой регулярной суставной гимнастики ваши суставы окрепнут, омолодятся,
Профилактическая гимнастика для суставов
Профилактическая гимнастика для суставов КИСТИИсходное положение – стоя.Упражнение 1. Руки вытянуты вперед на уровне плеч. Сжимаем и разжимаем кулаки (рис. 56, а, б). Выполняется 8 – 10 раз. Упражнение 2. Руки опущены вниз. Каждым пальцем по очереди выполняем щелчки (как будто
Лечебная гимнастика при заболеваниях суставов
Лечебная гимнастика при заболеваниях суставов Эффективность лечебной гимнастики проверена веками. Врачи Древней Греции – Гиппократ, Асклепий и др. – считали физические упражнения обязательным компонентом любого лечения. Древнеримский врач Клавдий Гален
Профилактическая гимнастика для суставов
Профилактическая гимнастика для суставов КистиИсходное положение: стоя.Упражнение 1. Руки вытянуты вперед на уровне плеч. Сжимаем и разжимаем кулаки (рис. 18). Выполняется 8-10 раз. Упражнение 2. Руки опущены вниз. Каждым пальцем по очереди выполняем щелчки (как будто щелкаем
Гимнастика для позвоночника и суставов
Гимнастика для позвоночника и суставов Упражнения для шеи и плеч1. Исходное положение: Стоя, руки опущены вдоль туловища. Неторопливо повернуть голову вправо, посмотреть через плечо. Затем – так же влево. Повторить 3–4 раза.2. Исходное положение: Стоя, руки опущены вдоль
Гимнастика для улучшения подвижности суставов
Гимнастика для улучшения подвижности суставов Помимо общеукрепляющего комплекса упражнений лечебной физкультуры, вы можете выполнять специальные упражнения для коленных суставов. При ограничении подвижности, атрофии мышц бедра и боли (как при ходьбе, так и в состоянии