Глава 3 Сенестопатии и некоторые другие расстройства
Глава 3
Сенестопатии и некоторые другие расстройства
Сенестопатии – симптом психического заболевания. В ряде случаев сенестопатии бывают ведущим и даже единственным расстройством (моносимптомом) психической деятельности: симптом сенестопатии в таком случае становится синдромом. Для определения состояния сенестопатии как моносимптома мы предлагаем термин «сенестопатоз» по аналогии с тем, как существует соотношение между понятиями «галлюцинации – галлюциноз».
Как показывают клинические наблюдения, в преобладающем большинстве случаев сенестопатии имеют тенденцию тесно сочетаться с вегетативными нарушениями, а также с рядом психических расстройств, о чем речь пойдет ниже.
Сенестопатии как моносимптом
(состояние «сенестопатоза»)
«Сенестопатозом» мы называем состояние, которое полностью или почти полностью характеризуется наличием сенестопатий. Однако следует отметить, что мы не наблюдали ни одного больного, у которого сенестопатии как моносимптом оставались бы единственным проявлением болезни на всем ее протяжении. Речь идет об определенном этапе болезненного процесса, после которого либо наступает улучшение, либо к основным присоединяются другие психопатологические нарушения, образуя сложный синдром.
Вышеизложенное как будто противоречит наблюдениям Дюпре и Камю [191, 192], работы которых дали основание ставить вопрос о том, не составляют ли сенестопатии как моносимптом особую психическую болезнь. На самом деле эти противоречия лишь кажущиеся. Думается, что утверждения французских психиатров о том, что описанные ими больные не имеют никакой другой психопатологической симптоматики, кроме сенестопатии, несколько односторонни, не вытекают из приведенных ими же историй болезни и, видимо, продиктованы исторически оправданным желанием выделить из массы симптомов такие случаи, когда сенестопатии являются доминирующими, и таким образом привлечь внимание к неизвестному до того времени клиническому явлению. Истории болезни, приведенные французскими учеными, отражают наличие как депрессии, так и ипохондрии у всех пациентов. Правда, депрессия и ипохондрия в этих случаях были атипичными: не отмечалось ни классической заторможенной меланхолии, ни типичного ипохондрического бреда.
Таким образом, в случаях «сенестопатоза» чаще всего речь идет о начальном этапе болезни, с дальнейшим же развитием процесса к сенестопатиям присоединяются другие психопатологически продуктивные и негативные расстройства, в первую очередь депрессия, ипохондрия и своеобразные изменения личности.
На начальном этапе процесса, когда у некоторых больных клиническая картина страдания целиком определяется описанными выше расстройствами восприятия (другая психопатологическая симптоматика отсутствует), наступает состояние, которое, пользуясь термином детской психиатрии, можно определить как состояние «депривации»: больные находятся в особых условиях лишения и становятся ограниченными в своих возможностях по сравнению с пациентами, не испытывающими постоянных неприятных или болевых ощущений. Психически больных на этапе «сенестопатоза» правомерно сравнивать с соматически (неврологически) больными, которые испытывают постоянные органически обусловленные боли.
На последующих этапах болезни (причем начальный этап может затянуться на годы) постепенно присоединяются эмоциональные расстройства и патология мышления (ипохондрия).
Вместе с тем все время сохраняется прямая зависимость между интенсивностью сенестопатии и пониженным настроением или ипохондрическими (сверхценными, редко – бредовыми) мыслями. Последние, как правило, по времени возникновения бывают вторичными и меняются вслед за изменением интенсивности ощущений.
Как бы долго ни продолжались сенестопатии, ни у одного больного в стадии «сенестопатоза» мы не наблюдали присоединения грубых (глубоких, по классификации А. В. Снежневского [126, 128]) психопатологических расстройств в виде продолжающейся кататонии, неясного сознания или слабоумия.
Со временем у больных выявляются и прогрессируют своеобразные изменения личности, отличающиеся от типичных изменений, наблюдаемых при шизофрении. Происходит своеобразная психопатизация личности с сосредоточением внимания на неприятных ощущениях и одновременным выявлением истерических черт в сочетании с раздражительностью, ироничностью, злобностью.
Для подобных больных типично такое высказывание: «Случись у вас (родственников, лечащего врача, обслуживающего персонала) подобное, испытывали бы вы подобные ощущения, тогда бы вы знали!…»
Больная Л. постоянно искала повод для того, чтобы во время обхода как-то «задеть» лечащего врача, высказать резкие, грубые, иронические замечания.
По свидетельству ее матери, пациентка была «терпимой» лишь в состояниях депрессии, а в остальные периоды постоянно искала повода для ссоры, конфликтовала, высказывала недовольство матерью, которая ее часто навещала в стационаре, ухаживала за сыном больной.
Следует отметить, что сенестопатии как моносимптом могут иметь не только постоянную неуклонную прогредиентность, но могут быть и обратимым явлением. Правда, и в последнем случае уже наступившие изменения личности («негативная симптоматика») лишь смягчаются, но полной «уравновешенности» уже не наступает.
Определить нозологическую принадлежность больных на стадии «сенестопатоза» очень трудно, часто невозможно до того, как будут получены сведения о дальнейшей динамике процесса: сенестопатии могут исчезнуть, к ним может присоединиться другая психопатологическая продуктивная симптоматика или появятся достоверные изменения личности по шизофреническому типу. Не зря Губер [215] предупреждает, что нельзя спешить с окончательным диагнозом. По его мнению, в случаях «сенестопа-тической шизофрении» окончательный диагноз может быть установлен лишь после 5–7 лет болезни.
Сенестопатии и вегетативные расстройства
Рассматривая взаимоотношение сенестопатии и соматической (неврологической) патологии, наиболее часто приходится встречаться с комбинацией – сенестопатии и вегетативные расстройства при различной очередности их появления. Такое сочетание симптомов понятно, если учитывать патофизиологические данные [213, 214, 225], свидетельствующие о том, что возникновение тех и других расстройств вытекает из поражения гипоталамической области.
Сводные данные о взаимоотношениях сенестопатий и вегетативных расстройств отражены в табл. 2 и 3. При составлении таблиц мы фиксировали не какой-то определенный момент болезни у конкретного пациента, а различные динамические состояния. Таким образом, один и тот же больной, например, может быть включен в графы «вегетативные расстройства по времени первые» и «сенестопатии сочетаются с вегетативными расстройствами», если в динамике происходит подобная смена состояний.
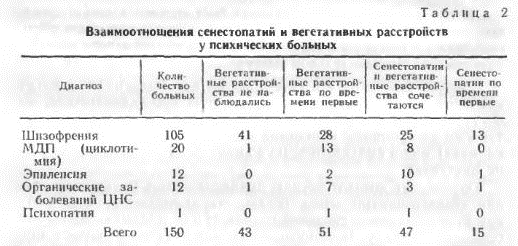
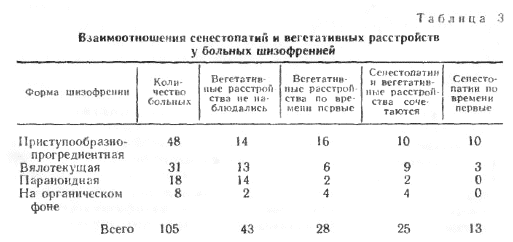
Как видно из представленных данных, вегетативные расстройства наблюдались у 72% больных сенестопатиями. Их наличие, видимо, свидетельствует о более остром состоянии больных по сравнению с пациентами, у которых вегетативные расстройства отсутствовали. Подтверждением сказанного служит то, что вегетативные расстройства отсутствовали лишь у 14 из 48 больных с приступообразно-прогредиентной шизофренией, естественно, характеризующейся более острым течением. Наличие вегетативных расстройств у больных с органическими заболеваниями ЦНС, вероятно, связано с наличием соматической патологии и меньше характеризует взаимоотношения сенестопатии – вегетативные расстройства.
Из вегетативных расстройств, которые наиболее часто наблюдаются у больных с сенестопатиями, в первую очередь следует назвать повышенное кровяное давление (значительно реже – гипотонию), потливость, ускорение ритма сердечной деятельности, интенсивный и стойкий красный дермографизм, покраснение лица, субфебрильную температуру (возникающую по неизвестной причине), боли в области сердца, головные боли, спазмы в желудочно-кишечном тракте и др.
Отдавая себе отчет в том, что на начальных этапах болезни вегетативные расстройства, имеющие болевой характер, весьма сходны с выделенными нами «элементарными» и порой даже «истинными» сенестопатиями, мы все же не склонны смешивать эти проявления болезни и считаем, что в наиболее типичных случаях они отличимы.
Вегетативные расстройства чаще всего не бывают «изолированными» и «отграниченными» от других проявлений соматической патологии, тогда как сенестопатии на этапе «элементарных» часто появляются на фоне соматического благополучия как изолированный, пароксизмальный, кратковременный моносимптом и временно бывают единственным проявлением болезни, сохраняя определенную, не меняющуюся, ограниченную локализацию.
Вегетативные расстройства возникают чаще всего после перенесенной незадолго до начала болезни экзогенной вредности, обнаруживаемой в анамнезе, – гриппа или другого инфекционного заболевания, травмы черепа, сильной психогении.
В дальнейшем для протекания вегетативных расстройств характерны закономерности соматических болезней, для сенестопатии же – закономерности психических болезней.
Приходится, однако, признать, что на начальных этапах болезни речь идет о микросимптомах, поэтому для окончательного дифференциального диагноза обоих состояний чаще всего необходимы сведения о дальнейшей динамике процесса, поскольку оценка изолированного «статуса» недостаточна.
Следует отметить, что в ряде случаев вегетативные и сенестопатические расстройства имеют переходный характер. Например, вегетативные расстройства в некоторых случаях могут проявляться в виде странных и необычных ощущений, то есть соответствовать критериям сенестопатий, или вначале явные вегетативные расстройства со временем приобретают сенестопатический характер.
Возможны случаи, когда первыми по времени являются вегетативные расстройства, сенестопатии и вегетативные расстройства сочетаются или первыми бывают сенестопатии.
Вегетативные расстройства по времени первые. Наблюдения за больными этой группы (34%) свидетельствуют о том, что процесс в подобных случаях протекает сравнительно остро, что, в свою очередь, дает основание предполагать более благоприятный прогноз в целом. В дальнейшей динамике имеется тенденция к тому, чтобы вегетативные расстройства и сенестопатии сочетались и проявлялись одновременно.
У больного Г., 47 лет, машиниста поезда, в возрасте 21–25 лет было повышенное артериальное давление, поэтому его не призвали в армию и ему пришлось изменить специальность. В дальнейшем состояние улучшилось, он чувствовал себя здоровым. Ухудшение снова наступило в возрасте 37 лет – появились головные боли, сопровождающиеся неприятными ощущениями в голове и бессонницей. Кровяное давление было нормальным. Патологическое состояние продолжалось на протяжении нескольких месяцев.
Сочетание вегетативных расстройств и сенестопатии. Это сочетание чаще всего наблюдается в случаях обострения в рамках так называемых «шубов» приступообразно-прогредиентной шизофрении или при обострениях вяло протекающей шизофрении. Возникшие состояния, как правило, быстро наступают и быстро прекращаются – в течение нескольких секунд, минут, часов, иногда дней. Обострения имеют тенденцию к повторению. Нередко они бывают ночью. Как правило, состояния не исчерпываются только этими расстройствами, к ним присоединяются также депрессия (или обострения возникают на депрессивном фоне) и другие компоненты сниженного настроения и острого состояния – деперсонализация, дереализация, страх (чаще – страх смерти, реже – страх сойти с ума), что подробнее будет проанализировано при рассмотрении взаимоотношений сенестопатий и депрессии. На высоте приступа может наступить своеобразное состояние «сенестопатической растерянности».
Сочетание вегетативных расстройств и сенестопатий иногда может напоминать клиническую картину инфаркта миокарда, поэтому больные срочно госпитализируются в терапевтическое отделение, но при обследовании (в том числе методом ЭКГ) диагноз не подтверждается. Такие состояния довольно хорошо купируются дачей малых транквилизаторов (элениума, седуксена). Эти препараты более эффективны, если больные ранее их не принимали. Причем их применение имеет не только терапевтическую, но и диагностическую ценность и может помочь отличить первичные психические расстройства от соматических.
Сенестопатии по времени появления первые. Переход сенестопатий в сочетание сенестопатий с вегетативными расстройствами наименее характерен. Однако он представляет интерес в плане изучения патогенеза обоих расстройств и может явиться клиническим подтверждением близости патогенетических механизмов развития сенестопатий и вегетативных нарушений, тем более, что в данной группе сенестопатий преобладают «элементарные» сенестопатии, по клиническим проявлениям наиболее близкие к вегетативной патологии.
Сенестопатии и депрессия
Чаще всего сенестопатии сочетаются с депрессией (так же как с ипохондрией). Многие авторы такое сочетание считают почти обязательным. Как показывают наблюдения, сенестопатии могут появляться также в рамках гипомании (что, правда, бывает редко) или на фоне ровного (хорошего) настроения. Нам кажется, что последний вариант не является редким, но врачи часто не учитывают его, считая, что «не может же быть хорошего настроения, если имеются неприятные ощущения», либо из-за опасений допустить «психологизацию» в психопатологии.
Мы тоже не склонны объяснять появление депрессии только психогенными моментами (как реакцию на ощущения), хотим лишь отметить как клинический факт, что нередко наблюдается именно такая последовательность возникновения упомянутых расстройств.
Камю [182] в 1913 г. на конференции демонстрировал больную с МДП и сенестопатиями, причем ощущения имелись как в депрессивном, так и в гипоманиакальном состоянии. При депрессиях они сочетались с повышенной раздражительностью, страхами, бредовой ипохондрией, бредом отрицания, а в случаях гипомании мало беспокоили больную: она описывала сенестопатии даже с юмором, они ей мало мешали.
Сочетание сенестопатии с депрессией (а также появление сенестопатии в рамках депрессивного синдрома как одного из его составных частей), рассматривают многие авторы [86, 175 (с. 188–202), 186 (с. 217–219), 199, 203, 207, 229, 230 (с. 44– 47), 248].
Заттес [251, с. 25], изучая ипохондрическую депрессию, находит, что неприятные ощущения в теле в ряде случаев являются одним из первых признаков наступающей меланхолии: только у 17 из 73 больных сначала наблюдалось пониженное настроение, а в остальных случаях болезнь начиналась с неприятных ощущений.
Т. Н. Морозова [80], которая прицельно исследовала депрессивный синдром в группе эндогенных депрессий, наряду с другими вариантами депрессии (гипотимической депрессией, неврозоподобным вариантом депрессии, депрессией с явлениями деперсонализации, дереализации и психической анестезией, депрессией с инволюционной патопластикой) выделяет сенестопатическую депрессию.
Имеется тесная связь между сенестопатической и так называемой вегетативной депрессией. В рамках последней могут наблюдаться не только сенестопатии, но, по нашему мнению, и переходные варианты между сенестопатиями и вегетативными расстройствами. Так, Галл [201] считает, что ощущения бывают как бы психосоматическими эквивалентами депрессии: «только после того, как проходит чувство печали, грусти, наблюдаются психические поражения «на периферии» в виде психосоматических страданий». Во всех случаях применение болеутоляющих средств, а также соматическое лечение не улучшают состояние – нужны антидепрессанты.
Лопез-Ибор [242], который по своим клиническим взглядам близок к советской школе психиатров, на основе анализа собственного материала предложил следующие диагностические критерии в пользу вегетативной депрессии:
1. Отсутствие данных об органическом поражении (это следует иметь в виду, при наличии болей в течение длительного времени, например ряда лет).
2. Фазное течение болезни, хотя фазы не всегда четко выражены. Чаще всего они бывают осциллирующего характера с временным улучшением состояния больных или их выздоровлением; последующие фазы лишь в 27% случаев были более длительными, а остальные – более короткими.
3. Наличие субдепрессивного фона, причем депрессия имеет все черты эндогенной, а не реактивной депрессии. Она не провоцируется стрессовыми ситуациями.
4. Депрессивные приступы чаще всего в анамнезе.
5. Невозможность снять боли ни с помощью операций (проведенных, например, при подозрении на дискоз позвоночника), ни болеутоляющими средствами.
6. Депрессия может сочетаться с болями или же боли появляются перед или после эпизода депрессии.
7. Положительные результаты достигаются лечением антидепрессантами.
Депрессия у больных сенестопатиями, как правило, значительно отличается от типичной заторможенной меланхолии и имеет ряд особенностей [165]. Она включает в себя компоненты как эндогенной (суточные колебания настроения и интенсивности сенестопатий с улучшением к вечеру, сезонные колебания настроения), так и экзогенной депрессии (отмечается астеническая симптоматика – плаксивость, раздражительность, больные не заторможены, а скорее беспокойны, тревожны, недовольны, ворчливы). У многих больных наблюдается взаимосвязь между интенсивностью сенестопатий и тяжестью депрессии в пределах суток или всей депрессивной фазы.
В случаях глубокой депрессии можно наблюдать присоединение и других компонентов сниженного настроения, в первую очередь депрессивную деперсонализацию и дереализацию, но никогда, даже при глубокой депрессии, не появляются такие симптомы глубокого уровня поражений (по А. В. Снежневскому [126, 128]), как длительные кататонические расстройства, эпилептические припадки, слабоумие.
Своеобразны острые состояния, когда в клинической картине, болезни сочетаются не только сенестопатии и депрессия, но также вегетативные расстройства, тревога, страх (страх умереть, реже – сойти с ума). Как показали наши обследования городского населения, больные в таких случаях не могут находиться в состоянии покоя, вызывают скорую помощь, требуют немедленного лечения (см. далее о «сенестопатической растерянности»).
Если у больных с депрессией и сенестопатиями бывают суицидальные мысли или попытки, то пациенты, как правило, их не мотивируют тяжелыми, неприятными ощущениями. Несмотря на характерную для подавленного настроения пессимистическую оценку состояния и ситуации в целом, больные даже при наличии интенсивных сенестопатий все же надеются, что ощущения со временем пройдут и что они излечимы.
Сенестопатии могут наступать как на фоне депрессии, так и, наоборот, депрессия может присоединяться к ранее имевшим место сенестопатиям.
Сенестопатии на фоне депрессии. Вариант, когда сенестопатии возникают на фоне имеющейся депрессии, наиболее характерен. В ряде таких состояний сенестопатии бывают единственным ярким продуктивным симптомом скрытой (матовой, ларвированной, сенестопатической) депрессии.
Обнаружить пониженное настроение у больных с сенестопатической депрессией не всегда легко. По нашему мнению, в этих случаях применимы сходные дифференциально-диагностические критерии, такие же, как при выявлении вегетативной депрессии.
Как правило, жалоб на тоскливое настроение больные активно не предъявляют и отмечают несколько сниженное настроение лишь при расспросе врача, как бы поясняя свое самочувствие и «оправдывая» наличие тоскливости («какое может быть настроение, если постоянно такие неприятные ощущения?»).
При расспросе пациентов удается выяснить, что у больных за время атипичной депрессивной фазы происходит заметное снижение умственной (больше) и физической (меньше) активности, падение энергии, сужение круга интересов, нарастает пассивность, временно нарушаются контакты с друзьями, сотрудниками по работе, меняются отношения с членами семьи. При этом, в отличие от соматически больных, активность и жизнерадостность не восстанавливаются даже тогда, когда патологические ощущения в рамках фазы временно исчезают. Имеются расстройства сна и аппетита. В анамнезе больных нередко можно обнаружить сходные по проявлениям атипичные депрессивные состояния (с наличием или без сенестопатий), которые в прошлом были менее интенсивными и чаще всего проходили спонтанно или после неспецифического общеукрепляющего лечения.
Больной С. Заболел в 1948 г. (22 года) – пониженное настроение, ничего не хотелось делать, ничто не интересовало, было трудно запомнить прочитанное.
Больной перестал посещать занятия в мореходном училище и временно прервал учебу. Самое тяжелое состояние бывало по утрам, к вечеру оно улучшалось. Чувствовались «тяжесть, неясность, полнота, туман» в голове. Считал себя неизлечимо больным. Время тянулось медленно, сон и аппетит были плохими. Обследовался у разных врачей, но никакой органической патологии не было обнаружено. Такое состояние продолжалось в течение полугода, потом прошло. Повторно заболел в 1968 г. (41 год) – состояние было похожим на прежнее, но теперь более определенными стали чувство тяжести в голове и области сердца, появились неприятные ощущения в голове, которые не удавалось снять болеутоляющими средствами, и больной был направлен к психиатру.
Депрессия присоединяется к сенестопатиям. Обращает на себя внимание клинический факт, что нередко депрессия по времени наступления бывает вторичной и присоединяется к уже имеющимся сенестопатиям (у 29,5% всех больных шизофренией, или у 26% всех исследованных нами больных). Отмечая возможность такой последовательности, мы тем не менее не склонны считать депрессию лишь реактивным образованием, «психологически понятной реакцией» на неприятные ощущения. Предположения о том, что депрессия может быть только психологическим экзогенным расстройством, опровергаются наблюдениями за 8 больными шизофренией, у которых при течении болезненного процесса выявилась тенденция к тому, что депрессия принимала все более эндогенный характер («эндогенизировалась»), в то время как сенестопатические ощущения ослабевали и в некоторых случаях даже временно исчезали, астенические проявления уменьшались, а меланхолия углублялась, выступали черты идеаторной и моторной заторможенности.
Тот факт, что болезнь имеет эндогенный механизм, подтверждается наличием тенденции к фазному течению болезни, причем все большую роль начинает играть аффективный компонент и депрессивные фазы становятся все более длительными.
Вместе с тем, по нашему мнению, «реактивный фактор» все же имеет определенное значение и полностью отбрасывать его нельзя. Так, именно в данной группе больных наиболее часто выявляется зависимость между степенью интенсивности сенестопатий и глубиной атипичной депрессии.
Сенестопатии и ипохондрия
Нас интересует не проблема ипохондрии в целом, о чем имеется множество подробных исследований [19, 35, 50, 109, 111 –116, 142, 171, 185, 197 (с. 454–456), 208, 210, 222, 224, 243], в том числе монографии [96, 110, 231], а соотношение («соприкосновение») ипохондрии и сенестопатий.
В литературе встречаются различные взгляды на соотношение сенестопатий и ипохондрии. Многие авторы эти понятия вообще не дифференцируют, утверждая при этом, что сенестопатии и ипохондрия так тесно сочетаются в едином синдроме, что разграничить их невозможно. Такого мнения, например, Р. Вебер [24], Коломбель («Сенестопатии и ипохондрия мало отличаются качественно, больше различий в интенсивности… трудно сказать, когда у больного имеется и когда отсутствует ипохондрия» [184]), Е. Б. Глузман [37] и др., которые считают сенестопатии постоянным компонентом ипохондрии.
С нашей точки зрения, такое смешение этих состояний не всегда оправдано и порой не соответствует истинной клинической картине. Если наличие такого сочетания и подтверждается большим количеством наблюдений, то все же не во всех случаях. Мы придерживаемся мнения тех психиатров, которые делят оба понятия и допускают, что они не обязательно проявляются в сочетании.
Клинические наблюдения показывают, что у многих больных с сенестопатиями со временем возникает также и ипохондрия [66, 98, 129, 181, 206, 245]. Не зря В. А. Гиляровский [33] выделил особую форму бреда, названного им «катестезическим», в основе которого лежат неприятные тягостные ощущения (сенестопатии). Подобные взаимоотношения мы склонны трактовать как психопатологический, феномен, а не как «психологически понятный факт» возникновения некорригируемых мыслей о болезни в связи с неприятными ощущениями.
Вульф [264] находит, что «страх исходит из повышенной необходимости себя защищать», что якобы и определяет его появление преимущественно у пожилых людей «со стабильным социальным положением». Л. П. Баканева [3] описывает больных, у которых ипохондрия появляется на фоне выраженной астении и, по ее мнению, последняя наряду с сенестопатиями создает предпосылки для возникновения ипохондрических мыслей.
Переход от сенестопатических состояний к ипохондрии (с включением сенестопатий) происходит постепенно. С. М. Симановский [121] отмечает два этапа, а Гринберг [205], ссылаясь на Мекалпина и Хантера, в зависимости от нарастающей интенсивности патологических ощущений выделяет четыре стадии развития ипохондрии при наличии сенестопатий. Речь в данном случае идет о сенестопатиях с локализацией в области желудочно-кишечного тракта, но, видимо, предложенная схема в принципе остается в силе и при другой локализации патологических расстройств восприятия.
1. Ранняя стадия – больные жалуются только на диспепсические расстройства – запоры, расстройства пищеварения, тошноту, но какие-либо манифестные психические отклонения еще не диагностируются.
2. Расстройства приобретают более определенную локализацию, больные говорят, что у них будто что-то прилипло к горлу, ощущается «кружение в животе», «ползание в коже» и др.
3. Пациенты более сосредоточены на имеющихся ощущениях, они уверены, что болезнь «уже развилась». На этой стадии больные перестают верить объективным данным и ходят от одного врача к другому, чтобы доказать свою «правоту». Они становятся подавленными, раздражительными, измученными, по-своему трактуют сказанное врачом.
4. Переход к четвертой стадии наступает незаметно. Ощущения перестают быть ограниченными по своей локализации, появляется бред воздействия, элементы синдрома психического автоматизма.
Клиническая практика показывает, что существует особая, видимо, немногочисленная по сравнению с названными выше группа больных, в которой дифференциация сенестопатий и ипохондрии проводится с трудом: сенестопатии (правда, иногда лишь на одном из начальных этапов болезни, что по времени может затянуться на годы) существуют в виде моносимптома, без присутствия ипохондрических (в обычном понимании) явлений [66, 112, 118, 124,258].
Дюпре [189], анализируя состояние подобных больных, указывает, что, «если почти все больные с истинной ипохондрией имеют сенестопатии, то далеко не все больные с сенестопатиями бывают ипохондричными». Если внимание сенестопатических больных сосредоточено на болезненных ощущениях (это правомерно), то они не строят патологической системы на их основе, как это делают больные с бредом, не предполагают какого-то особого механизма происхождения ощущений и ограничиваются тем, что высказывают врачу жалобы. Если они и употребляют неологизмы и странные сравнения, то это вызвано необычной природой ощущений. Они не считают, что причиной возникших ощущений является что-то сверхъестественное, напротив, сами больные признают их болезненный характер и в отличие от «ипохондриков» верят в выздоровление или возможность улучшения состояния. Если больные и становятся возбужденными или беспокойными, то это бывает вторично, и степень интенсивности возбуждения соответствует степени интенсивности ощущений.
Левин [235] приводит случаи, когда больные подвергались операции, в то время как в основе их ощущений была депрессия.
Нозологическая принадлежность больных со строго локализованными ощущениями остается до сих пор до конца не выясненной. Видимо, правомерно рассматривать подобные проявления болезни в рамках как эндогенных, так и органических заболеваний ЦНС [208].
Катамнестические наблюдения показывают, что ощущения у подобных больных на протяжении долгих лет как в отношении локализации, так и в отношении характера оставались неизменными.
Как отмечалось ранее, мы не будем останавливаться на детальном обсуждении больных, у которых сенестопатии наступают на фоне бредовой ипохондрии в рамках так называемой «ипохондрической шизофрении». Подобные случаи болезни подробно рассмотрены в монографии Г. А. Ротштейна [110]. В нашем материале примерно в ??? (26,6%) наблюдений у больных с сенестопатиями ипохондрия отсутствовала или оставалась невыраженной на всем протяжении болезни. Из этих больных 12 человек составляют больные с эпилепсией (т. е. все больные эпилепсией), у них сенестопатии имели тенденцию проявляться в виде приступов, причем хронической ипохондрии не формировалось.
Стойкая ипохондрия формируется в тех случаях, когда сенестопатии, будучи продолжительными, становятся постоянным мешающим болезненным явлением, ограничивающим активность и возможности больных, неблагоприятно влияющим на весь их жизненный уклад и жизненный стереотип.
Существует два варианта взаимоотношений между сенестопатиями и ипохондрией по времени наступления.
1. Сенестопатии по времени первые. Больные, у которых ипохондрия наступает вслед за появившимися сенестопатиями, составляют наиболее характерную группу.
Подчеркивая как важный клинический факт частоту подобной динамики процесса, мы вовсе не склонны объяснять появление вторичной ипохондрии психологически, выводя одни психопатологические проявления из других.
В рассматриваемых случаях ипохондрия имеет ряд особенностей. Как правило, в начале болезни, а у ряда пациентов на всем протяжении, ипохондрия психопатологически носит сверхценный характер и по интенсивности соответствует сенестопатиям. Поведение таких больных похоже на поведение соматических больных, страдающих постоянными болевыми ощущениями. Они обращаются к районному врачу в поликлинику, доверительно относятся к нему, проходят назначенное обследование, принимают назначенные лекарства, консультируются у специалистов, проходят консилиум врачей, в отдельных случаях подвергаются операциям (о последнем будет речь ниже).
С течением процесса через какое-то время наступает ситуация, когда больные, ранее имевшие надежду на излечение и считавшие свою болезнь несерьезной, значительного облегчения не чувствуют. Лишь тогда пациенты становятся более «самовольными» и активными: читают медицинскую литературу, начинают предлагать свои способы обследования и лечения, пытаются сами попасть к специалистам, а также к гомеопатам, в конце концов отдельные из них попадают к знахарям, пользуются непроверенными средствами народной медицины и частично перестают доверять врачам. Нужно отметить, что недоверие к медицине наступает не сразу, а лишь тогда, когда больные длительное время страдают от тягостных ощущений и не. получают от них избавления. И, наоборот, как только у больных от назначенных медикаментов наступает хотя бы временное улучшение, пациенты снова приобретают веру в медицину и начинают педантично соблюдать рекомендации лечащего врача.
Параллелизм между интенсивностью сенестопатий и ипохондрии сохраняется в динамике. На обычном по интенсивности фоне патологических ощущений ипохондрия бывает сверхценной. Хотя она и приближается к бредовой ипохондрии, но этой границы не переходит и в случаях исчезновения ощущений больные снова перестают предполагать у себя наличие тяжелого заболевания.
Больной Р. тщательно следит за всеми изменениями в своем организме и все то, что он отмечает, действительно имеет место. Когда расстройства исчезают, пациент чувствует себя хорошо, работает (художник по янтарю), занимается общественными делами.
Приводим отрывок из письма больного: «Со спокойной работой без спешки справляюсь хорошо. Иногда возникает чувство, как будто не хватает воздуха; чаще это бывает в жаркую погоду и в непроветренных помещениях. В последнее время эти явления стали кратковременными и редкими. Примерно в течение недели были расстройства кишечника – наверное, съел что-то недоброкачественное (так думаю) – ужасный понос, в первую ночь рвота, которую сам старался вызвать (приходилось это делать), очень плохое самочувствие, не спал ни минуты. Тогда же прекратил прием всяких медикаментов и витаминов, за исключением таблеток валерианы и элениума перед сном.
Бывали также приступы болей (думаю, спазмов?). Больше всего в груди, кроме того, в руках, ногах, иногда во всем теле – настолько сильные, что было трудно дышать, ослабевало сердце, было аритмичное сердцебиение. Было подозрение на возможную инфекцию (миндалины, зубы?), так думали и некоторые врачи поликлиники. Тогда выпил несколько пачек тетрациклина – боли колебались в зависимости от дозы выпитого лекарства. Если пил больше, боли становились меньше или через некоторое время проходили. Вы, наверное, будете меня ругать за тетрациклин, но тогда я был готов принимать любое лекарство, лишь бы помогло…».
В случае обострения на высоте приступа может наступить состояние, когда сверхценная ипохондрия переходит в бредовую – тогда пациенты уверены в наличии тяжелой или даже неизлечимой болезни. Ипохондрия, как правило, тематически распространяется лишь на сенестопатии и на реально имеющиеся соматические (неврологические) отклонения; больные не придумывают себе странных болезней, не пользуются необычными методами лечения, не строят «оторванных от ощущений» абсурдных медицинских теорий, если только этому не способствует другая симптоматика, например, наступающая деменция.
Имеются некоторые особенности ипохондрии в ремиссиях болезни, после полного прекращения или значительного ослабления сенестопатии. Как правило, больные опасаются, что снова наступит ухудшение состояния, причем эти опасения чаще всего оправдываются.
Подобное состояние мы предлагаем называть «сенестопатической готовностью». Оно отличается от состояний, обозначаемых термином «ипохондрическая готовность»: речь в данном случае идет о первично возобновляющихся сенестопатиях и лишь о вторичном возобновлении сверхценных ипохондрических идей.
Больной Л. в состоянии ремиссии чувствовал себя неуверенно, боялся бывать в новых местах или оставаться один: тогда в голову приходили мысли о возможном возникновении приступов. При поездке на машине, как только нарастала скорость, появлялась мысль о том, что ему станет плохо, уже чувствовал, что в груди «что-то тянет». Такое же чувство возникало при выполнении любой более напряженной работы, а также в закрытых помещениях – в поезде, трамвае, троллейбусе; при испуге, в волнующих ситуациях, например в кино.
Думается, что своеобразие проявления ипохондрии (так же как ранее рассмотренной депрессии), в том числе длительный этап сверхценной ипохондрии, является причиной того, что Дюпре, Камю [191, 192] и другие авторы в своих работах настойчиво акцентировали внимание на наличии в клинической картине только сенестопатий и не отмечали ипохондрии (и депрессии). В подавляющем большинстве случаев за время болезни ипохондрия все же выявляется, она описана также в приведенных Дюпре и Камю историях болезни, хотя трактуется ими несколько односторонне.
Таким образом, противоречий между наблюдениями, сделанными в начале века, и нашим материалом нет, речь идет лишь о некоторых расхождениях в трактовке схожего клинического материала, о различных точках зрения психиатров в различные периоды развития общей психопатологии.
Необходимо обратить внимание еще на одну особенность взаимосвязи между сенестопатиями и ипохондрией. Несмотря на стойкость и инертность сенестопатий и ипохондрии в целом, в ограниченный промежуток времени как сенестопатии, так и сопровождающая их сверхценная ипохондрия могут быть относительно лабильными психопатологическими образованиями. Сравнительно хорошего (но временного) терапевтического эффекта (уменьшение патологических явлений или их исчезновение) иногда можно добиться с помощью только психотерапии: нередко больные отмечают, что неприятные ощущения прошли или значительно ослабли даже после одной беседы с врачом, после визита врача скорой помощи, при подходе к поликлинике или больнице, при входе в кабинет врача («не на что больше жаловаться…»), даже при одном виде машины скорой помощи и при мысли, что в случае необходимости будет оказана квалифицированная помощь.
2. Появление сенестопатий на фоне сверхценной ипохондрии. Подобных наблюдений в нашем материале значительно меньше (8 больных). Как правило, речь идет о больных шизофренией, у которых основой для возникновения сверхценной ипохондрии служило наличие вегетативных расстройств на фоне сниженного настроения, а также другой верифицируемой соматической патологии. Ипохондрия в подобных случаях преимущественно распространяется на имеющуюся соматическую патологию и значительно меньше – на появившиеся в динамике сенестопатические расстройства.
В эту группу больных входят два пациента, у которых ведущим является бредовый ипохондрический синдром и появившиеся сенестопатии составляют один из компонентов параноидного синдрома в рамках параноидной формы шизофрении.
Не останавливаясь подробно на случаях малоуспешного или безуспешного лечения сенестопатии соматическими методами терапии, отметим, что 8 исследованных нами больных подвергались операциям, которые не дали улучшения и, видимо, были предприняты из-за нераспознанных сенестопатии и ипохондрии у психически больных: у 5 больных – тонзиллэктомия, у 1 – аппендэктомия, у 1 – струмэктомия, у 1 – удаление нескольких зубов.
Состояние «сенестопатической растерянности»
У 12 из обследованных нами больных (10 из них болели приступообразно-прогредиентной формой шизофрении, 2 – эпилепсией) при наличии сочетания сенестопатии и депрессии на высоте приступа наблюдались своеобразные острые состояния, которые мы предлагаем назвать «сенестопатической растерянностью» [163].
Клиническая картина в таких случаях в целом напоминает помрачение сознания в виде растерянности, тщательное исследование которой проведено советским психиатром Н. Я. Беленькой [8–10]. О сходных состояниях у больных с сенестопатиями писали и другие авторы [16, 69, 137, 139].
Больные в состоянии «сенестопатической растерянности» выглядят беспомощными, с недоумевающим выражением лица, с беспокойным, блуждающим, непонимающим, вопросительным взглядом. Движения их беспорядочны, неуверенны, бесцельны.
Больные шизофренией в таком состоянии нередко с трудом вступают в контакт, хотя могут быть и многословными: говорят они быстро, но не в состоянии связно и последовательно рассказать о своих весьма интенсивных, разнообразных и меняющихся по интенсивности и локализации ощущениях, пояснить оттенки ощущений, сопоставить их с ранее пережитыми болями. Наводящие и дополнительные вопросы помогают мало. Доминируют расстройства мышления, выявляются соскальзывание, обрыв мыслей, элементы психического автоматизма, но выраженного синдрома Кандинского–Клерамбо в этих состояниях нет.
Более характерны случаи, когда пациенты в состоянии сенестопатической растерянности немногословны, с трудом понимают вопросы и указания врача, хотя внимательно к ним прислушиваются, отвечают односложно или короткими предложениями, пользуясь крайне малым запасом слов, многократно повторяя одни и те же слова, фразы, фрагменты фраз.
У больных эпилепсией в состояниях сенестопатической растерянности, кроме того, наблюдается крайняя обстоятельность, бестолковость, тугоподвижность мышления, напоминающая состояние глубокого интеллектуального дефекта. Больным эпилепсией не помогают наводящие вопросы – они не в силах переключиться или «сосредоточиться».
Фантастический бред, как это бывает при переходах от растерянности через «загруженность» в онейроидное состояние, у больных с сенестопатической растерянностью отсутствует, в их переживаниях доминируют интенсивные, меняющиеся сенестопатии, о которых пациенты все время собираются рассказать, но не способны этого сделать.
Настроение у больных пониженное, с оттенком тревоги или > даже выраженного страха, пациенты чувствуют приближающуюся гибель, от которой якобы никто не спасет. Характерны такие высказывания: «что же теперь происходит?», «что же слу– i чилось?», «почему мне ничего не говорят?», «ничего не соображаю…», «не понимаю…», «умираю…» и т. д.
В подобных состояниях больные немедленно и активно ищут помощи: вызывают скорую помощь, ночью звонят знакомому врачу, требуют неотлучного присутствия врача у своей постели. Один из наших пациентов ночью пробежал около 30 километров до больницы.
Несмотря на остроту состояния, больные, как правило, ориен-1 тированы в месте, но ориентация во времени часто неполная, больные не в состоянии назвать число, они также затрудняются в передаче последовательности недавно происшедших событий (кончились ли праздники или ожидаются через несколько дней). Значительно лучше больные ориентируются в давно прошедших событиях.
Нарушается восприятие цельности своего «я» – нередко наблюдается деперсонализация, больные жалуются на чувство измененности всего или отдельных частей тела, мыслей, физических ощущений («я почти труп»). Именно в состояниях «сенестопатической растерянности» мы видим наибольшую близость депрессивных и деперсонализационных расстройств, что часто акцентируется в работах Барюка [175, с. 188–202], Коломбеля [184] и др.
Состояние «сенестопатической растерянности» наступает на высоте обострения сенестопатий и депрессии и может развиться в течение нескольких часов или дней. Более медленное его наступление после длительных сенестопатических расстройств возможно, но нехарактерно.
Дальнейшая динамика состояния зависит от нозологической принадлежности и формы течения болезни. Примененная терапия (сначала малые транквилизаторы, потом нейролептические средства и антидепрессанты в малых дозах) купирует сенестопатическую растерянность и дает явное улучшение состояния за несколько дней: уменьшаются беспокойство, тревога, улучшается контакт с другими больными, пациенты способны ориентироваться, более последовательно и связно рассказывать о своих ощущениях. Однако пережитое острое состояние они, как правило, частично амнезируют и в дальнейшем не способны восстановить в памяти.
Сенестопатии и некоторые другие психопатологические расстройства
У больных с сенестопатиями кроме депрессии, сверхценных и бредовых ипохондрических идей, расстройств в виде сенестопатической растерянности, а также другой характерной психопатологической– продуктивной и негативной симптоматики, свойственной для различных заболеваний, как правило, еще наблюдаются своеобразные психопатологические расстройства, обнаружение которых имеет большое диагностическое значение, особенно в случаях «сенестопатоза» и на начальных стадиях болезни.
Речь идет о проявлениях болезни, которые могут быть отнесены к одной из следующих групп:
1. Расстройства восприятия, наиболее характерными из которых являются иллюзии, галлюцинации, псевдогаллюцинации, расстройства «схемы тела», деперсонализация и дереализация, своеобразные функциональные расстройства зрения и слуха и т. д.
Когда больная П. ездила на могилу отца и видела его фотографию на надгробной плите, она воспринимала его как живого и ей казалось, что отец сидит рядом с ней. Такие состояния возникали также дома, если больная много думала об отце, причем она понимала, что отца она видит скорее «мысленно, чем глазами».
У больной П., как только она открывала глаза, возникало ощущение, как будто кто-то стоит около постели. Открыв глаза, иногда видела «белую смерть».
2. Своеобразные аффективные расстройства – среди них беспричинная тревога, немотивированный страх (страх смерти, страх сойти с ума) и т. п.
У больной М. внезапно возник страх при переходе открытых пространств, при езде в трамваях, при подъеме на лифте. Страх усиливался, когда закрывались двери трамвая.
3. Расстройства сна, в том числе просоночные состояния, а также нередко тесно связанные с ними снохождения, обнаруживаемые в анамнезе больных.
Особенностью диагностики перечисленных расстройств является то, что выявление данной симптоматики представляет значительные субъективные и объективные трудности.
К субъективным трудностям можно отнести то, что эти расстройства чаще всего встречаются вне рамок типичных для каждой болезни синдромов, обнаруживаются в виде неожиданных, атипичных включений, поэтому о подобных расстройствах, как правило, больных расспрашивают недостаточно подробно, а если и получают сведения, то они не всегда диагностически правильно интерпретируются.
Объективными трудностями можно считать то, что все перечисленные и другие похожие расстройства, как правило, пароксизмальные, кратковременные, быстро преходящие, нерезко выраженные и рудиментарные. Причем со времени первого их проявления до того момента, когда больной попадает в поле зрения психиатра, могут пройти годы, десятилетия (нередко первые психопатологические расстройства наблюдались еще в детском возрасте), вследствие чего рассказ больного не всегда точно отражает истинную картину болезни.
Пароксизмальные расстройства имеют тенденцию быть множественными, полиморфными, взаимно переплетаться и сочетаться в разных соотношениях, поэтому наиболее типичным следует считать появление не изолированных расстройств, характерных для какой-либо одной из приведенных групп, а их взаимное сочетание (как правило, сочетаются расстройства сна с иллюзиями, гипнагогическими и истинными галлюцинациями, страхами и т. д.). Цель такого деления расстройств на группы – способствовать более удобному изучению симптоматики, вместе с тем мы отдаем себе отчет в его некоторой искусственности.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКЧитайте также
Некоторые другие лекарства против коклюша
Некоторые другие лекарства против коклюша КОРАЛЛИА РУБРА. Введена в нашу терапию Альф. Тестом, который после испытания на самом себе, указывает на нее, как на одно из лучших лекарств при коклюше. Показания для нее следующие: приступы настолько близки один к другому, что
Травмы, отравления и некоторые другие последствия воздействия внешних причин
Травмы, отравления и некоторые другие последствия воздействия внешних причин Травмы глаза и глазницы Травмы глазницы Травмы глазницы встречаются в виде контузий и ранений, часто сочетаются с травмами лица, глаза и его вспомогательного аппарата. Ранними ее признаками
Глава 21 АФФЕКТИВНЫЕ РАССТРОЙСТВА (ПСИХОЗЫ)
Глава 21 АФФЕКТИВНЫЕ РАССТРОЙСТВА (ПСИХОЗЫ) Аффективный психоз — эндогенное психическое заболевание, которое характеризуется периодически и спонтанно возникающими аффективными фазами (депрессиями, маниями, смешанными состояниями), их полной обратимостью с
Глава 36 ПСИХОСОМАТИЧЕСКИЕ РАССТРОЙСТВА
Глава 36 ПСИХОСОМАТИЧЕСКИЕ РАССТРОЙСТВА Психосоматическими заболеваниями называют различные болезни внутренних органов и систем, причиной возникновения и развития которых являются психические воздействия, длительные по интенсивности и негативные по эмоциональному
Глава 38 РАССТРОЙСТВА ЛИЧНОСТИ (ПСИХОПАТИИ)
Глава 38 РАССТРОЙСТВА ЛИЧНОСТИ (ПСИХОПАТИИ) Расстройства личности, или психопатии, — стойкая, развивающаяся в детстве и сохраняющаяся в течение всей жизни патология (деформация) личности, проявляющаяся в искажении ее цельности, выраженная в такой степени, что нарушает
Глава 8 Некоторые уроки
Глава 8 Некоторые уроки Жизнь прекрасна!Особенно ярко это чувствуешь, когда целым и невредимым выходишь из передряг и потрясений. Очень приятна перспектива жить, трудиться и радоваться всему на свете. Умирать не хочется. Можно избежать таких ударов судьбы, какие я
Глава 13 Некоторые уроки
Глава 13 Некоторые уроки Жизнь прекрасна!Особенно ярко это чувствуешь, когда целым и невредимым выходишь из передряг и потрясений. Очень приятна перспектива жить, трудиться и радоваться всему на свете. Умирать не хочется. Можно избежать таких ударов судьбы, какие я
ГЛАВА 2. РАССТРОЙСТВА ПОЛОВЫХ ФУНКЦИЙ
ГЛАВА 2. РАССТРОЙСТВА ПОЛОВЫХ ФУНКЦИЙ К половым расстройствам относят: у женщин – вагинизм, фригидность, у мужчин – импотенцию, недостаточную эрекцию, преждевременную эякуляцию; у тех и других – снижение либидо, отсутствие возбуждения, оргазма. Причины данных
Глава 4 НЕРВНЫЕ РАССТРОЙСТВА
Глава 4 НЕРВНЫЕ РАССТРОЙСТВА Каждая женщина хотя бы раз чувствует себя подавленной: когда друг забывает позвонить, кто-то нанес обиду, что-то произошло на работе, семейные неурядицы и многое другое может привести вас в плохое настроение. В каждой жизни бывают такие
Некоторые другие расстройства артериального кровоснабжения
Некоторые другие расстройства артериального кровоснабжения Облитерирующий тромбоангиит – болезнь курильщиков – это заболевание называется еще «болезнью Бюргера», по имени американского хирурга, который первым описал этот недуг еще в начале ХХ века.Никотин – враг
Язва желудка и двенадцатиперстной кишки и некоторые другие болезни желудочно-кишечного тракта
Язва желудка и двенадцатиперстной кишки и некоторые другие болезни желудочно-кишечного тракта Данные заболевания характеризуются тем, что в слизистой оболочке желудка или двенадцатиперстной кишки образуются язвы, что сопровождается болями до или через определенное
Глава 15. Сексуальные расстройства
Глава 15. Сексуальные расстройства ИмпотенцияИмпотенция – неспособность мужчины совершить половой акт или обеспечить достижение сексуального удовлетворения у партнерши. Развитие импотенции чаще всего обусловливается нарушениями эрекции (ее ослаблением), эякуляции
Глава 2. Расстройства стула
Глава 2. Расстройства стула Задержка стула и газов в сочетании с другими симптомами представляет собой грозный признак глубоких нарушений моторной функции кишечника.ЗапорЗапор – стул реже 4 раз в неделю. Стойкие запоры наблюдаются у лиц, соблюдающих постельный режим.
Глава 22. Расстройства нервной системы
Глава 22. Расстройства нервной системы Нервозность — такой неопределенный термин, что в научных кругах его просто избегают употреблять, считая едва ли не ругательством, хотя компании, делающие миллионы на продаже транквилизаторов, должны молиться на нее. Наверное, каждый