Глава V Оперативное лечение грыж брюшной стенки
Глава V
Оперативное лечение грыж брюшной стенки
«Вы, может быть, надеялись получить из авторитетных уст стандартизацию вопроса, но этого быть не может . . . Операция грыжи должна быть субъективной и индивидуальной».
Г. И. ТУРНЕР
(из заключительного слова на XVIII съезде российских хирургов).
ПРИНЦИПЫ ОПЕРАЦИЙ ГРЫЖ БРЮШНОЙ СТЕНКИ, ПРОФИЛАКТИКА ОСЛОЖНЕНИЙ
Операция по поводу грыж брюшной стенки состоит из трех основных этапов: 1) послойное анатомичное рассечение тканей в области грыжевого выпячивания с учетом анатомо-хирургических отношений в данной области; 2) выделение грыжевого мешка с атравматичным разделением оболочек, покрывающих его, и высокая перевязка мешка у шейки; 3) пластическое закрытие грыжевых ворот с возможным сохранением анатомо-топографических отношений и физиологических функций. Тщательное выполнение отдельных этапов определяет ближайшие и отдаленные результаты операции. Отдельные этапы операции отличаются друг от друга в зависимости от вида грыж, состояния тканей, размеров грыжевого выпячивания.
Так, например, при паховой грыже выбор способа операции будет различным при грыже косой, прямой, скользящей, и в первую очередь потому, что каждый из этих видов паховых грыж имеет свою хирургическую анатомию и механизм возникновения. Если при косой паховой грыже достаточно хорошо укрепить переднюю стенку живота методом обычной пластики, то при прямых паховых грыжах мы обычно прибегаем к более сложному способу укрепления задней стенки пахового канала. При скользящих грыжах, которые по своему патогенезу значительно отличаются от других видов паховых грыж, обычные методы обработки грыжевого мешка и закрытия грыжевых ворот неэффективны. При лечении ущемленных грыж учитывается и фактор времени, и патологоанатомические изменения, в связи с чем возникает вопрос о более расширенном хирургическом вмешательстве вплоть до лапаротомии.
Операция по поводу грыж брюшной стенки является ответственным хирургическим вмешательством, результаты которого зависят не только от выбора способа операции, но и от безукоризненного выполнения всех деталей ее; последнее имеет не меньшее значение, чем выбор способа.
А. В. Мартынов называл операцию паховой грыжи одной из самых «деликатных», подчеркивая этим важность соблюдения всех необходимых деталей техники, атравматичного оперирования, что составляет главное и наиболее существенное условие для предотвращения рецидивов.
Основным в каждой операции является учет анатомо-топографических соотношений с целью наиболее полного сохранения физиологических функций брюшной стенки. При операциях по поводу грыж брюшной стенки важно проявить крайне бережное отношение к тканям и поэтому «хороши те способы, при которых производится по возможности меньшая дезорганизация брюшной стенки» (В. И. Разумовский).
Послеоперационная устойчивость брюшной стенки на различных грыжевых участках ее зависит в значительной степени от использования всех анатомических слоев при наложении швов. «Имеют значение все анатомические элементы .. та или иная комбинация их, взаимная поддержка» (Н. Н. Теребинский).
В течение длительного времени дискутировался вопрос об использовании для укрепления брюшной стенки при пластике пахового канала не только апоневроза, но и мышц (мышечно-апоневротическая пластика). Экспериментальные исследования Кунца (Koontz), С. Л. Горелика и А. А. Бусалова, Н. И. Кукуджанова показали, что использование мышц для пластики целесообразно при условии выполнения ряда деталей хирургической техники (среднее натяжение мышц, очистка мышц и апоневроза от рыхлой клетчатки, сшивание по возможности однородных тканей). По мнению Б. Э. Линберга, мышечная пластика необходима как подкрепляющая апоневротическую.
При операциях по поводу рецидивных и послеоперационных грыж большое значение имеет возможное сохранение всех тканей при препаровке с последующим иссечением их после решения вопроса о способе пластического закрытия дефекта. Эти ткани, даже рубцово измененные, могут быть использованы как дополнительный пластический материал.
В профилактике осложнений наряду с асептикой имеет значение атравматичное оперирование, тщательный гемостаз, который особенно важен при выделении грыжевого мешка из оболочек, когда следует лигировать каждую «слезинку», удостовериться в отсутствии кровотечения в окружности культи грыжевого мешка до погружения ее.
При обработке культи грыжевого мешка необходимо соблюдать общие правила, которые сводятся к наиболее высокому выделению шейки грыжевого мешка и надежной перевязке ее. Это устраняет брюшинную воронку, которая может явиться поводом для рецидивирования грыжи, что особенно важно при паховых и бедренных грыжах.
Принципиальным при операции грыж брюшной стенки (рецидивных и послеоперационных) является вопрос о вскрытии грыжевого мешка (брюшинного выпячивания). Рассечение мешка обеспечивает ревизию его содержимого, сращений со стенкой мешка как по его протяжению, так и у шейки.
Проведение пластики при послеоперационных грыжах без вскрытия брюшины, рекомендованное С. П. Шиловцевым, чревато осложнениями. И. С. Полещук, Б. А. Рогальский (1959) наблюдали непроходимость кишечника после операций по этому методу; оперированные больные обращались после операции с теми же жалобами, которые имели место до операции. В практической работе можно рекомендовать в каждом случае, еще до операции, учесть данные анамнеза (указания на явления частичной кишечной непроходимости), что позволит предусмотреть возможность патологических изменений органов брюшной полости, прилегающих к грыжевому выпячиванию.
Послойное соединение анатомических слоев при закрытии раны брюшной стенки является неукоснительным правилом. При верхней срединной лапаротомии надо зашивать брюшину и апоневроз отдельно, что более надежно укрепляет линию швов и имеет значение для профилактики послеоперационных грыж. Профилактика нагноений обеспечивается сменой инструментов перед пластикой дефекта и, конечно, мытьем рук до смены инструментов, а также сменой салфеток в окружности операционного поля.
ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКА
Предоперационная подготовка имеет большое значение для успешного проведения операции и послеоперационного периода. В порядке обследования рекомендуются общий анализ крови и мочи, определение кровяного давления, рентгеноскопия органов грудной клетки и электрокардиограмма по показаниям. Часть этих исследований может быть проведена в поликлинике, что сократит время пребывания больного в стационаре.
Кроме общих противопоказаний к операции неосложненных брюшных грыж, которые должны быть выяснены при поликлиническом осмотре больного, имеется ряд заболеваний, заставляющих отложить плановую операцию. К ним относятся различные воспалительные заболевания кожи и подкожной клетчатки, фурункулы, опрелости в паховых областях, в кожных складках при отвисшем животе, межпальцевые опрелости, раздражение кожи (дерматиты) при ношении бандажей. Большое значение для предупреждения осложнений со стороны легких имеет дыхательная гимнастика, которая приучает больного ритмично и глубоко дышать и после операции. Полезно перед операцией показать больному положение, в котором он будет находиться во время нее. Наш опыт подтверждает, что после проведенной «репетиции» больные гораздо спокойнее чувствуют себя на операционном столе.
При подготовке к операции больных с объемистыми грыжами, чаще паховыми, пупочными и послеоперационными, необходимо учитывать, что во время операции обратное введение в брюшную полость содержимого грыжевого мешка может изменить внутрибрюшное давление с последующим нарушением сердечной деятельности и дыхания. Для профилактики этих осложнений при подготовке больных с большими паховыми, пупочными, послеоперационными грыжами необходимо выдерживать в постели со слегка при поднятым ножным концом кровати и после вправления содержимого грыжевого мешка на область грыжевого выпячивания накладывать пилот или мешочек с песком (рис. 12). Такое положение (в течение нескольких часов ежедневно) позволяет больному привыкнуть и лучше переносить операцию и послеоперационный период.
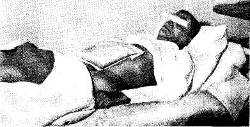
Рис. 12. Положение больного в кровати с пелотом, наложенным на большую послеоперационную грыжу
При подготовке необходимо учитывать возможность затрудненного мочеиспускания, что наблюдается в первые дни после операций по поводу паховых и бедренных грыж. Эту рефлекторную задержку мочи сами больные объясняют тем, что они не умеют мочиться лежа. Учитывая, что в течение 1—3-го дня после операции больному не всегда может быть разрешено встать с постели, можно предложить ему за несколько дней до операции воспользоваться мочеприемником и тем самым приучить себя мочиться в лежачем положении.
При подготовке больных, страдающих запорами, что особенно часто наблюдается при трудно вправимых и невправимых грыжах (чаще пупочных и у женщин), необходимо назначение слабительных и клизм.
В последнее время уделяется все больше внимания операциям грыж брюшной стенки у пожилых. Следует подчеркнуть, что запущенные грыжи часто сопровождаются невправимостью, прогрессирующим увеличением их и ущемлениями. Консервативное отношение к самостоятельно вправившимся грыжам у пожилых недопустимо. Принцип хирургической тактики заключается в проведении своевременной операции, за исключением случаев с явными противопоказаниями. Ю. В. Астрожников (1962) наблюдал 184 больных пожилого и преклонного возраста, у которых было по 2<—3 ущемления, что свидетельствует о все еще имеющемся консервативном отношении к самостоятельно вправившимся ущемленным грыжам у пожилых. В этом повинны как сами больные, чрезмерно боящиеся операции и преувеличивающие ее опасность, так и врачи. Результаты операции у пожилых доказывают безопасность вмешательства при условии надлежащего обследования, тщательной предоперационной подготовки и рационального ведения послеоперационного периода.
При подготовке в течение 10—12 дней в условиях стационара пожилые больные становятся более резистентными и, как правило, хорошо переносят операцию под местным обезболиванием. При ограниченной возможности проводить общую подготовку в стационаре можно в условиях поликлинического наблюдения провести все необходимые мероприятия с последующим направлением больных в хирургическое отделение.
При операции по поводу паховой грыжи целесообразно заранее подготовить стерильный суспензорий (особенно при большой отвисшей мошонке).
Накануне операции больные соблюдают обычный режим и диету, назначается клизма, вечером — ванна и бритье операционного поля. Перед сном больным пожилого возраста полезно поставить банки для профилактики возможных легочных осложнений. На ночь дается легкое снотворное (мединал, бромурал). Утром перед операцией можно выпить стакан чая. Перед операцией больной должен помочиться. За 30 минут до операции вводится подкожно 1 мл 1 % раствора наркотика (морфина, омнопона, промедола). В операционную больного доставляют на каталке.
При подготовке к операции необходимо учитывать возможность применения эфирно-кислородного наркоза, особенно при обширных и невправимых грыжах.
При двусторонних грыжах (паховых и бедренных) операция проводится двухмоментно с промежутком в 2—3 месяца.
ОБЕЗБОЛИВАНИЕ ПРИ ОПЕРАЦИЯХ ПО ПОВОДУ ГРЫЖ БРЮШНОЙ СТЕНКИ
В Советском Союзе наиболее распространенным является метод обезболивания по А. В. Вишневскому, благодаря которому операция при различных видах грыж, как простых, так и более сложных, стала достоянием широких масс хирургов.
По данным Н. И. Краковского (1957), на 9689 операций по поводу паховых грыж по РСФСР местное обезболивание применялось в 89,1 %, эфирный наркоз — в 9,55 % случаев.
Инфильтрационная анестезия по А. В. Вишневскому имеет большие преимущества по сравнению с методами местной анестезии по Шлейху, Брауну. Основное преимущество обезболивания по А. В. Вишневскому заключается в возможности проведения гидравлической препаровки тканей, что облегчает операцию и помогает атравматичному оперированию. В качестве анестетика обычно применяется 0,25 % раствор новокаина.
Однако местная инфильтрационная анестезия не всегда удовлетворяет хирурга. Длительность операции, сложность выполнения отдельных этапов ее, реакция больного на ряд неприятных для него ощущений заставляют хирурга перейти по ходу операции к наркозу, что необходимо предусмотреть еще до начала вмешательства. По показаниям (большие рецидивные или послеоперационные грыжи, пупочные и особенно невправимые грыжи) следует предпочитать общее обезболивание местному.
Возможно также сочетание местного обезболивания с наркозом закисью азота с кислородом в стадии анальгезии; применение закиси азота обеспечивает достаточную эффективность обезболивания, быстрое пробуждение больного, раннее включение компенсаторных функций, что способствует снижению послеоперационных осложнений.
Качество обезболивания во многом определяет и предоперационная подготовка. При операциях по поводу ущемленных грыж особенно важно оградить дыхательные пути от аспирации рвотных масс (ввести зонд для опорожнения желудка), провести подготовку сердечно-сосудистой системы, компенсировать водно-солевую недостаточность, особенно у пожилых. Наряду с методами комбинированного обезболивания при длительных и расширенных вмешательствах и особенно у больных с неустойчивой психикой, повышенной нервной возбудимостью показано потенцирование (усиление) местного обезболивания. Вечером накануне операции больной получает 0,025 г аминазина1 (или в виде инъекции 1,0—2,5 % раствора) вместе со снотворным — мединала 0,3 г, люминала 0,1 г. За 3 часа до операции — антигиста-минные препараты: 0,05 г димедрола или 0,025 г супра-стина, шгаольфена. За 40 минут до операции вводится морфин с атропином 2.
Для профилактики послеоперационных болей у взрослых при более обширных операциях можно непосредственно после операции, а при наркозе — за 5—10 минут до прекращения его ввести 1 мл 2 % раствора пантопона или 1 мл 1 % раствора морфина.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
Вопросы проведения послеоперационного периода широко обсуждались в периодической печати и на съездах хирургов.
А. А. Вишневский, Н. Н. Еланский и Б. В. Петровский в программном докладе на XXVI съезде на тему «Физиологические основы современной хирургии» широко осветили проведение предоперационного, операционного и послеоперационного периодов. Докладчики обратили внимание на возникновение новых физиологических отношений во время операции и после нее, что необходимо учитывать при подготовке к операции, при самой операции и в послеоперационном периоде.
1 Учитывая токсичность аминазина, не следует применять его у ослабленных больных, а также у больных с пониженным артериальным давлением.
2 Существуют и другие схемы потенцированного обезболивания, указанные в соответствующих руководствах.
При болях в ране (даже небольших) и повышении температуры больного осматривают в перевязочной. При наличии припухлости, гиперемии на одном из участков операционной раны производится (не расширяя краев ее) снятие 1—2 швов, что часто предупреждает распространение воспалительного процесса. Одновременно с этим определяется флора и чувствительность ее к антибиотикам с последующим назначением их. При обнаружении значительной гематомы необходимо в операционной раскрыть рану, удалить сгустки крови и перевязать кровоточащие сосуды. При болях в области операции после кашля, рвоты или случайного напряжения брюшной стенки требуется немедленный осмотр больного для исключения возможного расхождения глубоких швов без нарушения кожной раны (подкожная эвентрация) или же расхождения кожной раны с выпадением сальника, кишечника (эвентрация). Своевременный осмотр дает возможность предпринять операцию в наиболее выгодных условиях.
В первые 1—2 дня после операции часто наблюдается паретическое состояние кишечника, метеоризм, что является реакцией на операционную травму. На 3-й день после операции назначаются небольшие клизмы из гипертонического раствора (5—10%) поваренной соли.
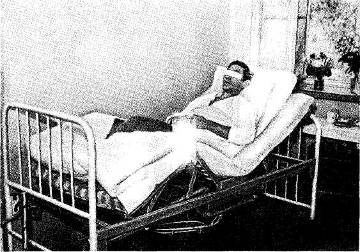
Рис. 13. Положение больного в кровати после операции большой грыжи брюшной стенки.
Снятие швов производится на 7-й день, у пожилых больных — позднее на 2—3 дня. При операциях по поводу больших послеоперационных, пупочных, рецидивных грыж швы снимаются позже на 2—3 дня; иногда можно на 6—7-й день провести частичное снятие швов (через один).
После сложных пластических операций при грыжах брюшной стенки рекомендуется ношение мягкого бандажа-пояса в течение 3—4 месяцев, но с одновременной обязательной дозированной гимнастикой.
После сложных реконструктивных операций по поводу больших пупочных, послеоперационных и рецидивных грыж особенно полезно физиологическое положение, лучше всего на специальной функциональной кровати (рис. 13). Постельный режим проводится в соответствии с характером хирургического вмешательства. В первый день после операции на ночь вводится морфин, промедол или омнопон, что устраняет ощущения боли и беспокойство, особенно после больших восстановительных операций, когда назначение наркотиков надо продолжать в первые 2—3 дня после вмешательства. После операций по поводу различных грыж брюшной стенки целесообразно проводить дыхательную гимнастику. Больного надо приучать к глубокому дыханию, придерживая рукой место операции. Также надо обращать внимание больного на своевременное отхаркивание мокроты. При выраженном бронхите (у курильщиков) и трудно сдерживаемом кашле полезно назначение кодеина, а еще лучше — текодина (0,01 г). Полезно также в первые дни после операции назначать банки на грудную клетку.
После операции по поводу небольших паховых и бедренных грыж больные могут вставать с постели и переходить на обычный режим хирургического отделения на 4—5-й день. Оперированные по поводу грыж белой линии и предбрюшинных жировиков могут вставать на 2—3-й день. При больших пупочных, больших пахово-мошоночных, послеоперационных и рецидивных грыжах вставать разрешается в зависимости от самочувствия, состояния сердечно-сосудистой системы и характера хирургического вмешательства. После обширных реконструктивных операций сроки освобождения от работы определяются в связи с характером оперативного вмешательства, возрастом больного. При выписке из стационара, учитывая вид грыжи, необходимо дать больному точные указания о режиме, рекомендовать временный перевод на работу, не связанную с длительным физическим напряжением.
Ввиду возможности рецидивов необходимо рекомендовать больному раннее обращение к врачу при наличии болевых ощущений или выпячиваний в области операции.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКЧитайте также
Упражнения для мышц ног и брюшной стенки
Упражнения для мышц ног и брюшной стенки Комплекс
Оперативное лечение отморожений
Оперативное лечение отморожений Классификация оперативных вмешательств при отморожениях:1. Первичная обработка отморожений (удаление пузырей, обработка мокнущих участков и т. п.).2. Некротомия (разрезы мягких тканей в пределах некроза, способствующие мумификации
Особенности огнестрельных ранений брюшной стенки и внутренних органов
Особенности огнестрельных ранений брюшной стенки и внутренних органов В возникновении повреждений полых и паренхиматозных органов можно выделить следующие механизмы:1. повреждение органов непосредственно ранящим снарядом при проникающих ранениях;2. воздействие
Глава I Анатомо-топографические данные и общие сведения о грыжах брюшной стенки
Глава I Анатомо-топографические данные и общие сведения о грыжах брюшной стенки «Путь в хирургическую клинику должен быть через анатомический театр, а хирург-клиницист, не прошедший анатомической школы, не может быть на высоте своего призвания». А. А. БОБРОВ В
Глава II Этиология, патогенез и классификация грыж брюшной стенки
Глава II Этиология, патогенез и классификация грыж брюшной стенки Вопросы этиологии и патогенеза грыж брюшной стенки являются актуальными как теоретически, так и практически. Причины развития грыж брюшной стенки разделяются на две основные группы: местные и общие. На
Глава III Клиническое обследование больных с грыжами брюшной стенки
Глава III Клиническое обследование больных с грыжами брюшной стенки Отдаленные результаты оперативного лечения грыж брюшной стенки, несмотря на имеющиеся сдвиги, не могут на настоящем этапе развития медицины удовлетворять хирургов. Наблюдаются осложнения во время
Глава IV Осложнения грыж брюшной стенки
Глава IV Осложнения грыж брюшной стенки НЕВПРАВИМЫЕ ГРЫЖИОдним из этапов обследования больных с грыжами является выяснение вправимости грыжевого содержимого в брюшную полость или невправимости его (полной или частичной). Содержимое грыжевого мешка обычно
Глава VI Операции при ущемленных грыжах брюшной стенки
Глава VI Операции при ущемленных грыжах брюшной стенки ПРЕДОПЕРАЦИОННАЯ ПОДГОТОВКАКлиническая картина, патологические изменения в ущемленных органах, функциональные нарушения при ущемленных грыжах сходны с таковыми при непроходимости кишечника различной этиологии.
Глава VII Рецидивы грыж брюшной стенки
Глава VII Рецидивы грыж брюшной стенки «. . .К сожалению, процент рецидивов после операций грыжесечения еще велик и анализ этого вопроса становится актуальным». А. П. К Р Ы М О В (1950) «Все способы операций хороши, хирург должен владеть уменьем применять наиболее
Глава XIX Послеоперационные грыжи передней брюшной стенки
Глава XIX Послеоперационные грыжи передней брюшной стенки «Неблагоприятное последствие, с которым преимущественно приходится считаться при чревосечении, есть грыжа рубца». Н. М. ВОЛКОВИЧ Вопрос о послеоперационных грыжах недостаточно освещен в учебниках и практических
Оперативное лечение
Оперативное лечение К оперативному методу лечения прибегают при особенно тяжелых дефектах осанки, когда исчерпаны все возможности консервативного лечения. До 20 % страдающих сколиотической болезнью подвергаются хирургическому вмешательству.Показаниями к
Массаж живота (передней брюшной стенки)
Массаж живота (передней брюшной стенки) Положение ребенка — на спине с приподнятой головой, под коленями расположен валик. Массаж живота можно делать не ранее чем через 30 минут после необильного приема пищи или чем через 1–1,5 часа после обеда. Длительность — не более
Массаж передней брюшной стенки
Массаж передней брюшной стенки Положение массируемого – на спине с приподнятой головой, под коленями валик. Приемы: поглаживание – нежное круговое, плоскостное, начиная с области пупка и затем всей поверхности живота по часовой стрелке; растирание – пиление,
Массаж передней брюшной стенки
Массаж передней брюшной стенки Все виды массажа выполняются натощак.Массаж выполняется ладонью правой руки, сверху кладется левая рука. Если вы левша, поменяйте руки местами. Движения должны быть плавными, не давящими, руки от живота во время кругового движения не
Оперативное лечение плоскостопия
Оперативное лечение плоскостопия К хирургическому вмешательству вынуждены прибегать в тех случаях, когда консервативные методы лечения оказываются неэффективными или не могут помочь конкретному больному.К сожалению, значительное число пациентов, которым показана