Грыжа межпозвоночного диска
Грыжа межпозвоночного диска
Грыжа межпозвоночного диска – одно из проявлений остеохондроза позвоночника (подробно об остеохондрозе мы будем говорить ниже), возникающая при проникновении пульпозного ядра (грыжевое выпячивание пульпозного ядра) за пределы (через разрыв) фиброзного кольца диска, что, собственно, и отличает грыжу диска от протрузии, когда фиброзное кольцо цело (рис. 20).
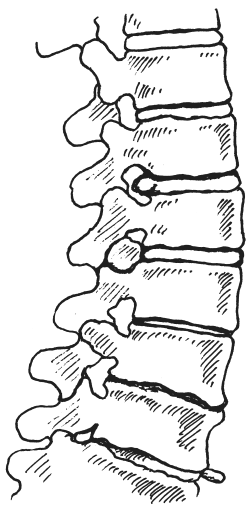
Рис. 20
В возрасте от 30 до 50 лет люди наиболее подвержены образованию грыж, так как эластичность и количество жидкости в пульпозном ядре по мере старения организма уменьшаются. При внезапном повышении внутридискового давления может произойти одномоментный разрыв фиброзного кольца с образованием грыжи. Стадии образования грыжи представлены на рисунке 21.
Заболевание часто бывает спровоцировано травмой или значительным физическим усилием. Например, падение с лестницы, прямой удар в спину могут привести как к перелому позвонка, так и к образованию грыжи диска. Такая грыжа диска носит название посттравматической.
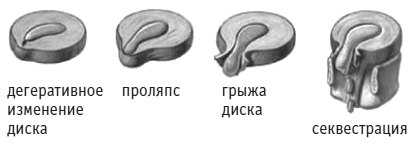
Рис. 21
Грыжи дисков чаще всего возникают в поясничном отделе позвоночника, что объясняется наибольшей нагрузкой на этот отдел. Как правило, грыжа развивается между IV и V поясничными позвонками или между V поясничным и I крестцовым позвонками. Направление грыж соответствует наиболее непрочным участкам дисков: справа и слева от задней средней линии. Выходящее через трещины фиброзного кольца содержимое грыжи (дегенерировавшие волокна этого же кольца и ткань слизистого ядра диска) натягивает поверхностные волокна диска и заднюю продольную связку, в которых, в отличие от основной массы диска, наличествуют чувствительные нервные волокна. На этом этапе возникают нечетко локализованные боли в пояснице, которые могут распространяться (иррадиировать) в ягодицы или в ноги. По мере прогрессирования грыжи, то есть ее выступания в просвет спинномозгового канала, смещаются или сдавливаются поясничные нервные корешки. И чем уже спинномозговой канал, тем сильнее нарушается функция корешков.
Болевой синдром при грыже диска определяется степенью повреждения, количеством субстрата, поступившего через разрыв фиброзного кольца, а также степенью сдавления нервного корешка.
В типичных случаях заболевание проявляется остро, с резкой боли в пояснице, причем у ряда пациентов в анамнезе имеются указания на периодически возникавшие умеренные боли в поясничном отделе. Как правило, болевому приступу предшествует физическое усилие или иная нагрузка на позвоночник. Интенсивность боли нарастает, и через некоторое время она начинает иррадиировать в одну (чаще) или обе ноги (люмбоишиалгия), причем по мере развития патологии и нарастания боли в ноге боль в пояснице может уменьшаться (ишиалгия). Ишиалгии достигают значительной силы, сочетаясь с ощущением онемения.
Нередко грыжа диска может протекать бессимптомно и быть случайной находкой при магнитно-резонансной или компьютерной томографии.
При обследовании обнаруживают спазм паравертебральных мышц, уплощение поясничного лордоза, невозможность больного стоять ровно или перенести тяжесть тела на ногу на стороне поражения; часто отмечается наклон в противоположную сторону. В связи с выраженными болями резко затруднена ходьба и ограничены любые движения в позвоночнике, особенно боковое сгибание в сторону поражения. Соответствующая нога часто не может быть вытянута и тем более поднята в выпрямленном состоянии. Бесспорный диагноз грыжи диска может быть поставлен с помощью рентгеновского снимка, магнитно-резонансной или компьютерной томографии.
Лечение
При острых проявлениях грыжи прежде всего показан постельный режим.
Назначают нестероидные противовоспалительные препараты, например, диклофенак, ксефокам, кеторол, кетонал; обезболивающие средства – парацетамол, ибупрофен, анальгин.
Обычно через 2–3 недели, когда боль уменьшается, показаны физиолечение, ЛФК и массаж.
По индивидуальным показаниям назначают препараты для снижения тонуса мышц (мидокалм, сирдалур) либо эпидуральное введение препаратов (дипроспан, кеналог), антидепрессанты или седативные препараты.
Ослабление болевого синдрома объясняется уменьшением отека нервных корешков, а также некоторым восстановлением структуры поверхностных слоев фиброзного кольца и задней продольной связки. Сам по себе субстрат грыжи, то есть пролабированное вещество диска, по-видимому, никогда не рассасывается полностью, но может сморщиться или сместиться в спинномозговом канале таким образом, чтобы не давить на корешки (последнее особенно вероятно при относительно большом диаметре канала). Вместе с уменьшением болей уменьшаются и неврологические симптомы.
Пациентам с упорным болевым синдромом показано вытяжение позвоночника, в том числе подводным методом. Нужно иметь в виду, что растяжение позвонков достигается только приложением силы, равной 25–30 % массы тела. Такая нагрузка достигается путем постепенного увеличения силы вытяжения; первичная нагрузка составляет 10–12 % массы тела. Но вытяжение, как показывает практика, далеко не всегда дает улучшение, а в некоторых случаях боли только усиливаются.
При наиболее упорной и нестерпимой боли, которая не дает больному покоя и возможности вести обычную жизнь, и особенно при выраженных неврологических нарушениях (отвисание стопы, расстройства в области таза) предлагают оперативное лечение: хирургическую декомпрессию нервных корешков.
Микрохирургическое удаление грыжи диска – микродискэктомия – является малоинвазивной современной операцией. Преимущества микродискэктомии: меньшая травматичность хирургического вмешательства и более быстрый восстановительный период. Кожный разрез длиной 3–5 см выполняется над областью разорванного межпозвонкового диска. Для осмотра содержимого позвоночного канала проводится не удаление части дужки позвонка, а частичное выкусывание желтой связки, расположенной в межпозвоночном отверстии. Для визуализации операционного поля при работе в области позвоночного канала используется операционный микроскоп. При этой операции меньше чем при иных вероятность повреждения нервных структур, не нарушается стабильность позвонково-двигательного сегмента.
Ламинэктомия – другой вид хирургического вмешательства – применяется в тех случаях, когда необходимо удалить часть дуги позвонка для большего эффекта декомпрессии.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.
Читайте также
МЕТОДИКА ВПРАВЛЕНИЯ ДИСКА
МЕТОДИКА ВПРАВЛЕНИЯ ДИСКА Четыре подушки — это все, что вам понадобится! Подушки должны быть не слишком широкими и достаточно твердыми, чтобы после того, как вы положите одну подушку на другую (30 см), а затем разместитесь на них, высота обеих подушек составила около 15 см.
Протрузии межпозвоночного диска
Протрузии межпозвоночного диска Протрузия межпозвоночного диска – выпячивание межпозвоночного диска за пределы позвоночного столба без разрыва фиброзного кольца, диска и связок, окружающих позвоночник.Протрузии возникают на определенной стадии развития
Протрузии межпозвонкового диска
Протрузии межпозвонкового диска Протрузия межпозвонкового (межпозвоночного) диска – выпячивание межпозвонкового диска за пределы позвоночного столба без разрыва фиброзного кольца, диска и связок, окружающих позвоночник.Протрузии возникают на определенной стадии
Протрузии межпозвоночного диска
Протрузии межпозвоночного диска Протрузия межпозвоночного диска – выпячивание межпозвоночного диска за пределы позвоночного столба без разрыва фиброзного кольца, диска и связок, окружающих позвоночник.Протрузии возникают на определенной стадии развития
ПРОТРУЗИИ МЕЖПОЗВОНОЧНОГО ДИСКА
ПРОТРУЗИИ МЕЖПОЗВОНОЧНОГО ДИСКА Протр?узия межпозвоночного (межпозвоночного) диска – выпячивание межпозвоночного диска за пределы позвоночного столба без разрыва фиброзного кольца, диска и связок, окружающих позвоночник.Протрузии возникают на определенной стадии
Лечение протрузии диска
Лечение протрузии диска Лечение протрузии диска может быть консервативным и оперативным. В настоящее время предпочтение отдается консервативным методам лечения и только при их полной неэффективности проводится оперативное лечение.Консервативное лечение – это
Самовосстановление межпозвонкового диска
Самовосстановление межпозвонкового диска Научными исследованиями, проведенными в последние годы, доказано, что в течение 3–6 лет межпозвонковый диск восстанавливается на 80–90 %. Вначале в тканях содержимого межпозвонковой грыжи происходят изменения в виде образования
ГРЫЖА МЕЖПОЗВОНКОВОГО ДИСКА
ГРЫЖА МЕЖПОЗВОНКОВОГО ДИСКА Грыжа межпозвонкового диска – такое дегенеративно-дистрофическое заболевание, при котором происходит выпадение элементов диска (в частности, студенистого ядра и его фрагментов) в результате растяжения или нарушения целостности фиброзного
ГРЫЖА МЕЖПОЗВОНКОВОГО ДИСКА
ГРЫЖА МЕЖПОЗВОНКОВОГО ДИСКА Из-за больших физических нагрузок у спортсменов повышен риск развития грыжи межпозвонкового диска. Межпозвонковый диск – это плоская, круглая прокладка между двумя позвонками. Главными функциями дисков является амортизация ударных
Строение межпозвоночного диска
Строение межпозвоночного диска Межпозвоночный диск – сложное анатомическое образование, напоминающее по форме диск и находящееся между позвонками. Межпозвоночный диск (рис. 4) обеспечивает подвижность позвоночника, его эластичность, упругость, способность выдерживать
Смещение диска
Смещение диска Смещение межпозвоночных дисков в молодом возрасте может быть обусловлено их врожденной слабостью и чаще затрагивает поясничный отдел позвоночника. Сопровождается перекосом костей таза. Вызывает сильные боли в тазобедренном суставе, стопах и пальцах
Глава 12 Грыжа диска: не так страшен черт, как его малюют
Глава 12 Грыжа диска: не так страшен черт, как его малюют Объясни путнику, что лежащая перед ним дорога пусть и длинна, но верна, он не станет в пути роптать на превратности судьбы и искать лучшего. Грыжа межпозвонкового диска – желанный гость в мире медицинского бизнеса,
Протрузия и грыжа диска: клинические проявления и лечение
Протрузия и грыжа диска: клинические проявления и лечение Итак, по мере потери диском воды и, следовательно, прочности с ним могут происходить весьма неприятные вещи – в частности, образовываться выпячивания, или, другими словами, протрузии, обусловленные ущемлением в
Грыжа межпозвоночного диска
Грыжа межпозвоночного диска Грыжа межпозвоночного диска – одно из проявлений остеохондроза позвоночника (подробно об остеохондрозе мы будем говорить ниже), возникающая при проникновении пульпозного ядра (грыжевое выпячивание пульпозного ядра) за пределы (через