3. Бронхиальная астма
3. Бронхиальная астма
Бронхиальная астма – это заболевание, в основе которого лежит хроническое воспаление дыхательных путей с аутоиммунным компонентом, сопровождающееся изменением чувствительности и реактивности бронхов, проявляющееся приступом или статусом удушья, при постоянных симптомах дыхательного дискомфорта, на фоне наследственной предрасположенности к аллергическим заболеваниям.
Классификация
Классификация бронхиальной астмы следующая.
1. Этапы развития астмы:
1) биологические дефекты у практически здоровых людей;
2) состояние предастмы;
3) клинически выраженная астма.
2. Клинико-патогенетические варианты:
1) атопический;
2) инфекционно-зависимый;
3) аутоиммунный;
4) дисгормональный;
5) нервно-психический;
6) аспирированный;
7) первично измененная реактивность бронхов.
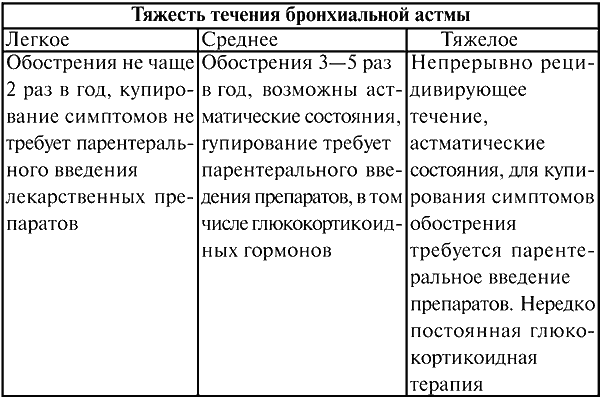
3. Тяжесть течения болезни:
1) легкое;
2) средней тяжести;
3) тяжелое.
4. Фазы течения:
1) обострение;
2) нестабильная ремиссия;
3) стойкая ремиссия (более 2 лет).
5. Осложнения:
1) легочные – ателектаз, пневмоторакс, острая легочная недостаточность;
2) внелегочные – легочное сердце, сердечная недостаточность.
6. По этиологии:
1) атопическая (экзогенная, аллергическая, иммунологическая);
2) неатопическая (эндогенная, неиммунологическая).
Клинические критерии степени течения БА приведены в таблице 2.
Таблица 2
Клинические критерии оценки степени тяжести течения БА

Астматический статус
Астматический статус – это некупирующийся приступ бронхиальной астмы, характеризующийся острой обструктивной дыхательной недостаточностью в течение суток. Основные отличительные признаки астматического статуса: отсутствие эффекта от обычной бронходилятирующей терапии и непродуктивный изнурительный кашель.
Классификация астматического статуса приведена в таблице 3.
Таблица 3
Классификация астматического статуса (Сорокина Т. А., 1987)


АС характеризуется тяжелой одышкой экспираторного характера с участием в акте дыхания вспомогательной мускулатуры грудной клетки и передней брюшной стенки, сопровождается изменением цвета кожных покровов – бледность, гиперемия, цианоз. Кожа может быть сухой и горячей или холодной и влажной. Характерно тахипноэ, частота дыхания обычно более 30 в 1 мин.
Аускультативно выслушивается музыкальный звук, связанный с прохождением воздуха через суженые бронхиолы. При прогрессировании процесса возникает хорошо известный феномен «немых зон» легких, который свидетельствует о бронхообструкции данной области легких. Характерны тахикардия, повышение АД и минутного объема сердца (МОС). Выражено снижение систолического АД при вдохе. Развивается дегидратация и гиповолемия. Потеря жидкости происходит главным образом через дыхательные пути и кожу. Объем циркулирующей крови (ОЦК) обычно уменьшен в среднем на 10 % и очень редко повышен. Значительно возрастают вязкость крови и гематокрит до 0,50—0,60, что создает реальную угрозу легочной тромбоэмболии и требует назначения гепарина. Концентрация белков повышена, общая дегидратация проявляется жаждой, сухостью языка, повышением осмоляльности плазмы, олигурией. Центральное венозное давление (ЦВД) снижено до 2–5 см вод. ст. Гиповолемия предрасполагает к коллапсу, что особенно важно при переводе больных на ИВЛ. Вначале появляется возбуждение, затем психические нарушения и «дыхательная паника», которая связана с чувством нехватки воздуха. В дальнейшем наступает раздражительность, спутанность сознания, заторможенность (вплоть до ступора и комы). Развивается дыхательный ацидоз.
Неотложная терапия астматического статуса
Оксигенотерапия. Проводится ингаляция увлажненного О2 через носовые катетеры или через маску со скоростью 1–2 л/мин.
Адреналин стимулирует a1-, b1– и b2-адренергических рецепторов, расширяет бронхи и уменьшает сопротивление дыхательных путей. Его вводят подкожно: при массе тела меньше 60 кг – 0,3 мл, при массе от 60 до 80 кг – 0,4 мл, при массе более 80 кг – 0,5 мл. Эуфиллин ингибирует фосфодиэстеразу, что способствует накоплению цАМФ и снятию бронхоспазма. При назначении эуфиллина следует учитывать противопоказания, к которым относятся курение и детский возраст, сердечная недостаточность и острый коронарный синдром, хронические заболевания легких, печени и почек.
При АС нагрузочная доза эуфиллина составляет 3–6 мг/кг, ее вводят в течение 20 мин внутривенно капельно. Затем осуществляют поддерживающую капельную инфузию препарата из расчета 0,6 мг/кг в 1 ч для больного без сопутствующей патологии, 0,8 мг/кг в 1 ч для курящего, 0,2 мг/кг в 1 ч при застойной сердечной недостаточности, пневмонии, заболеваниях печени и почек, 0,4 мг/кг в 1 ч при тяжелых хронических заболеваниях легких.
Эффект кортикостероидной терапии связан с подавлением воспаления дыхательных путей и повышенной чувствительностью к b-адренергическим средствам. Чем тяжелее АС, тем больше показаний для немедленной терапии кортикостероидами. Необходимо первоначально ввести высокую дозу кортикостероидов. Минимальная доза – 30 мг преднизолона или 100 мг гидрокортизона, или 4 мг дексаметазона (целестона). Если терапия неэффективна, дозу увеличивают. Не реже чем через каждые 6 ч вводят соответствующие эквивалентные дозы этих препаратов. Большинству больных показана ингаляционная терапия b-адреномиметиками; (фенотерол, алупент, сальбутамол). Исключения составляют случаи лекарственной передозировки симпатомиметиков.
Если проводимая терапия не дает эффекта, показано внутривенное введение b-адреномиметиков, например изопротеренола, разведенного в 5 %-ном растворе глюкозы. Противопоказаниями служат заболевания сердца (коронарокардиосклероз, инфаркт миокарда), выраженная тахикардия и симптомы тахифилаксии, пожилой возраст. Скорость введения изопротеренола составляет 0,1 мкг/кг в 1 мин до появления тахикардии (ЧСС 130 в 1 мин или несколько больше).
Инфузионная терапия является важнейшим компонентом лечения АС, направленным на восполнение дефицита жидкости и ликвидацию гиповолемии, общий объем инфузионной терапии 3–5 л в сутки. Гидратацию осуществляют введением растворов, содержащих достаточное количество свободной воды (растворы глюкозы), а также гипо– и изотонических растворов электролитов, содержащих натрий и хлор. Показателями адекватной гидратации служат прекращение жажды, влажный язык, восстановление нормального диуреза, улучшение эвакуации мокроты, снижение гематокрита до 0,30—0,40.
Наркоз фторотаном может быть использован при лечении тяжелого приступа астмы, не поддающегося обычной терапии.
Искусственная вентиляция легких. Показания к переводу больных с АС на ИВЛ должны быть очень строгими, так как она в этом состоянии часто вызывает осложнения и характеризуется высокой смертностью. В то же время ИВЛ, если ее проводят по строгим показаниям, является единственным методом, способным предотвратить дальнейшее прогрессирование гипоксии и гиперкапнии.
Показания к ИВЛ:
1) неуклонное прогрессирование АС, несмотря на интенсивную терапию;
2) нарастание рСО2 и гипоксемии, подтвержденное серией анализов;
3) прогрессирование симптомов со стороны ЦНС и кома;
4) нарастающее утомление и истощение.
Муколитики и отхаркивающие средства делятся на две группы.
1. Протеолитические ферменты (трипсин, химотрипсин) действуют, разрывая пептидные связи гликопротеидов, уменьшая вязкость и эластичность мокроты. Они эффективны при слизистой и гнойной мокроте, оказывая противовоспалительный эффект, но могут вызывать кровохарканье и аллергические реакции.
2. Производные цистеина стимулируют секреторную активность в мерцательном эпителии трахеобронхиального дерева (мукосольван, мукомист), применяются в виде аэрозоля 20 %-ного раствора по 2–3 мл 2–3 раза в сутки.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.
Читайте также
Бронхиальная астма
Бронхиальная астма Бронхиальная астма – это хроническое заболевание, которое имеет аллергическую и инфекционную природу. Характерные признаки астмы – приступы кашля с затрудненным выдохом и удушьем. Приступы могут начаться внезапно, без видимых причин. Однако
Бронхиальная астма
Бронхиальная астма Бронхиальная астма – это хроническое заболевание бронхов, имеющее психоаллергенную природу. Оно проявляется приступами удушья и кашлем. Обострение заболевания возникает на фоне простуды и гриппа, после контакта с аллергеном и сильного
Бронхиальная астма
Бронхиальная астма Бронхиальная астма – хроническое аллергическое заболевание органов дыхания, при котором возникают приступы удушья, обусловленные нарушением проходимости бронхов вследствие спазма мускулатуры мелких бронхов, отека слизистой оболочки и закупорки
Бронхиальная астма
Бронхиальная астма Больным бронхиальной астмой следует тренироваться не менее 2–3 часов в сутки. В покое, а затем и в движении необходимо усилием воли уменьшать скорость и глубину вдоха и вырабатывать паузу после долгого, спокойного выдоха. Необходимо также не менее 3 раз
Бронхиальная астма
Бронхиальная астма Бронхиальная астма – хроническое аллергическое заболевание органов дыхания, при котором возникают приступы удушья, обусловленные нарушением проходимости бронхов вследствие спазма мускулатуры мелких бронхов, отека слизистой оболочки и закупорки
Бронхиальная астма
Бронхиальная астма Бронхиальная астма – это хроническое заболевание, которое имеет аллергическую и инфекционную природу. Характерные признаки астмы – приступы кашля с затрудненным выдохом и удушьем. Приступы могут начаться внезапно, без видимых причин. Однако
Астма бронхиальная
Астма бронхиальная Чаще всего бронхиальная астма развивается на фоне респираторных заболеваний, бронхитов, пневмоний. Во всех случаях заболевание является результатом повышенной чувствительности организма к аллергенам.Приступы удушья могут начинаться при вдыхании
Бронхиальная астма
Бронхиальная астма Бронхиальной астмой называется хроническое заболевание, которое характеризуется регулярными приступами удушья, вызванными спазмами бронхов.Бронхиальная астма сопровождается сильной одышкой и кашлем. Дыхание больного часто затруднено.Основная
Бронхиальная астма
Бронхиальная астма К сожалению, в современной медицине, в том числе и за рубежом, научно обоснованных причин возникновения этого заболевания нет. Поэтому число больных бронхиальной астмой растет. Особенно резкий взлет количества больных бронхиальной астмой произошел в
Бронхиальная астма
Бронхиальная астма Бронхиальная астма – это хроническое заболевание, характеризующееся периодическими приступами. Приступы астмы варьируются по тяжести от слабого покашливания и тяжелого дыхания до очень тяжелых, угрожающих жизни приступов удушья.Внешние симптомы .
Бронхиальная астма
Бронхиальная астма Пчелы подсаживаются на воротниковую зону с нарастающим прибавлением по одной пчеле. В зависимости от местной реакции их количество доводится до 4–8 сразу, в среднем на курс лечения требуется 50–120 пчел.В случае, когда у больных наблюдается лейкоцитоз и
Астма бронхиальная
Астма бронхиальная В народной медицине настойка золотого уса применяется как средство, разжижающее мокроту и снижающее гиперсекрецию и отек слизистой оболочки бронхов у астматиков.Следует помнить, что прием препаратов каллизии категорически противопоказан
Астма бронхиальная
Астма бронхиальная Заболевание сопровождается приступами удушья, которые могут продолжаться от нескольких минут до нескольких дней. Лечение должно проводиться под наблюдением врача, а облегчить состояние больного можно с помощью препаратов, приготовленных из